Caminos recorridos, principales conflictos y desafíos pendientes
Mario Róvere
Comienzo agradeciendo esta oportunidad de preparar “un menú” para el debate del taller sobre un tema que resulta tan vigente como escasamente teorizado en el contexto de la formación de la fuerza laboral en salud.
La existencia de un conjunto de experiencias de gestión o programáticas en salud generalmente muy exigentes en reclamar capacitaciones contraculturales y/o el siempre esquivo deseo de reformatear las carreras de grado y posgrado a partir de las cuales se forman los profesionales de salud representan un cúmulo no siempre documentado y sistematizado y menos aún conectado a las discusiones paradigmáticas que le dieron origen.
Las reflexiones que compartiré requieren una serie de precisiones para dar crédito y poner en perspectiva las afirmaciones, comentarios y opiniones que aquí se verterán.
La principal es considerar que ha existido y existe un observatorio, un panóptico, una o varias instituciones con capacidad de agencia de tal forma que lo que ocurre con la formación dista mucho de ser espontáneo o fruto de la autorreflexión de los actores y menos aún de los docentes.
La segunda es que en alguna parte de mi trayectoria profesional conocí e incluso formé parte de alguna de esas estructuras, lo que no significa que hable por ellas, sino a partir de una lectura crítica y autocrítica que con casi dos décadas de perspectiva corre absolutamente por mi cuenta.
Para ello comenzaré por un simple ajuste de las líneas discursivas frecuentes sobre este campo, lo que puede ayudarnos a ser más precisos.
Me refiero a la idea que la educación de las profesiones de salud es “naturalmente” conservadora pero que algunas transgresiones, disrupciones, paradigmas, movimientos abren alguna brecha, no siempre sustentable, en esta corriente principal.
Para no parecer original en esta reflexión me remitiré a poner en escena a un autor e investigador que ilumina, como pocos, esta escena. Me refiero a Juan Cesar García (JCG) un pediatra argentino, que luego de realizar un posgrado en sociología en FLACSO Chile dedicó su vida profesional a explorar las potencialidades de la interacción entre ciencias sociales y salud.
Sin embargo, con un sentido estratégico, decide poner en foco el concepto de “Medicina Social”, un concepto limitado si se utiliza una interpretación literal, y si acaso no se comprende que se trata de una cita y que con su referencia JCG conecta el por entonces incipiente campo en fundación de las “ciencias sociales y salud “con la tradición europea que emerge con toda su fuerza en la segunda mitad del siglo XIX.
En la etapa en la que el capitalismo industrial no lograba ocultar los masivos costos sociales, ambientales y sanitarios (así, todos juntos) que produce con los procesos de migración nacional e internacional y las urbanizaciones masivas y caóticas, los médicos se incorporan y en algunos casos lideran las denuncias a este modo de producción con la misma firmeza que hoy observamos en organizaciones ecologistas.
Estas tendencias llegan también a EE. UU., a América Latina y a Argentina a través de la migración y de los largos períodos de formación “de posgrado” que los médicos de estas latitudes realizaban en Europa, especialmente en Francia. Así podemos observar el –ahora extraño– fenómeno de médicos fuertemente involucrados en política como los casos en Argentina entre otros de Guillermo Rawson, José Ramos Mejía, Cecilia Grierson, José Penna, Emilio Coni o Juan B. Justo.
Es allí en donde el capitalismo, o mejor dicho los capitalistas, van a reaccionar. Resulta interesante analizar cómo hace fortuna uno de los famosos “hombres que se hacen a sí mismos”: David Rockefeller, quien será uno de los primeros en detectar la capacidad de la innovación tecnológica para abrir nuevos mercados, la importancia de la estandarización industrial (“Standard Oil”) y lo vital de obtener el monopolio de un segmento de mercado no sustitutivo.
Tres principios fuertemente entrelazados, que poco parecen tener que ver con nuestro tema si no fuera porque en la época dorada de su vida, justo cuando se espera que la filantropía venga a limpiar la imagen de las barbaridades que se han hecho en la vida para amasar una fortuna; justo allí, aplicará estos tres principios a la educación médica.
Para ello nada mejor que crear una fundación y apelar a un profesor de secundaria disciplinado y disciplinador de origen alemán, hermano de un médico que ya estaba contratado por la Fundación y encargarle la “estandarización de la educación médica” (en una humorada “Standard physicians”), una operación que contará como siempre con apoyo estatal en un país en donde el financiamiento privado organizó buena parte de su sistema universitario.
Utilizando las herramientas combinadas de innovación tecnológica (la centralidad del laboratorio –especialmente de fisiología– en la educación médica para marcar la matriz cientificista del futuro médico), los estándares de calidad exigibles a las escuelas de medicina y el cierre de un alto número de escuelas de medicina que no se amoldaban a los estándares por ellos mismos producidos (dejando además “casualmente” fuera del juego a aquellas instituciones que para la época formaban médicos afroamericanos o médicas mujeres), la Fundación Rockefeller logrará meter literalmente “en un frasco” a la medicina norteamericana.
Se abre allí un período de avances y resistencias, pero en poco más de tres décadas este modelo a fuerza de donaciones imposibles de rechazar logra extender su influencia a Europa y a América Latina haciendo de la “medicina flexneriana” (representada paradigmáticamente en la Argentina por Bernardo Houssay) la corriente hegemónica y por varias décadas la corriente incontestable de la educación profesional en salud.
De allí la importancia de comprender que la educación en salud no vive “naturalmente” dentro de un frasco –básicamente aislada de cualquier consideración social o ambiental– sino que allí ha sido colocada por una influyente y decidida operación cultural y financiera para prevenir que el conocimiento médico pueda poner en entredicho las formas, como un modo de producción que moldea las formas de enfermar, de discapacitarse o de morir de nuestras sociedades.
Resulta por demás ingenioso haber logrado que seamos los propios ciudadanos los que a través de nuestros consumos financiemos estas ingeniosas operaciones “filantrópicas”, como cuando vemos a la Fundación Bill y Melinda Gates formatear la “nueva salud global” o los mega-congresos médicos “generosamente” financiados por los laboratorios como si estos no obtuvieran sus holgados fondos de promoción de los sobreprecios de sus productos.
Vuelve a agigantarse entonces la figura de JCG por haber rescatado el “antiguo” concepto de Medicina Social, acuñado en 1848 al fragor de las luchas sociales y estudiantiles como el nombre de una revista impulsada por Rudolph Wirchow ya desde estudiante de medicina, mientras la por entonces dividida Alemania parecía resistir el pago en enfermedad y en vidas humanas que la revolución industrial ya se había cobrado en Inglaterra.
La incorporación de las cátedras de medicina preventiva y social a fines de los 60´s iba a ser una de las estrategias preferidas combinando algunas de estas reflexiones con el maquillaje de la influyente construcción del modelo preventivista acuñado por Leavell y Clark pocos años antes en EE.UU. Con la evidente influencia de las –por entonces incontrolables– epidemias de poliomielitis.
Las facultades y escuelas de medicina prontamente esterilizaron esta brecha que se abría en el casco de una currícula acorazada, pasteurizando y domesticando con el adjetivo “médica” (psicología médica, antropología médica, etc.) los atisbos de pensamiento social que ingresaban por estas cátedras.
La tarea de JCG no era aislada sino que era más bien intensificada por un sustento institucional excepcional. Habiendo comenzado su tarea en Fundaciones norteamericanas a las que conoció por dentro, se va a incorporar a un entorno institucional por entonces ambivalente: la Organización Panamericana de la Salud.
En el contexto de la guerra fría esta organización había obtenido cierta autonomía de criterio. Estaba liderada por un sanitarista chileno: Abram Horwitz (convirtiéndose en el primer director no norteamericano de la OPS), y a pesar de la indudable influencia de los EE. UU en las organizaciones “panamericanistas”, se podía escudar en su carácter doble por ser una organización regional (en ese sentido vinculada a la OEA) y al mismo tiempo ser parte de un organismo de las Naciones Unidas como la OMS.
Fue justamente escudada en esta doble pertenencia que devino en la única organización del sistema interamericano que no desafilió a Cuba luego de la revolución.
Este entorno fue reforzado paradojalmente por el cumplimiento de un mandato de la Alianza para el Progreso, que con su ostensible énfasis en la educación generó mandatos para sustentar un vigoroso programa de desarrollo de personal de salud, incluyendo la poco frecuente habilitación –para un organismo intergubernamental– de ser autorizado a establecer relaciones directas con Universidades en la región.
No se trataba simplemente de relacionarse con “otras instituciones”, sino para la época de una verdadera brecha por la que entraba aire fresco a un organismo internacional, ya que por entonces las universidades estaban fuertemente movilizadas por fenómenos como los de París(Mayo de 1968), Tlatelolco México(1968), el Cordobazo (1969) o los movimientos de California de 1967-1970, que emparentaban sólidamente las movilizaciones estudiantiles con las sociales y gremiales comenzando la enorme tarea –aún no concluida–de deconstruir los grandes relatos de los totalitarismos auto-legitimados sea por guerras frías o por globalizaciones.
Dos importantes consecuencias en el campo de la Educación médica van a surgir en esta época. La experiencia de la Universidad de Mc Master en Hamilton, Canadá y la de la UAM-Xochimilco en la Ciudad de México. Estas experiencias diferentes y complementarias entre sí tendrán en común el mérito de comenzar a contestar el modelo de educación médica flexneriana llevando al vector presente-futuro el debate de un modelo que por entonces sólo era resistido con una nostálgica apelación a un humanismo en retroceso, incluso dentro de la academia europea.
Es por esa brecha que se logra reabrir el debate de la educación en salud, una brecha que de un modo u otro logra influir en otras universidades a nivel latinoamericano y mundial hasta nuestros días.
El programa de desarrollo de personal de la OPS –llamado luego de desarrollo de recursos humanos– se transforma por las particulares condiciones institucionales ante-expuestas, no sólo en un observatorio privilegiado de “las travesuras” de las fundaciones norteamericanas sobre la educación médica –no sólo de la Rockefeller sino de otras como la Milbank, la Kellogs, la Kaiser, la Carnegie–sino al mismo tiempo en un influyente agente de innovación en la formación de las profesiones de salud (básicamente medicina, enfermería, odontología, salud pública y técnicos en salud).
Para entonces JCG detecta también en la historia una temprana contradicción que fue promovida a fines del siglo XIX y principios del XX por la Argentina y que será explotada por esta unidad muchos años después. Me refiero a la tensión de conformar “asociaciones latinoamericanas “para contraponerse a las “organizaciones panamericanas”, que con el apoyo financiero de las Fundaciones solían configurarse fundamentalmente para funcionar como mecanismos de transferencia de dispositivos (en el pleno sentido de la palabra dispositivos como una poderosa combinación técnica e ideológica) desde el norte hacia el sur.
Así se logra promover la Asociación Latinoamericana de Educación Médica (ALAFEM) por contraposición a la Federación Panamericana de Educación Médica (FEPAFEM) y asociaciones similares de Enfermería (ALADEFE), de Odontología (OFEDO), de Salud Pública (ALAESP) y de un modo diferente que ampliaré en seguida la propia Asociación Latinoamericana de Medicina Social (ALAMES).
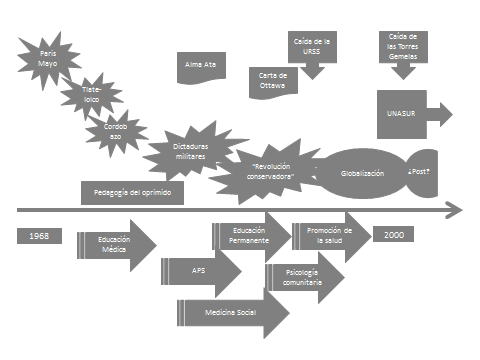
Eran tiempos de constituir líneas de trabajo alternativas que permitieran a estas asociaciones construir una agenda entre las cuales pueden distinguirse por su permanencia la denominada i. Integración Docente Asistencial (IDA), luego devenida Integración Docencia–Investigación–Servicios (DIS); ii. la articulación del conocimiento básico (biológico y social);iii. la Educación Continua luego teorizada con aportes de la pedagogía brasilera (P. Freire) y rebautizada como Educación Permanente; iv. la planificación de recursos humanos, primero más normativa, actuarial o prescriptiva (“1 médico cada mil habitantes”) que luego se transforma a través del análisis prospectivo y tardíamente en planificación estratégica; v. la tecnología educacional en salud que a través de los centros de México (CENTES) y Río de Janeiro (NUTES-UFRJ) impulsaban la innovación a través del desarrollo de materiales educativos(también utilizados como dispositivo) y vi. Las maestrías y núcleos de Medicina Social (UAM Xochimilco en México, UERJ en Río de Janeiro Brasil).
Estas últimas dos producciones van a separarse en parte por los caminos que tomará la izquierda brasilera siguiendo un camino parecido a la del PC Italiano y en parte por la precoz experiencia de gobierno de este grupo a escala nacional, lo que ocurrirá solo algunas décadas después con la experiencia de gobierno del DF por parte del grupo de la UAM-X.
Un párrafo aparte en esta enorme construcción programática que va de 1965 a 1995 lo constituye el programa de libros de texto orientado a hacer accesible el material de estudio al creciente número de alumnos latinoamericanos, que luego fue ampliado a la serie PALTEX (todo ello a través de un fondo editorial rotativo creado a partir de un subsidio del BID), el influyente programa de becas internacionales y la residencia en salud internacional.
Un devenir que paralelamente se extendió a la promoción de la investigación en salud de un componente que generó a posteriori un programa independiente en la OPS.
Influyentes profesionales, muchos de ellos básicamente profesores con amplia experiencia en Gestión Universitaria como José Roberto Ferreira (Brasil), María Isabel Rodríguez (El Salvador), Miguel Márquez (Ecuador), Jorge Andrade (México), Jean Pillet (Argentina),Eduardo Giraldo (Colombia), José Romero Teruel (Brasil), Maricel Manfredi (Colombia), Jorge Hadad (Honduras), Eduardo Joly (Argentina),María Alice Roschke (Brasil) formaron parte por décadas de este proyecto.
Una mención muy particular merece el surgimiento hace ahora treinta años de la Asociación Latinoamericana de Medicina Social. Fue por iniciativa de JCG que se promovió una línea de talleres de medicina preventiva y social que reunió jóvenes profesionales médicos y cientistas sociales de toda América Latina a pensar las ricas interacciones y perspectivas de la interacción entre ciencias sociales y salud. Estas reuniones servían también para discutir influyentes investigaciones sobre el tema llevadas adelante por grupos de estudio y por los propios integrantes del programa, trabajos que no siempre encontraban un ámbito para su publicación.
La precoz muerte de Juan Cesar García impulsó en los participantes de estos talleres, que ya conformaban lo que hoy llamaríamos una verdadera red, a la creación de ALAMES que se va a distinguir de las otras asociaciones latinoamericanas mencionadas por constituir una asociación de personas y no una asociación de dirigentes de organizaciones académicas, lo que visto en perspectiva histórica resultó en una mayor permanencia y firmeza de rumbos.
En los primeros años la combinación de los núcleos académicos de México, Río de Janeiro y Quito, reforzado por la existencia de una joven Asociación Latinoamericana, hacen que la medicina social comience a desafiar a la salud pública de la época, con especial énfasis en el campo de la epidemiología, lo que generó un importante proceso de debate y polarización que se ilustra con la distancia conceptual, ideológica y metodológica que media aun hoy entre la epidemiología social y la epidemiología clínica, dejando en el medio esa epidemiología tradicional o a secas que aún domina en muchos de nuestros ministerios.
La denominada “epidemiología crítica” va a poner su foco en diferentes objetos y construcciones teóricas a partir de los trabajos de Asa Cristina Laurell, Saúl Franco Agudelo, Edmundo Granda, Mario Testa, Jaime Breihl. De este modo, conceptos como proceso salud-enfermedad-atención, diferenciales en la morbimortalidad por clase social, la deconstrucción de los programas de lucha contra las enfermedades tropicales, la violencia, el replanteo de la planificación y el análisis de la circulación del poder y del saber en salud fueron moldeando una rica producción.
Mientras tanto, otras producciones iban a devenir importantes construcciones en los países de la región, dentro de las cuales puede incluirse el surgimiento de la Salud Colectiva en Brasil.
Inspirados en los posgrados de medicina social y en algunas reformas que ya habían ocurrido en América latina (básicamente la generada en salud por la revolución cubana) y Europa (la reforma psiquiátrica Italiana), un grupo influyente de salubristas brasileros, acompañando los movimientos críticos de la izquierda de la época, van a converger en un movimiento sanitario que tendrá como principal tanque de pensamiento al CEBES (Centro Brasilero de Estudios Sanitarios).
Las luchas políticas, la recuperación de la democracia, una fuerte reingeniería de las Conferencias Sanitarias y la promulgación de una nueva constitución van a brindar el marco para la creación del Sistema Único de Salud (SUS).
Sin querer sobre-simplificar la complejidad del constructo “salud colectiva”, no sería incorrecto, aunque tal vez sea insuficiente, decir que surge como una necesidad conceptual y doctrinaria del movimiento sanitario y del propio SUS y que abreva en lo mejor que se había producido hasta el momento por parte de la Salud Pública y de la Medicina Social. A partir de esa plataforma una intensa inversión en posgrados de salud colectiva ha devenido en una producción científica de tal magnitud que impulsa al portugués a ser una segunda lengua obligada (luego del inglés) para quien quiera formarse en salud pública. La Asociación Brasilera de Salud Colectiva ABRASCO sostiene varios congresos multitudinarios anuales y apoya un número significativo de revistas y editoras en este campo.
El ciclo de cadenas conceptuales de largo plazo no se completaría si no identificáramos otra derivación del fuerte impacto de la muerte de JCG, impulsado por el programa de Recursos Humanos de la OPS. Me refiero al programa de entrenamiento en Salud Internacional.
A partir de 1985 e inspirado en el efecto “democratizador” que las residencias médicas habían generado en la formación de posgrado (respecto a un modelo patriarcal y clientelístico que lo precedía) esta unidad de la OPS abre un programa que internamente se llamará Residencia en Salud Internacional y que justamente conmoverá las formas predominantes de conformación de los planteles de este organismo internacional.
Eran épocas en que las resistencias a la cooperación bilateral en salud, especialmente las norteamericanas, habían convencido a los países centrales sobre la utilidad de volver a aquellas unidades académicas colonialistas y en consecuencia comenzaron a financiar programas en las Escuelas de Salud Pública de sus países generando una “Salud Internacional” fuertemente etnocéntrica, basada en el estudio de las enfermedades de la pobreza que afectaban a los países pobres y que rápidamente mostró su utilidad para reutilizarla en el tratamiento de las poblaciones migrantes en los países centrales.
La residencia tenía entonces por delante la a veces implícita y a veces explícita tarea de contestar con una mirada Sur-Norte y una mirada Sur-Sur teóricamente débil, aunque fuertemente financiado, plexo de programas de cooperación que partían desde los centros hacía el “tercer mundo”, en un período en que esta última denominación –aunada a la idea de “países no alineados”–, procuraba generar un equilibrio en un mundo que transicionaba del colonialismo al neocolonialismo.
“La dependencia es tan fuerte que alcanzó incluso a quienes reflexionaban sobre ella” fue una frase lapidaria de James Petras a principio de los 90’s, que definió como nadie la abrumadora predominancia hasta incluso en las Universidades y en los Organismos Internacionales de la combinación de la Revolución conservadora (Reagan/Thatcher) y el período que ahora conocemos como Globalización, que domina en el período que media entre las caídas del muro de Berlín y de las Torres Gemelas.
En el “mientras tanto” de este extenso período, la existencia de eventos internacionales relevantes también va a influir fuertemente en el período. Por ejemplo la instalación de una meta de equidad (Salud para Todos 1977), la reunión de Alma Ata (1978) enfatizando el carácter estratégico de la Atención Primaria (APS) o la reunión que genera la Carta de Ottawa en 1986, con el fuerte relanzamiento de la Promoción de la Salud(PS).
El desafío de traducir estos contextos internacionales en acciones operativas siempre resulta mucho más complejo que lo que se piensa en los momentos de lanzamiento: intereses, actores, resistencias, dificultades operativas, prácticas instaladas hacen que constructos como APS o PS continúen siendo herramientas para pensar y rediseñar propuestas educativas cuando probablemente ya deberían haber sido superadas por nuevas propuestas.
Así, mientras la APS acompaña conceptualmente una sistemática expansión de los profesionales que se desempeñan en el primer nivel de atención, muchos de sus componentes continúan siendo una promesa. De este modo, temas como articulación intersectorial, participación social, interculturalidad, democratización del conocimiento conforman una agenda para forcejear en una APS que parece atrapada entre un paquete mínimo de prestaciones costo-efectivas y la desconcentración de las prácticas clínicas, una práctica que despierta ahora el interés de laboratorios, especialmente aquellos orientados a medicamentos que se aplican a enfermedades crónicas.
Respecto a la Promoción de la Salud y a su pariente más remoto: la Educación para la Salud, ellas continúan en un terreno más cercano a las promesas que a las concreciones. La Educación para la Salud recibe su impulso de la propia Alianza para el Progreso en los 60s, emulando otras iniciativas como la del extensionismo agrícola y se transforma en un área ministerial exceptuada de las urgencias del corto plazo, con propuestas que enfatizan algunas tecnologías educacionales que se suman a los grandes programas sanitarios, herederos a su vez de las grandes luchas (Tuberculosis, materno–infancia, inmunizaciones). La Carta de Ottawa dará un nuevo impulso a instancias del Informe Lalonde, en el que subyace la vieja idea de “más vale prevenir que curar”, pero ahora impulsada por cierta certeza sobre el colapso a largo plazo de los sistemas de aseguramiento si no se invierte en la remoción de factores de alta incidencia en la producción de enfermedades luego del repliegue de las enfermedades infecciosas agudas.
Sin embargo, a la fecha, continúan siendo escasas aquellas “vacunas polivalentes” para factores de riesgo o determinantes inmediatos (como la inexistencia de agua potable en domicilio), a los cuales se puede atribuir directamente efectividad en la producción de enfermedad y cuando tales “vacunas” existen, la remoción de esos factores/determinantes inmediatos se encuentra con frecuencia con intereses políticos, económicos o culturales muy poderosos (como el caso de las empresas tabacaleras).
Una línea de exploración que subyace a toda esta rica producción la constituye la educación popular y la psicología comunitaria, que se van a nutrir de diferentes perspectivas que alcanzan su máxima expresión en los años tempranos de nuestra exploración (1968-1975). La efervescencia del período, en el que entran en particular sinergia las tradiciones revolucionarias de la mano de la revolución cubana, la derrota de EE. UU en Vietnam, los movimientos culturales de París, de California y de América Latina, la teología de la liberación entre otras tendencias, impulsaron herramientas de simultánea exploración, indagación e intervención en la realidad. Las líneas de psicología social (Pichon Rivière), de educación popular (Paulo Freire) y de Investigación Acción Participativa (Orlando Fals Borda), a pesar de sus diferentes orígenes, se entramaban tanto con acciones de gobiernos progresistas como con acciones de resistencia a los gobiernos que no lo eran con una enorme fluidez.
Pasando a la categoría de saberes reprimidos en el prolongado período de dictaduras, revoluciones conservadoras y neoliberalismo, su energía parece intacta cuando regresa con nuevas formas en las últimas décadas, como las que propone la psicología comunitaria a partir de los trabajos de Maritza Monteros, en ciertos enunciados de la Educación Permanente (María Alice Roschke, Cristina Davini) o en diversas formas dentro de una educación popular en salud.
El período que se abre a comienzo del siglo XXI, luego de importantes crisis económicas y geopolíticas, abre un bloque histórico que por falta de algo mejor denominaremos provisoria y tal vez optimistamente como postglobalización.
El surgimiento progresivo de gobiernos latinoamericanos nacionales y subnacionales básicamente desalineados del consenso de Washington abre un nuevo campo para repensar la educación y la institucionalidad universitaria. Son tiempos simultáneamente de inventar y de recuperar todos aquellos fragmentos vigorosos que sobreviven al naufragio de dos décadas de fuerte retroceso mundial en los derechos sociales y en la cultura.
La República Argentina se encuentra atravesada e influida y al mismo tiempo resulta influyente en estos dinámicos campos en donde la reproducción y la transformación se combinan en diferentes dosis.
Si lo concentramos específicamente en salud podemos pensar en la potencialidad renovada de constructos tales como:
- El desarrollo de nuevas interacciones entre ciencias sociales y salud.
- La educación médica y la de otras carreras de salud innovadas a partir de la recuperación de los énfasis en educación centrada en los estudiantes aprendiendo en grupos pequeños (ABP, ABC), experiencias pre-profesionales tempranas y orientación comunitaria.
- La formación específica para nuevos o renovados programas de salud.
- La potencialidad de la articulación entre posgrados clínicos y residencias para contribuir a recuperar el anhelado equilibrio estudio-trabajo.
- La Educación Permanente en todo su despliegue y potencialidad, proponiendo una amplia agenda de interacciones entre universidades y servicios de salud para mejorar la calidad y asegurar los derechos de los pacientes.
- El impulso definitivo que necesita la formación para el desempeño en los escenarios comunitarios en un terreno en el que los saberes disciplinares definitivamente se desestructuran y se deconstruyen, obligando a nuevos desarrollos que por lo que parece no pueden lograrse sin incluir las voces de las organizaciones locales y de la propia población.
- La multiplicación de los programas de formación interdisciplinarios en parte ya explorados en los campos de Salud Pública, Salud Mental, APS, PS/EPS, Rehabilitación, con toda la complejidad que surge al preguntarse si se trata de programas de formación de especialistas o de carreras cuaternarias.
Gérmenes de presente en el futuro
Una mirada superficial que opere como un sobre-simplificado análisis de situación indica que a grandes rasgos las universidades públicas tienen dificultad en acompañar a aquellos gobiernos que hemos denominado “desalineados del Consenso de Washington” apoyándolos tibiamente o quedando al margen de esos procesos, cuando no participando activamente de mecanismos de desestabilización.
Las situaciones en Venezuela, Brasil, Bolivia, el Paraguay de Lugo, Argentina, El Salvador y Uruguay muestran toda esa paleta[1], pero también incluyen experiencias en las que la Universidad muestra su potencialidad de protagonizar cambios epocales, aún más allá de las dicotomías oficialismo-oposición.
Sin embargo, resultan particularmente provocadoras las más recientes producciones del grupo del Doctorado Andino en Sociedad, Ambiente y Salud en Quito–Ecuador, que ponen el foco en las formas como el modo de producción predominante y expandido del capitalismo globalizado ha entrado en colisión con la viabilidad del planeta, generando fenómenos nunca antes vistos para los que resulta inimaginable encontrar mecanismos de auto-regulación como el cambio climático
Otra fuerte innovación e invitación a la reflexión lo constituyen los programas que han transformado en Brasil a la salud pública o colectiva, tradicionalmente vista como una formación de posgrado, en una carrera de grado. Se trata de una experiencia que se va generalizando en todo el territorio brasilero luego de la acción pionera a fines de los 90 de la Universidad Federal de Bahía y de la Universidad Estadual de Rio de Janeiro.
En ese mismo país puede rescatarse el dinamismo de la denominada REDE UNIDA que durante casi una década reunió de forma horizontal y sinérgica a todas aquellas instituciones formadoras de profesionales de salud a condición de que compartieran su vocación de ampliar su perspectiva de formación hacia las dimensiones comunitarias de la práctica en salud.
La Argentina ha expandido fuertemente las estrategias de inclusión en los diferentes niveles del sistema educativo a través de la Asignación Universal por Hijo y una Ley Federal de Educación que garantiza un piso de financiamiento equitativo para todo el país.
La apertura de nuevas universidades públicas ha mostrado la importancia de mejorar la accesibilidad territorial generando instituciones que hacen parte de su identidad mostrando altísimos porcentajes de alumnos que son primera generación de universitarios en sus familias. Al mismo tiempo estas instituciones se han mostrado propicias para ensayar nuevas propuestas educativas que surgen de campos aún poco explorados o de redefiniciones de los modelos de formación prevalentes en las carreras más tradicionales.
La combinación de una política educativa con una política de ciencia y técnica en expansión viene generando algunas sinergias importantes en un contexto en donde palabras como innovación, valor agregado o sustitución de importaciones adquieren nuevas significaciones.
Sin lugar a dudas este listado de por sí incompleto requiere reflexionar sobre el impacto en la formación de la Diplomacia Médica Cubana. A partir de las misiones de médicos cubanos en todo el mundo y de la creación de la Escuela Latinoamericana de Medicina (ELAM), la experiencia cubana muestra la fuerza que continúa teniendo la formación en valores que logra hacer fluir a los médicos que forma en sentido social y territorial literalmente a “contraflujo” de las señales del mercado de trabajo.
Todos los países latinoamericanos, incluso aquellos que constituyen su identidad posicionándose en las antípodas del gobierno cubano, se benefician en sus políticas públicas de salud de este fenómeno que les ayuda a solucionar o a paliar en parte las gravísimas inequidades sociales y territoriales en la distribución de médicos.
Pero adicionalmente la existencia de este proceso obliga a reflexionar sobre el rol actual y potencial de las universidades públicas de América latina para contribuir en mayor grado al logro de una distribución razonablemente equitativa de profesionales de salud.
En síntesis, los caminos aquí apenas esbozados muestran que los conflictos internos de la educación, de la salud, de los desarrollos científico tecnológicos y de la organización del trabajo son en muchas dimensiones también reflejo de los conflictos políticos, sociales y económicos de cada época, siendo los desafíos pendientes de una enorme complejidad.
Sin embargo resulta difícil no ser optimista luego de la experiencia de haber vivido épocas de discursos únicos en donde los totalitarismos políticos y/o económicos apoyados por una avasalladora máquina cultural y mediática instalaban políticas nacionales e internacionales regresivas, con la fuerza de una hegemonía entendida en aquellos simples términos de Nietzsche como una “imposibilidad de hierro”.
Acompañados por una fuerte y sostenida convicción de que el efectivo ejercicio del derecho a la salud, inscripto en un marco de plena vigencia de derechos políticos, económicos, sociales y culturales es el norte –o más bien el sur– que debe guiar nuestros esfuerzos, lo que sigue adquiere otra dimensión, ya que en última instancia el equipamiento conceptual y metodológico acumulado es sólido y ampliamente validado, la capacidad de innovar es una característica distintiva e internacionalmente reconocida de nuestra región, hemos aprendido a enfrentar conflictos con firmeza, sin distraernos en contradicciones secundarias y los desafíos, por grandes que ellos sean, parece que han sido y serán nuestro combustible vital.
- Resulta muy significativo la frecuente movilización de los sectores auto-posicionados como los más progresistas en las Universidades públicas que suelen caracterizarse por la exaltación de los logros de muchos, cuando no de todos los gobiernos de los países de este grupo a excepción del propio. ↵






