Acompañar a familiares de niños con Trastorno Específico del Lenguaje
Constanza Ucci[1] y Juan Gregoric[2]
En los últimos años surgieron una serie de experiencias colectivas que han recibido escasa atención por parte de la comunidad científica. Se trata de grupos de madres y padres que definen las condiciones diagnósticas de sus hijos e hijas no solo como un hecho clínico sino como un problema social que requiere visibilidad. En este proceso se posicionan como voces autorizadas para definirlo legítimamente y reclamar las respuestas que consideran adecuadas. Ejemplos de estas son: APAdea, TGD Padres TEA, Padres de Niños con Dislexia, Mamás Unidas por el TDAH, Asociación Asperger Argentina, Futela, entre otros.
La aparición de estos grupos se vincula con dos procesos: la proliferación de diagnósticos mentales en la infancia y el aumento de la certificación oficial de la discapacidad infantil. En las últimas décadas se han multiplicado los diagnósticos sobre conductas previamente comprendidas como parte del desarrollo normal infantil (Bianchi, 2015; Conrad, 2007; Conrad y Schneider, 1992; Vasen, 2007). Algunos de los diagnósticos más frecuentes son: Trastorno por Déficit de Atención con Hiperactividad (TDAH), Trastorno del Espectro Autista (TEA), Trastorno de la Personalidad y Retraso Mental.
Paralelamente, la discapacidad mental —especialmente la infantil— muestra una tendencia creciente. Si bien la proporción de certificados emitidos por discapacidad mental e intelectual se ha mantenido relativamente estable, el número absoluto de certificados para menores de 15 años pasó de 15.715 en 2010 a 96.776 en 2022. Este aumento se acompaña de una suba notoria en las prestaciones educativas e integradoras,[3] destinadas mayormente a acompañar trayectorias escolares de infancias con este tipo de diagnósticos, lo que sugiere una expansión de la certificación infantil de condiciones del neurodesarrollo, como se puede ver en el Gráfico 1.
Gráfico 1. Evolución relativa de indicadores vinculados al CUD en infancias 2010-2022
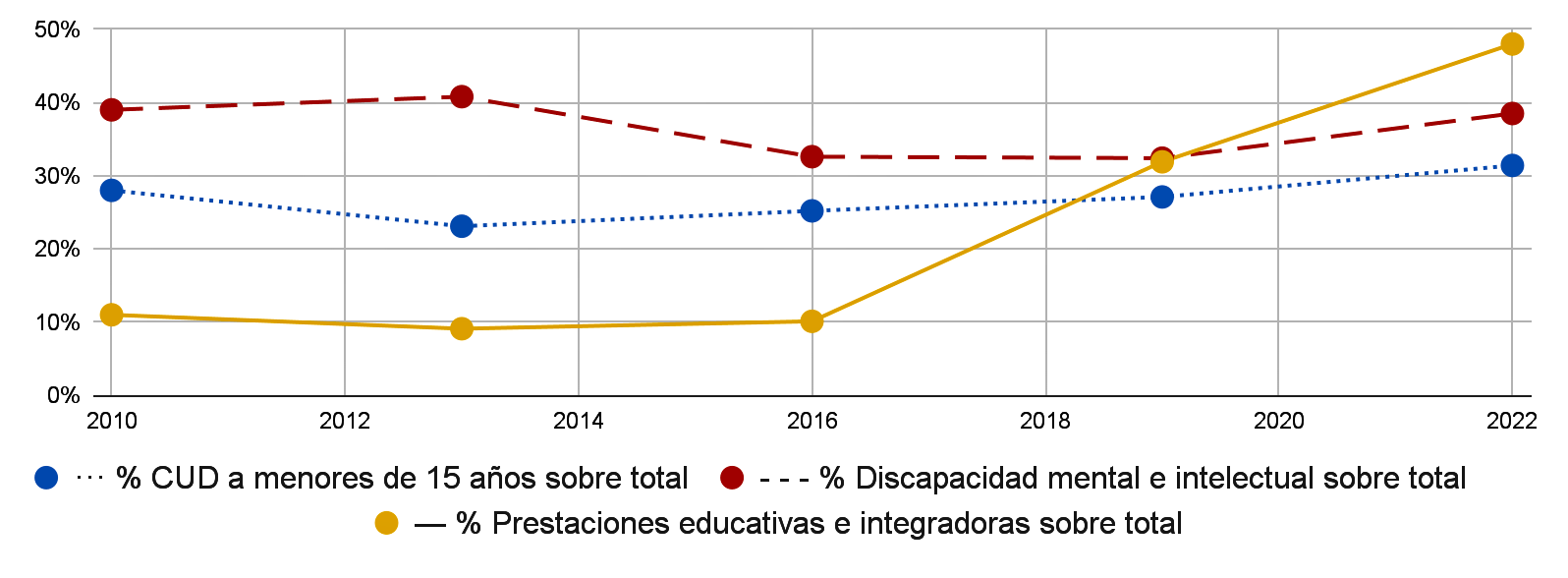
Fuente: elaboración propia en base a anuarios estadísticos de ANDIS (2010–2022).
Nota: Evolución porcentual del CUD otorgado a menores de 15 años, de los diagnósticos de discapacidad mental e intelectual, y de las prestaciones educativas e integradoras sobre el total de certificados emitidos (2010–2022).
Estos tres elementos —la organización familiar, la proliferación de diagnósticos mentales en la infancia y el aumento de los certificados infantiles— podrían pensarse como fenómenos separados. Sin embargo, partimos de la premisa de que forman parte de procesos interrelacionados, que se comprenden mejor al considerarlos en conjunto, atendiendo a sus temporalidades y espacialidades.
Este entramado puede ser explorado a partir del caso del Trastorno Específico del Lenguaje (TEL), categoría que gana difusión tras su incorporación en la cuarta edición del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM).[4] Se utiliza para diagnosticar a niñas y niños que no logran desarrollar el lenguaje en la edad socialmente esperada para hacerlo.[5] Este diagnóstico suele implicar la derivación a múltiples terapias prolongadas y costosas. Debido a que las obras sociales y prepagas no cubren la totalidad de los tratamientos, muchas familias deben tramitar el Certificado Único de Discapacidad (CUD) para garantizar su cobertura.
En este contexto, surge en el conurbano bonaerense en 2015 la Asociación TEL Argentina (ATELAR), integrada por madres y padres de niños diagnosticados con TEL. Entre sus objetivos manifiestan visibilizar el diagnóstico, promover un abordaje más apropiado del problema que aquel que realizan ciertos profesionales de la salud y colaborar con la creación de un entorno amigable para quienes atraviesan situaciones similares. A su vez, realizan demandas relacionadas con el derecho a la educación, el acceso a terapias y su inclusión en la sociedad sin discriminaciones. Este capítulo analiza cómo estas familias se organizan colectivamente y construyen una causa común orientada a garantizar el bienestar de sus hijos.
La disrupción diagnóstica y su impacto en la vida cotidiana
La posibilidad de estudiar a las asociaciones de familiares de niños diagnosticados con TEL surgió a partir de una serie de eventos que hicieron visible una problemática que hasta entonces nos resultaba ajena: en el transcurso de una misma semana conocimos, de forma casual, a dos mujeres cuyas historias capturaron por completo nuestra atención. La primera de ellas se había acercado a nuestro lugar de trabajo (un instituto de inglés en Hurlingham) para inscribir a uno de sus hijos. Esa charla administrativa derivó en que nos comentara que tenía un hijo con un trastorno llamado TEL. También mencionó que llevaba adelante una fundación para abordar la problemática promoviendo cambios en la alimentación.
A los pocos días, en la fila de un comercio, conversamos de manera informal con otra mujer que también dijo tener un hijo con TEL. Para nuestra sorpresa, comentó que ella también estaba queriendo formar una asociación, pero con gente de CABA, donde vivía. Estos dos encuentros nos desconcertaron por sus coincidencias —dos mujeres, ambas con hijos con el mismo diagnóstico y ambas queriendo crear una asociación— y motivaron los primeros interrogantes de la investigación: ¿qué era el TEL y qué llevaba a estas mujeres a organizarse colectivamente? Indagar cómo se producía ese primer contacto con la categoría diagnóstica sería entonces un primer paso para empezar a responder estas preguntas.
Hacia una explicación médica de los “problemas” del lenguaje
Al preguntarles a las familias cómo fue su primer contacto con el diagnóstico, las respuestas se remontan a un momento anterior, en el cual comenzaron a notar que sus hijos tenían dificultades para estructurar el lenguaje. Una producción audiovisual elaborada en el año 2017 por el Servicio de Fonoaudiología del Hospital Universitario Austral reconstruye esta instancia en base a testimonios de madres y padres, y destaca la inquietud inicial frente a ciertos signos que se desvían de lo esperado. En ese video, una mujer cuenta que:
Alrededor del año y medio, dos años, veíamos que difícilmente estructuraba bien su propio nombre. Por ejemplo decía “oía” y nunca podía decir Sofía. Pensábamos que tenía que ver con una evolución natural en ella, ya que en los otros aspectos de su evolución, el caminar y el desarrollo psicomotor estaba bien.
Inicialmente, muchas familias interpretan las diferencias como parte del desarrollo natural del niño. Sin embargo, a medida que el tiempo pasa y especialmente con el ingreso al jardín, los signos se hacen más visibles y aparece la preocupación llevando a algunas familias a realizar una primera consulta médica. En este proceso, la mirada del especialista con el que establecen contacto varía. Con frecuencia las madres afirman que muchos pediatras minimizan la situación al considerar que la ausencia del lenguaje no representa un problema a tratar a nivel médico y sugieren esperar. Así lo relata otro padre en el marco de aquella producción audiovisual:
Lo que me pasó a mí es que hay que estar un poco más atento y no dejarse llevar tanto por lo que te dicen: que ya va a hablar, que el tío cuando tenía 5 años empezó a hablar… y no! Nos empezamos a preocupar cuando empezó el jardín… tenía 3 años y cuatro meses.
En el extremo opuesto, otros especialistas valorados por las familias como “actualizados” sí interpretan la ausencia del lenguaje como una señal de alerta y derivan a los niños a una serie de estudios técnicos. Desde la asociación ATELAR explican que estos estudios buscan descartar en principio otras patologías. Se evalúa que todos los aspectos neurológicos funcionen bien, mediante estudios como electroencefalograma, resonancias, estudios de otoemisión y del sueño. Si no se detectan alteraciones, se continúa con una evaluación psicológica y fonoaudiológica. También comentan que se tiene que descartar el TEA mediante el test ADOS,[6] el test ADI-R,[7] y desde el área fonoaudiológica enumeran distintos tipos de tests, siendo el más común el de coeficiente intelectual.
Luego de descartar otras patologías, se arriba al diagnóstico de TEL, generalmente emitido por neurólogos. De aquí en adelante, el desarrollo del lenguaje queda circunscripto al ámbito de la salud. Sin embargo, a diferencia de otras condiciones médicas en las que el diagnóstico tranquiliza, en este caso las familias transitan este momento mayormente de forma angustiante y disruptiva (Good, 1994).[8] Las ideas de “trastorno”, de algo que “no tiene cura”, que requiere tratamiento “de por vida” y la urgencia de intervenir “cuanto antes”, alteran profundamente las expectativas hacia sus hijos y abren nuevos interrogantes sobre su futuro: ¿Podrán hacer amigos? ¿Les costará la escuela? ¿Llegarán a hablar? Lejos de ser un punto de partida claro, la instancia diagnóstica es transitada como un acontecimiento ambiguo que no resuelve la incertidumbre inicial sino que la desplaza, tal como se mostrará a continuación.
TEL, una categoría inestable
A diferencia de otras condiciones que implican un síntoma visible o un dolor concreto, los niños con TEL no presentan señales o dolencias evidentes, sino una forma atípica de desarrollar el lenguaje. Además, se trata de un diagnóstico poco difundido; muchas familias escuchan por primera vez el término al recibir el diagnóstico y muchos profesionales que habitan este entramado también lo desconocen. Estas características, sumadas al procedimiento de diagnosticar “por descarte”, convierten al TEL en una categoría opaca, que genera confusión en las familias, las cuales no terminan de comprender “qué tiene” su hijo. La falta de claridad se vuelve aún más compleja si se considera la forma en que esta categoría se inserta en el entramado institucional y clasificatorio.
Al repasar la historia del TEL, encontramos que si bien los primeros estudios[9] sobre los trastornos del lenguaje en la infancia se remontan a los años cincuenta en Europa, fue su inclusión en el DSM lo que permitió su difusión a nivel internacional. El DSM-IV-TR fue la primera versión del manual que incluyó al Trastorno del Lenguaje dentro de los Trastornos del Desarrollo Infantil, diferenciando dos subtipos: uno expresivo y otro mixto receptivo-expresivo, según la parte del lenguaje afectada. Más adelante, el DSM-V unificó ambos subtipos bajo una sola categoría –trastorno del Lenguaje–, ahora ubicada dentro de los Trastornos del neurodesarrollo, junto con condiciones como el TEA o el TDAH.
Paralelamente, a nivel académico han ido apareciendo distintos términos tales como “Trastorno del aprendizaje del lenguaje”, “Trastorno primario del lenguaje” o “Trastorno del desarrollo del lenguaje”, alentando la circulación de distintas categorías para referirse al mismo fenómeno. A su vez, existen controversias científicas sobre sus causas: una postura lo atribuye a factores genéticos que afectan el aprendizaje sintáctico, mientras que otra a limitaciones en el procesamiento lingüístico. En 2014, el debate alcanzó un hito destacable con la edición de un número especial dedicado al TEL en una revista especializada.[10]
Los cambios en los manuales y las discusiones en el plano científico generaron así las condiciones para que en la actualidad haya diversos términos circulando, tanto en los discursos familiares como entre los profesionales, lo que evidencia cómo las categorías generadas por la ciencia permean desordenadamente el mundo social. Pero esta influencia también opera en sentido inverso a partir de que estas categorías técnicas son, a su vez, producto de un entramado social atravesado por valoraciones morales, saberes de sentido común y tramas institucionales específicas.
Hasta acá, es posible afirmar que la colectivización del problema se enmarca en la experiencia de vivir con un hijo que no desarrolla el lenguaje en los tiempos socialmente esperados y es diagnosticado con TEL, una categoría cada vez más frecuente, aunque aún inestable y poco conocida. Si bien este diagnóstico puede funcionar como punto de partida para activar procesos de búsqueda, reflexión y vinculación con otros, no constituye por sí solo una causa suficiente para la conformación de colectivos como ATELAR. La organización colectiva, tal como se desarrollará más abajo, se entreteje con relaciones previas, trayectorias profesionales, recursos materiales, simbólicos y afectivos anudados a una serie de alteraciones en la vida cotidiana que se desencadenan tras el diagnóstico.
La reconfiguración de la vida cotidiana
Luego de que un niño es diagnosticado con TEL, ingresa en un circuito burocrático e institucional que impacta en su subjetividad pero que lo desborda, afectando también a su entorno cercano. Los niños son derivados a terapias como fonoaudiología, psicopedagogía, terapia ocupacional y psicología para mejorar su lenguaje, a lo que se suman controles frecuentes con neurología y pediatría. Suelen asistir a terapias entre dos y cuatro veces por semana, lo cual conduce a la familia a reorganizar sus horarios en función de la agenda terapéutica. Muchos cuentan con un segundo diagnóstico, lo cual demanda realizar más terapias, y en ocasiones la ingesta de medicación. El tránsito por el ámbito escolar también genera complicaciones, lo que se observa mayormente en las barreras de acceso y permanencia en las instituciones educativas, como explica Samanta, madre de un niño con TEL:
Tuve un inconveniente en el jardín con mi hijo y por eso lo cambié. Era todos los días actas, todos los días en dirección, aislado, un desastre, la pasamos muy mal. Su diagnóstico es TDAH con TEL e impulsividad. Ya con un diagnóstico lo seguían tratando igual, sin margen de consideración. Hasta que un día fui a hablar. Me habían dado 15 días para que vaya con un acompañante terapéutico, si no lo echaban del jardín. En ese trayecto conocí a personas con hijos con TDAH que me ayudaron mediante leyes, me mostraron que la reducción horaria era ilegal, que no pueden echar a un nene por su diagnóstico y que uno tiene que luchar por sus hijos. Así que eso hice (Entrevista a Samanta, 07/07/2021).
Se puede ver cómo las familias deben negociar entre las normas formales de las instituciones y las necesidades particulares de sus hijos, un proceso que Das (1997) conceptualiza como el interjuego[11] entre normas sociales y vitales. Ante esto, algunas familias se acercan a otras, buscando herramientas para resolver este tipo de conflictos. Son principalmente las madres las que construyen y sostienen las relaciones sociales y de asistencia, supervisando que los tratamientos se cumplan, seleccionando a los profesionales que atenderán a sus hijos y garantizando su bienestar. Los términos “frustración” y “cansancio” son recurrentes al describir la rutina diaria. La preocupación se extiende a los otros hijos, que reciben menos atención cotidiana, lo que complejiza los cuidados dentro del ámbito doméstico.
Las intervenciones terapéuticas son múltiples y costosas, lo que dificulta su continuidad a lo largo del tiempo. Por esta razón, es común que los especialistas sugieran tramitar el Certificado de Discapacidad, ya que garantiza la cobertura gratuita de los tratamientos, convirtiéndose en una vía clave para su sostenimiento. Así, un niño con diagnóstico de TEL puede ser orientado hacia el camino de la certificación, mientras otro con igual condición, pero sin el diagnóstico o sin necesidad de cobertura gratuita, queda por fuera del mismo. Esto indica que el acceso al CUD y a la condición legal de discapacidad no dependen solo de la situación clínica del solicitante, sino también de la capacidad de cada familia para insertarse en la trama institucional y de sus recursos económicos.
Ahora bien, las barreras para acceder al certificado no aparecen únicamente a nivel familiar o individual, sino que forman parte de una lógica estructural en la cual la forma en la que se implementa esta política pública se focaliza en ciertos perfiles de destinatarios en detrimento de otros. En esta línea, Rosato y Angelino argumentan que el factor económico influye cada vez más en los parámetros clasificatorios de las personas, asemejando las políticas públicas en discapacidad a formas de compensación económica. Esto da lugar para las autoras a que ciertos sujetos –los “pobres discapacitados”– resulten elegibles para estas políticas, mientras que otros, aun compartiendo condiciones clínicas similares, quedan excluidos de tales reconocimientos y beneficios (Rosato et al., 2009).
Durante las etapas de diagnóstico, certificación de la discapacidad y tratamientos, las familias atraviesan momentos de socialización de su situación: consultas con profesionales, entrevistas escolares, intercambios en salas de espera, redes sociales, etc. Estos espacios funcionan como escenarios de transacción[12] (Menéndez, 2003; 1982), en los que se cruzan saberes, se contrastan expectativas y se produce sentido en torno a la problemática. Lejos de una dicotomía rígida entre lo privado y lo público, estas experiencias revelan un diálogo constante entre ambos planos, en el cual lo íntimo se constituye en interacción con otros. No obstante, la mayoría de estas vivencias no se traducen en formas organizadas y duraderas de acción colectiva, como sí ocurre con experiencias como la de ATELAR.
De la socialización del malestar a la acción colectiva
El 30 de septiembre de 2017 asistí a una jornada de visibilización organizada por ATELAR en Plaza de Mayo. Llegué al lugar alrededor de las 17:15 y me dirigí hacia una carpa blanca ubicada a un costado de la plaza. Allí se congregaban unos 80 adultos, la mayoría mujeres de entre 30 y 40 años, acompañadas de niños que jugaban y vestían prendas de color amarillo, acorde a la consigna difundida por las redes. Pasé unos minutos circulando entre la gente y saludando a miembros de la asociación que había conocido en eventos anteriores, hasta que noté que el público comenzó a reunirse en torno a Héctor, el presidente de la asociación, mientras este probaba el micrófono y se preparaba para hablar. Minutos después dio las buenas tardes y agradeció a especialistas de la UBA y de hospitales públicos allí presentes. A continuación, presentó a la asociación y explicó que estaba formada por padres de chicos que “no hablaban”. Contó que sus primeras interacciones habían sido a través de redes sociales y que, como no había asociaciones previas sobre el TEL en Argentina, tomaron como modelo a las españolas, más avanzadas en el tema.
Señaló que otros países de la región, como Chile, no estaban actualizados en relación a la categoría y que todavía usaban el término “disfasia”, anterior a TEL. Luego, mencionó que 7 de cada 100 niños en Argentina tienen TEL, siendo más frecuente en varones, y afirmó que todos teníamos en nuestra familia un chico que no habla. Ofreció también algunos indicadores de alerta: si al llegar a los dos años un niño no dice al menos 50 palabras o construye frases de menos de dos palabras, es recomendable consultar a un profesional. Aclaró que el único propósito de la Asociación era garantizar con transparencia el bienestar de sus hijos –“sobre esto no hay fines económicos”– y que estos puedan llegar a la adultez “lo mejor posible”. Cerró su discurso diciendo que “esto es algo temporal, al chico le cuesta trabajo pero habla” y alentó al público “a no bajar los brazos”. Tras la intervención, se invitó a los niños presentes a pintar con témperas y luego las pinturas terminadas fueron exhibidas sobre las rejas de la Casa de Gobierno. Desde nuestro punto de vista las alocuciones incluían mensajes al público y podríamos decir, a la sociedad, pero también a la política gubernamental, ya que varias de las propuestas de ATELAR involucran, como se verá, demandas hacia el Estado y el poder político formal.
La escena mostraba cómo los familiares organizados en ATELAR se posicionaban públicamente como un actor socialmente relevante en la temática del TEL. Nos interesa reflexionar sobre quiénes son estas familias, cómo se organizan y en qué medida puede pensarse lo que hacen en términos de un fenómeno de activismo. A su vez, la intención de orientar su accionar hacia “garantizar el bienestar de sus hijos para que lleguen a la adultez lo mejor posible”, habla sobre la construcción de una causa alrededor de un sujeto específico: “el niño que no habla”, definido tanto por su edad como por su especificidad diagnóstica.
Las generalizaciones como “todos tenemos en nuestra familia un chico que no habla” y el uso de estadísticas, refieren a una estrategia discursiva que combina elementos del saber médico y experiencias familiares y abren el interrogante por el tipo de autoridad que construyen, ¿contra quiénes disputan? ¿Con quiénes forman alianzas? En lo que sigue reconstruimos brevemente la historia de ATELAR y la forma en que la asociación define su identidad colectiva en torno al TEL y a la metáfora de la familia. Luego, proponemos introducir y desplegar con fines analíticos, la categoría “madres especialistas”.
La historia de ATELAR
ATELAR toma este nombre en agosto de 2015. Sin embargo los encuentros entre familiares se producían desde el año 2012. Motivados por el desconocimiento y la incertidumbre diagnóstica y debido a que “nadie nos da una respuesta”, como decían, un grupo de personas conectadas por las redes sociales, decide realizar un primer encuentro para conocerse y compartir la experiencia de tener un hijo con TEL. A este, le siguieron otros en bares o confiterías y con el tiempo empezaron a reunirse en las casas de algunos de los integrantes. Estos primeros acercamientos habilitaron un tipo de intercambio que hasta entonces era inexistente.
Con el tiempo, este grupo inicial decide hacer “algo más que reuniones de padres” y se proponen ayudar a otros para que “no tengan que pasar por lo mismo”, pasando de una socialización del malestar (orientada a compartir experiencias) a una creciente politización del mismo (orientada a construir una causa pública). Con este fin, consideran asociarse jurídicamente. La asociación queda conformada en torno a 10 familias, en su mayoría mujeres y profesionales, madres y padres de niños con TEL en edad escolar, residentes principalmente en CABA y GBA. Sus hijos acceden a la educación privada y a redes de salud. Se destaca especialmente la intención de juntarse con “otros padres”, excluyendo del proceso asociativo a profesionales de la salud. Como lo explicaba otro de los miembros: “si bien había muchas páginas y blogs de profesionales, como una que es de fonoaudiólogas de Córdoba, nosotros tratamos de agarrar a todos los padres”.
Con estatus y cargos definidos, deciden mediante votación que Héctor presidiera la asociación. Al hablar en nombre del grupo, este actor se presenta como padre de una adolescente con TEL y como un “ex TEL”. Así explicaba en el marco de una entrevista cómo llegaron a la decisión de realizar el trámite:
Antes nos juntábamos, llorábamos, pataleábamos pero no hacíamos nada, y para ayudar a los demás y poder lograr cambios en la legislación, necesitás el formato de la ONG (…). Si bien damos charlas en colegios y demás, para llegar a cada rincón del país se necesitan cambios en la legislación (Entrevista a Héctor, 08/2021).
En esta nueva dirección, si bien se menciona la búsqueda de cambios legislativos, las actividades de concientización y las charlas con profesionales se convierten en el eje central del grupo, bajo el argumento de que el diagnóstico de TEL aún es muy poco conocido por la sociedad. En esta línea, comenzaron a organizar encuentros –en colegios, hospitales, plazas– en los cuales informaban sobre el trastorno, conversaban con quienes se acercaban y repartían folletería. Con frecuencia invitaban a participar a especialistas y profesionales de la salud con quienes el grupo fue entretejiendo lazos, convirtiéndolos en referentes habilitados para hablar del TEL. De a poco, comenzaron a intervenir en el ámbito académico a través de eventos en escuelas y universidades. Este formato fue consolidándose, y en los últimos años la mayoría de las reuniones se realizan durante la semana del 30 de septiembre, bajo la consigna “semana de visibilización del TEL”. Tales eventos expresan la necesidad de aparecer en nuevos territorios y ser vistos por la sociedad civil en general y la sociedad política en particular. En este pasaje al ámbito público, el malestar no se diluye, sino que se resignifica como “luchar por nuestros hijos”, una consigna que, con distintos matices, recorre los discursos familiares.
La “gran familia” y las madres especialistas
Al presentarse públicamente, se enuncian como “mamás y papás de niños/as con TEL” y describen al grupo como “una gran familia”. Esta metáfora, lejos de ser una simple expresión afectiva, funciona como una categoría nativa que delimita quiénes pertenecerán y quiénes no. No cualquier familiar es parte, sino quienes se han involucrado activamente y pueden dedicarle tiempo y energía a la causa. La mayoría de las familias, como se mencionó, se mantiene al margen de estas experiencias, limitándose al consumo de información en redes o a la asistencia ocasional a eventos.
Además, es necesario que la dificultad en el lenguaje cuente con un diagnóstico formal sustentado en criterios biomédicos. En este sentido, un aspecto central en la construcción de su identidad colectiva es la valoración que hacen de otras categorías diagnósticas infantiles, que funcionan como marcos de referencia para construir la propia causa. En la situación etnográfica, esto se evidencia, por ejemplo, en que ciertos diagnósticos como el TEA son percibidos como “más graves” o “más difíciles de tratar” que el TEL. La identidad de lucha se configura así mediante el reconocimiento de la propia situación frente a otras, dando lugar a estereotipos y jerarquizaciones como mecanismos de diferenciación y delimitación de la pertenencia, o en otras palabras, de producción de una identificación.
Por su parte, las trayectorias previas de sus miembros se resignifican y reorganizan al interior de la asociación. Tal es el caso de Amanda, quien además de participar en ATELAR coordina su propia fundación, lo cual nos permite relativizar la idea de que la acción colectiva comienza con el diagnóstico. Del mismo modo, las trayectorias profesionales de los integrantes se reordenan dentro de la asociación según las necesidades del grupo, como sucede con Eugenia, quien desde su saber y experiencia, escribió un artículo sobre el TEL en una revista especializada en discapacidad y suele ser la encargada de conseguir lugares para dar charlas. A pesar de que varios de ellos cuentan con títulos profesionales, eligen presentarse como “familiares” y reservan el término “especialista” al conjunto de profesionales que tratan a sus hijos.
Un punto clave consiste en que se trata de personas que ya han transitado un recorrido en la temática y cuentan con un saber acumulado. Con fines descriptivos y analíticos, denominamos a estas personas como “madres especialistas”: familiares de niños con TEL que promueven una forma de ciudadanía experta (Epstein, 1995), nutrida tanto del conocimiento científico como del saber situado en las experiencias de las familias.
En este sentido, la categoría “madres especialistas” marca una división entre el adentro y el afuera del grupo, al separar sus trayectorias de las de los “padres nuevos” que llegan buscando orientación. Su corpus de saberes les permite detectar incongruencias en los discursos de los profesionales, frente a lo cual reclaman el derecho a involucrarse en la definición e implementación de los tratamientos de sus hijos. De este modo, si el diagnóstico va a alterar el mundo vital del niño y de su familia, no sólo por la incapacidad de los profesionales de aportar una solución concreta, sino también por los nuevos malestares ocasionados a partir de las barreras que encontrarán en el camino, el papel de las “madres especialistas” será clave en el proceso de recomponer ese mundo vital alterado.
Disputas, estrategias y acciones de visibilización en el espacio público
Disputas y estrategias
La organización colectiva de las familias nucleadas en ATELAR no se estructura en torno a un “enemigo común”, sino a una serie de actores institucionales concretos que obstaculizan el acceso al diagnóstico, tratamiento o inclusión educativa: una obra social que demora reintegros, una escuela que niega vacantes, o un profesional que subestima o desestima la situación. Frente a estos obstáculos, la asociación no adopta necesariamente una postura de confrontación, sino que actúa articulando recursos, saberes y redes de apoyo para que cada familia pueda enfrentar las barreras específicas que la afectan.
ATELAR se convierte así en una referencia que orienta, acompaña y conecta a quienes atraviesan dificultades similares. A través de sus redes sociales, invitan a las familias a sumarse a grupos de WhatsApp organizados por zona geográfica, lo que facilita el intercambio de información contextualizada: qué profesional atiende en determinado barrio, qué trámites se requieren para acceder a un tratamiento. Este “saber tramitar” se vuelve un recurso clave para moverse entre los dispositivos médico-terapéuticos. Los amparos judiciales también aparecen como herramientas fundamentales frente al incumplimiento de las prestaciones por parte de las obras sociales. Aunque se trata de acciones formales individuales, estas estrategias de socialización de información y de un saber hacer se comparten y circulan colectivamente, conformando un repertorio de acción disponible para nuevos casos.
Las disputas no se limitan al plano instrumental, también implican una lucha de sentido en torno a las categorías diagnósticas y a los estigmas que suscitan. Este punto se vuelve especialmente evidente en cuanto al trámite del Certificado de Discapacidad. Obtenerlo no suele ser un proceso sencillo ni rápido: las familias enfrentan demoras prolongadas, la falta de conocimiento adecuado por parte de profesionales e instituciones sobre el diagnóstico y, en muchos casos, la negación para otorgarlo desde la Junta Evaluadora. Ante este panorama, desde la asociación efectúan una serie de recomendaciones en pos de facilitar la obtención. Entre otras, sugieren tramitar el CUD “por fuera de la obra social” cuando esta bloquea o retrasa el proceso; “exagerar” el diagnóstico con la complicidad de los especialistas, sumando condiciones como TEA o TDAH, para aumentar las chances de que sea aprobado; y, ante una denegación, recurrir a una segunda instancia o esperar seis meses para volver a presentar la solicitud ante otra Junta médica.
Pero más allá del plano práctico, este trámite habilita un proceso de identificaciones tenso que involucra a las infancias pero también a las personas adultas, respecto de la discapacidad y del estigma que la misma conlleva. Como expresa Eugenia
El prejuicio uno lo tiene. A uno no le gusta decir que va a hacer ese trámite, no es algo agradable porque es una Junta Evaluadora que no sé, te va a juzgar… desde la Junta hasta la gente… no vas diciendo a todo el mundo que tiene el CUD. En mi caso, saben los conocidos nomás (Entrevista a Eugenia, 29/06/2021).
En este terreno, la asociación promueve la realización del trámite del CUD, pero sin adoptar la categoría de discapacidad como forma de identificación para sus hijos. En lugar de concebirlos públicamente como “niños con discapacidad”, proponen un uso estratégico del certificado, prefiriendo verlo como una “tarjeta de beneficios” o como una “llave” de acceso a las terapias. Esta resignificación les permite valerse de los derechos que otorga el documento a la vez que eludir la carga social que lo acompaña. La experiencia de Eugenia permite observar no sólo las tensiones subjetivas que genera el trámite, sino también el modo en que la asociación busca acompañar a las familias en ese tránsito. Así lo explica
ATELAR no demanda tiempo, demanda energía, hay mucho de emocional. Quien llega a nosotros, llega preguntando por alguien que pueda orientar a esa familia, porque no saben por qué recibieron el diagnóstico y no saben con qué terapia comenzar y están muy perdidos. Ahí tenés que hacer un trabajo de contención fuerte porque esa persona está angustiada ante el desconocimiento y el desconcierto. Te dicen que tiene TEL y decís ¿Por dónde empiezo? Entonces tenés que estar en una situación en la que puedas dar esa contención y sostenerla en el tiempo (Entrevista a Eugenia, 29/06/2021).
La circulación de recursos, saberes y sentidos va de la mano de la capacidad para “acompañar” y “contener”. En las charlas abiertas siempre hay un momento destinado a preguntarse cómo se sienten, cuáles son sus miedos, dudas, etc., lo que ubica a esta práctica como algo que permite sostener y orientar a quienes llegan atravesados por el desconcierto del diagnóstico. No es casual, entonces, que muchas personas dirijan sus inquietudes a la asociación y no a los agentes de salud correspondientes. En ese desplazamiento, se expresa no sólo una búsqueda de respuestas, sino también la necesidad de un espacio donde el malestar pueda ser compartido, nombrado y transformado en herramientas útiles. Este tipo de acción colectiva se distingue de formas de protesta contenciosas como cortes de calle, cánticos o marchas, y se orienta a una reivindicación del rol materno y paterno no subordinado al saber experto, sino implicado activamente en la gestión médico-estatal de las infancias diagnosticadas.
Visibilizando un trastorno invisible
La consigna “Hagamos visible un trastorno invisible” condensa las intenciones colectivas de ATELAR. Aparece en folletos, redes, remeras y discursos familiares. Si bien puede interpretarse como una búsqueda de reconocimiento frente a una condición poco conocida, también forma parte de una estrategia más amplia, donde visibilizar implica intervenir políticamente. En otras palabras, no se trata solo de mostrar lo oculto, sino de disputar los modos en que se nombra, se interpreta y se actúa sobre esa invisibilidad. Además de una campaña de concientización, hay una lectura sobre las necesidades y sufrimientos de los niños, una disputa por el sentido del diagnóstico y una propuesta sobre cómo intervenir. Visibilizar, entonces, no es solo comunicar: es una acción política que interpela al Estado, a los saberes profesionales y a la sociedad.
En el camino hacia la visibilización, privilegian una explicación biomédica del problema por sobre otras explicaciones posibles, promoviendo la idea de que el diagnóstico temprano y la adhesión a tratamientos adecuados pueden mejorar significativamente el pronóstico de los niños. Se busca accionar en el presente inmediato para asegurar un mejor futuro posible minimizando los riesgos. A su vez, el haber atravesado estas instancias con sus hijos, funciona como confirmación y garantía del éxito de la dirección propuesta. No obstante, cabe señalar que, si por un lado retoman y reproducen el abordaje médico-terapéutico del problema, por otro, suelen ponerlo en tensión. Una forma de hacerlo es habilitando maneras alternativas de interpretar el diagnóstico y tomar decisiones sobre los tratamientos. Para ilustrar este punto recuperamos un intercambio que se dio en una de las charlas, “Familia y Neurodiversidad: Frente al diagnóstico, ¿qué mirada elegimos?”, a cargo de un psicólogo invitado por la asociación, en 2017:
Mariano tomó el micrófono y preguntó al público presente (mayormente mujeres) si se habían sentido culpables al recibir el diagnóstico. Varias asintieron con la cabeza, hasta que una de ellas comentó:
–Mi hijo es TEA y TEL, y en una ocasión un especialista me preguntó cómo yo como mamá no me daba cuenta lo que le sucedía.
Ante ese comentario, el psicólogo respondió que, en general, las madres y los padres no tienen una mirada patologizante; de hecho, no saben exactamente qué mirar. A su juicio, son los profesionales quienes muchas veces no se dan cuenta de que su mirada sí lo es, y tienden a diagnosticar con demasiada rapidez. Minutos después, proyectó una diapositiva con una imagen del manual DSM-V y preguntó si todos conocían esas siglas. Las explicó brevemente y añadió:
–Decimos que no son enfermedades, sino neurodiversidades. Prefiero palabras más amables que trastornado. Por eso, cuando escribo los diagnósticos, elijo poner (T)EA; la calidad humana no siempre está presente a la hora de dar un diagnóstico.
Sobre el final de la charla preguntó cuántas de las personas de las presentes habían tenido una buena experiencia en su primera consulta con el área de neurología. Solo unas pocas manos se alzaron. Entonces, otra mujer intervino y relató:
–Un neurólogo me dijo que mi hijo iba a ser como un mueble.
Este tipo de intervenciones resulta fundamental para comprender el posicionamiento de la asociación, que no se limita a reproducir el saber médico, pero tampoco lo rechaza por completo. Más bien, establecen criterios propios para seleccionar a los profesionales con quienes articular, privilegiando aquellos enfoques “humanistas” y “despatologizantes” que dialogan con la experiencia familiar.
A los encuentros de ATELAR suelen asistir activistas de otras asociaciones que apoyan la causa, así como con frecuencia, familiares de ATELAR participan en actividades desarrolladas por otros grupos. En este sentido, visibilizar también implica construir lazos con otras organizaciones de familiares, inscribiendo la causa propia en un campo más amplio de activismo vinculado a las condiciones del neurodesarrollo en la infancia. En esta clave, ATELAR se articula con grupos como TGD Padres TEA, Asociación Asperger Argentina, Familias Leonas TDAH y diversas asociaciones de TEL, tanto locales como españolas. Estos vínculos, en muchos casos originados en relaciones interpersonales entre integrantes, dan lugar a redes de apoyo que trascienden los diagnósticos específicos y los intereses particulares, e integran en una misma trama un conjunto de colectivos que se articulan con el fin de transformar las condiciones de vida de las infancias diagnosticadas.
Estos vínculos permiten proyectar las luchas más allá de las demandas particulares, aunando esfuerzos en torno a demandas específicas como la inclusión escolar, la cobertura de tratamientos o la no discriminación. La articulación en torno al Proyecto de Ley de Capacitación Docente Obligatoria en Discapacidad y Neurodiversidad constituye un ejemplo de esta ampliación del horizonte de acción. Esta propuesta busca capacitar a los docentes en materia de discapacidad, neurodiversidad y dificultades del aprendizaje, brindándoles herramientas pedagógicas para el diseño de currículas inclusivas que respeten la singularidad de cada estudiante y faciliten la articulación con los docentes integradores. El proyecto también promueve un trato no discriminatorio a estudiantes con discapacidad y/o dificultades en el aprendizaje e incorpora una serie de jornadas de sensibilización en la temática.
Otra iniciativa que reúne a grupos de familiares es la petición ciudadana lanzada por la asociación de padres FUTELA recientemente demandando una Ley específica para el Trastorno del Lenguaje. Reclaman que se reconozca el TDL como categoría legítima para obtener el CUD, sin la necesidad de otros diagnósticos complementarios. También exige la detección e intervención temprana, la formación de profesionales de salud y educación en lo relacionado al TDL, la cobertura integral en salud y fomenta la investigación científica sobre TDL en universidades y centros especializados.
Estas acciones se fundamentan en la necesidad de superar las barreras estructurales y pedagógicas que obstaculizan la inclusión educativa de los niños con discapacidad, como la insuficiencia de recursos materiales y tecnológicos accesibles, la persistencia de modelos curriculares rígidos y metodologías homogéneas que no consideran las diversas formas de aprender, la escasa articulación entre los equipos docentes y de integración, y la limitada formación del cuerpo docente en temáticas vinculadas a la discapacidad.
Por último, cabe mencionar la participación de estos grupos en las marchas por los derechos de las personas con discapacidad a las cuales asisten como colectivo y convocan a la comunidad por medio de sus redes donde informan sobre el estado de situación de las políticas públicas en discapacidad. En las calles, como en las redes, los colores toman protagonismo, ya que cada grupo se apropia de un color distinto, lo que implica reconocerse y ser reconocidos por otros a la vez que informa sobre un lenguaje común característico de este tipo de activismos.[13] Así, la visibilización deja de ser una estrategia aislada de cada colectivo para convertirse en un objetivo común que unifica los reclamos, tiende puentes y amplía su capacidad de influencia.
Comentarios finales
A modo de cierre, puede decirse que el caso de ATELAR ilustra cómo los familiares organizados en torno al TEL logran posicionarse públicamente como actores sociales relevantes e impulsar una causa colectiva, transformando una experiencia privada en un problema público que exige reconocimiento, visibilización y respuestas sociales legítimas.
Mediante su accionar, atenúan los efectos desorganizantes del diagnóstico al ofrecer “acompañamiento” y “contención” a quienes llegan en estado de incertidumbre. Al acompañar a las familias nuevas, brindar información, contribuir a resolver conflictos y generar espacios de escucha e intercambio con profesionales autorizados, su intervención permite redistribuir el saber-poder entre familias y especialistas, y sostener en el tiempo los itinerarios terapéuticos (Alves, 2015). Así, el análisis de su compromiso permite comprender la conexión entre procesos más amplios como la construcción de categorías diagnósticas, las prácticas de certificación estatal y las formas colectivas de elaboración de sentido a partir de las cuales se organiza y reorganiza la vida cotidiana de las personas afectadas.
Referencias bibliográficas
Alves, P. (2015) “Itinerário terapêutico e os nexus de significados da doença”. Política & Trabalho, Revista de Ciências Sociais, 42, pp. 29-43.
Bianchi, E. (2015) “Infancia, normalización y salud mental. Figuras históricas y encadenamientos actuales en la formulación del ADHD”. Revista História, Ciências, Saúde-Manguinhos, 1, pp. 761-779.
Conrad, P. (2007) The medicalization of society. On the transformation of human conditions into treatable disorders. Baltimore: The John Hopkins University Press.
Conrad, P. y Schneider, A. (1992) Deviance and Medicalization. From Badness to Sickness. Ohio: Merrill Publishing Company.
Das, V. (1997) “Language and body: transactions in the construction of pain”. En Kleinman, A., Das, V. y Lock, M. (eds.). Social Suffering, pp. 67-91. Berkeley: University of California Press.
Epstein, S. (1995) “The construction of lay expertise: AIDS activism and the forging of credibility in the reform of clinical trials”. Science, Technology, & Human Values, 20(4), pp. 408–437.
Good, B. (1994) “El cuerpo, la experiencia de la enfermedad, y el mundo vital: una exposición fenomenológica del dolor crónico”. En Good B. (ed.). Medicina, racionalidad y experiencia. Una perspectiva antropológica. Barcelona: Ediciones Bellaterra.
Menéndez, E. (2003) “Modelos de atención de los padecimientos. De exclusiones teóricas y articulaciones prácticas”. Ciência & Saúde Coletiva, 8(1), pp. 185-207.
Menéndez, E. (1982) “Autoatención y automedicación, un sistema de transacciones sociales permanentes”. En Menéndez, E. Medios de comunicación masiva, reproducción familiar y formas de medicina popular. México: Casa Chata/CIESAS.
Rosato, A., Angelino, A., Almeida, M. E., Angelino, C., Kippen, E., Sánchez, C., Spadillero, A., Vallejos, I., Zuttión, B. y Priolo, M. (2009) “El papel de la ideología de la normalidad en la producción de discapacidad”. Ciencia, Docencia y Tecnología, 20(39), pp. 87-105.
Vasen, J. (2007) La atención que no se presta: el “mal” llamado ADD. Buenos Aires: Ediciones Novedades Educativas.
- Licenciada en Ciencias Antropológicas, Instituto de Ciencias Antropológicas (ICA), Facultad de Filosofía y Letras (FFyL), Universidad de Buenos Aires (UBA).↵
- Doctor en Antropología Social, Universidad de Buenos Aires (UBA). Docente de la Universidad Nacional de José C. Paz, de la Facultad de Filosofía y Letras (FFyL), Universidad de Buenos Aires y del Instituto de Ciencias de la rehabilitación y el movimiento (ICRM), Universidad Nacional de San Martín.↵
- Entre 2010 y 2022, dichas prestaciones pasaron de representar el 11% al 48% del total nacional de prestaciones solicitadas. ↵
- El DSM, junto con la CIE-10, confeccionados respectivamente por la Asociación Psiquiátrica Americana y la Organización Mundial de la Salud, son los dos grandes sistemas clasificatorios de los trastornos mentales reconocidos a nivel mundial. Ambos organizan los diagnósticos basándose en una serie de criterios clínicos específicos y funcionan como herramientas fundamentales para los profesionales de salud mental en su práctica cotidiana.↵
- La definición más citada del TEL procede de la American Speech-Language Hearing Association y lo define como la anormal adquisición, comprensión o expresión del lenguaje hablado o escrito. El problema puede implicar a todos, uno o algunos de los componentes fonológico, morfológico, semántico, sintáctico o pragmático del sistema lingüístico.↵
- Escala de Observación para el Diagnóstico del Autismo.↵
- Entrevista para el Diagnóstico del Autismo – Revisada.↵
- Byron Good (1994) introduce el concepto de disrupción para describir cómo se altera la vida cotidiana como resultado de experimentar una enfermedad. Desde su perspectiva, el cuerpo no debe entenderse sólo como objeto de conocimiento, sino como un agente de experiencia desordenado, atravesado por el sufrimiento. En ese marco, tanto la búsqueda de diagnóstico como las narrativas personales forman parte de un esfuerzo por reconfigurar el sentido del mundo que se ha quebrado.↵
- Los primeros estudios de trastornos del lenguaje en niños retomaban el término “disfasia” utilizado para describir patologías del lenguaje observadas en personas adultas. Entre 1950 y 1980, disciplinas como las neurociencias, la lingüística clínica, la psicología, la psicolingüística y la fonoaudiología propusieron distintas definiciones para dar cuenta de los desarrollos “anormales” del lenguaje, apelando a categorías como alalia, audiomudez, sordera verbal congénita o afasia evolutiva. En todos estos enfoques, se advierte una lógica centrada en la búsqueda del déficit, la falla o la carencia, mediante la cual ciertos procesos humanos, como el desarrollo del lenguaje, pasan a ser leídos y tratados como problemas de orden médico.↵
- El número especial fue editado por la revista International Journal of Language & Communication Disorders y estuvo centrado en la discusión sobre los criterios diagnósticos y la terminología adecuada para referirse al TEL. ↵
- Veena Das propone una mirada del Estado desde los territorios, las condiciones de vida y las prácticas de las personas, configuradas en los contextos locales. Entiende a los padecimientos como un interjuego entre lo ordinario y lo catastrófico, entre las normas vitales y las normas sociales y complejiza el planteo de Good al enfocarse en la enfermedad no solo como una disrupción biográfica, sino justamente observando cómo esta se inserta en la vida cotidiana de las personas.↵
- El antropólogo argentino utiliza el concepto transacciones para explicar las articulaciones tensas que se dan entre los diferentes sistemas o modelos médicos y terapéuticos, creencias y prácticas curativas no biomédicas empleadas con el fin de aliviar y/o curar un padecimiento determinado.↵
- Algunos ejemplos de esto son el autismo, que suele ser representado con el color azul, el TEL con el amarillo, el TDAH, con el naranja y el Asperger con el verde. En las redes sociales así como en los eventos que organizan puede verse como cada colectivo se apropia del color que le corresponde.↵






