Milagros M. Mon, Milca Cuberli y Emilia Elicabe
En el presente capítulo, abordaremos un conjunto de prácticas vinculadas a eHealth sobre las cuales los profesionales han sido consultados a partir de tres dimensiones: la puesta en práctica (o no) de cada una, la evaluación (satisfactoria o insatisfactoria) de la práctica empleada, y, finalmente, los motivos (expresados como argumentos o experiencias) por los cuales fueron consideradas satisfactorias o insatisfactorias. En la primera sección –“Puesta ‘en práctica’ y evaluación del resultado”–, se presenta un mapa general descriptivo. En la segunda –“Motivos de la evaluación”–, se desarrolla un análisis cualitativo temático desde una perspectiva comunicacional.
Puesta “en práctica” y evaluación del resultado
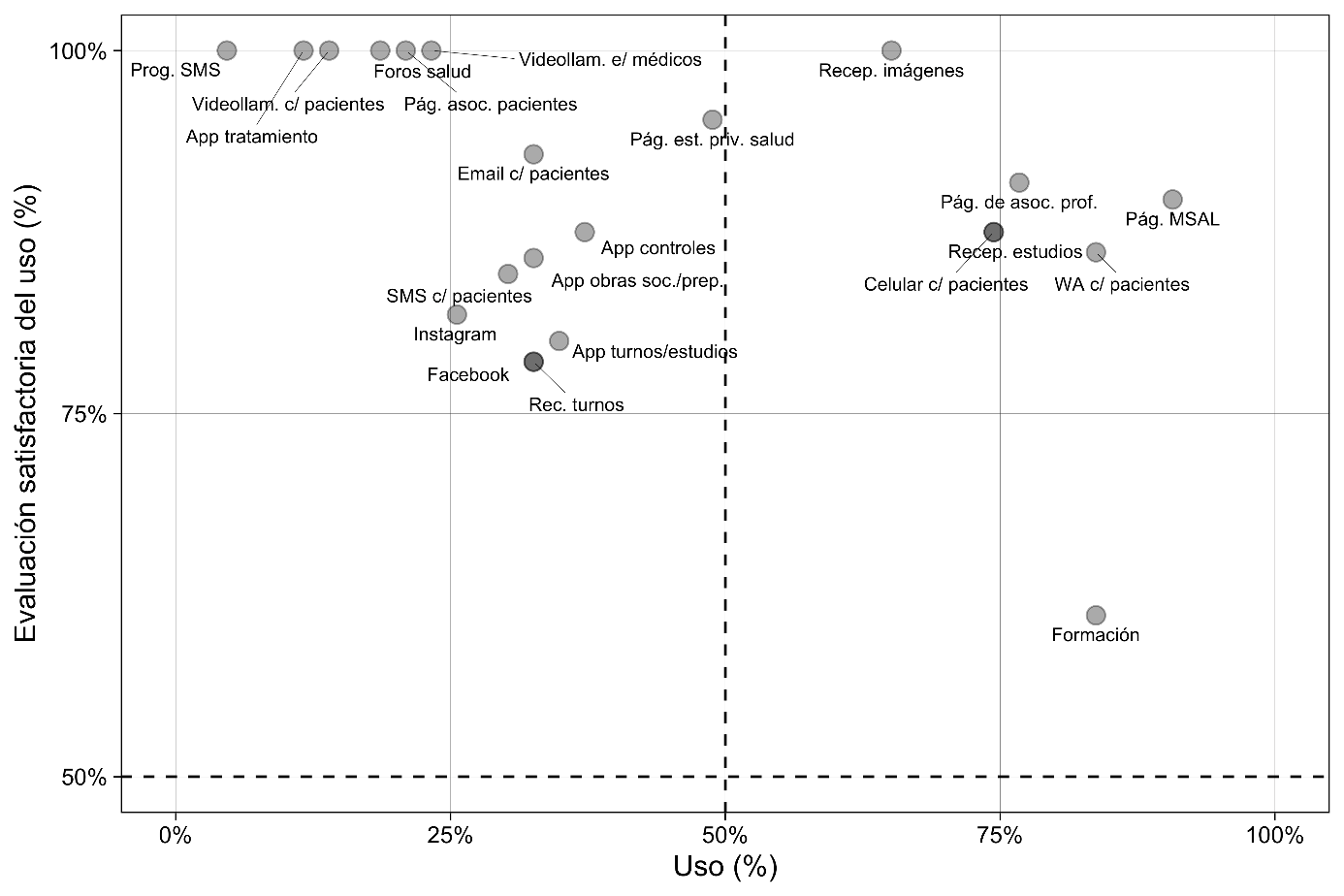
Frente a las siguientes preguntas guiadas –“Le voy a leer una lista de prácticas vinculadas a eHealth/eSalud. Le pido que me diga si las puso en práctica alguna vez. En caso de haberlo hecho, le consulto si, en general, el resultado fue satisfactorio o insatisfactorio”–, encontramos que, para los profesionales entrevistados, la visita a la página web del Ministerio de Salud de la Nación es la práctica más extendida mientras que el mensaje de texto (sms)[1] para tratamientos específicos es la menos implementada.
En el Anexo –Tabla 2. Puesta en “práctica” y evaluación de cada práctica de eHealth– se muestrase muestra el ordenamiento de las 22 prácticas consultadas según el uso (segunda columna) y la evaluación (tercera columna). En primer lugar, encontramos que, entre los polos más y menos mencionados, 7 de ellas son empleadas por más de la mitad de los entrevistados: la visita a la página web del Ministerio de Salud de la Nación; la comunicación con pacientes a través de WhatsApp; la visita a páginas web con información sobre salud de asociaciones de profesionales; la formación médica a distancia; la comunicación con pacientes por celular; la recepción de estudios de forma no presencial (vía sms, email, a través de una aplicación del establecimiento de salud, entre otras); y la recepción de imágenes (fotografías para mostrar síntomas o estudios) de pacientes. En síntesis, el empleo de estas prácticas mencionadas apunta a la búsqueda de información y la formación de los profesionales de la salud, la vinculación con pacientes por celular y WhatsApp, así como la recepción de estudios por esos medios.
En segundo lugar, las 15 restantes sobre las cuales se relevó información son mencionadas por menos de la mitad de la muestra, a saber: la visita a páginas web con información sobre salud de establecimientos sanitarios del sector privado; el uso de aplicaciones para teléfonos móviles en el caso de controles de salud; el uso de apps para gestionar turnos, entregas de resultados de estudios, etcétera; la comunicación con pacientes por email; el uso de aplicaciones de obras sociales y prepagas; la participación en Facebook para temas de salud; el empleo de recordatorios para asistir a turnos (vía sms, WhatsApp, email, etcétera); la comunicación con pacientes por sms; la participación en Instagram para temas de salud; la comunicación por videollamadas entre médicos; la visita a páginas web de asociaciones de pacientes; la participación en foros de salud; la comunicación con pacientes por videollamada; el uso de apps para tratamientos específicos; y el uso programas sobre la base de sms para tratamientos específicos.
En tercer lugar, en la tabla mencionada se observa que las prácticas empleadas –independientemente del número de entrevistados en cada una– cuentan con una valoración satisfactoria.
El gráfico siguiente ejemplifica lo antedicho:
Motivos de la evaluación
La multiplicidad de prácticas ligadas a eHealth será abordada desde una perspectiva comunicacional. Lo social es entendido como prácticas de enunciación que suceden en un marco histórico. Son construidas mediante narrativas y discursos constituidos por habilidades expresivas y técnicas que, a su vez, sostienen las historias de cada grupo social, comunidad o sociedad (Martín-Barbero, 2002). Desde esta perspectiva, es relevante poner en un primer plano las condiciones de formulación y de posibilidad de dichas prácticas, las cuales les brindarán encuadres y marcos de referencia.
El análisis y la interpretación de los motivos relatados por los entrevistados sobre la implementación y la valoración de las prácticas descriptas en la sección anterior –independientemente del lugar de cada una en el ordenamiento descriptivo– desde la perspectiva comunicacional elegida nos llevaron a considerar los soportes, las similitudes y las diferencias argumentativas, así como los puntos de contacto que emergieron de las respuestas.
La sistematización y el análisis inicial permitieron, como primer resultado, la construcción de seis categorías analíticas: teleasistencia, aplicaciones (apps), redes sociales virtuales, páginas web, videollamadas para interconsulta profesional, teleducación para la formación médica. Las primeras cuatro incluyen prácticas que involucran al paciente. A diferencia de ellas, las dos últimas refieren especialmente a los profesionales.
Dicho en otros términos: si el panorama de la sección anterior ofrece un mapa que ordena las prácticas según uso y evaluación, el análisis cualitativo basado en la construcción de las seis categorías –que, a su vez, atraviesan las representaciones sociales de eHealth analizadas en el capítulo respectivo de este libro– ofrece un camino para explorar y comprender las líneas argumentativas y asociativas enunciadas para cada práctica de eHealth.
Teleasistencia
La comunicación entre médicos y pacientes se ve atravesada, actualmente, por diversas mediaciones. La relación no se materializa solamente en el cara a cara y en el aquí y ahora del consultorio, de la institución sanitaria o del servicio de salud. Diversas prácticas vehiculizadas en soportes tecnológicos –como la comunicación por WhatsApp, videollamada, celular, email, sms, entre otros– aparecen como alternativas para el intercambio, la consulta y la asistencia.
Englobamos estas prácticas en la categoría de teleasistencia, definida como el diagnóstico, tratamiento y seguimiento de problemáticas vinculadas a la salud mediante la utilización de las tic, ya sea a través de comunicación sincrónica o asincrónica o del uso de distintos soportes de comunicación. Engloba además a la teleconsulta, es decir, la consulta remota donde médico y paciente interactúan con el fin de proporcionar asesoramiento diagnóstico o terapéutico a través de medios electrónicos. Como enfoque, sirve para evaluar pacientes y reducir las visitas innecesarias a los servicios de emergencias (ops, 2020) y permite seguir y monitorear tratamientos que no demandan una interacción cara a cara. Estas prácticas requieren cierta infraestructura tecnológica, lo que implica que no todas las instituciones, los profesionales y los usuarios pueden acceder a ellas.
Desde esta categorización abordaremos en este primer apartado las siguientes prácticas: comunicación con pacientes por correo electrónico, por celular, por WhatsApp, por videollamada y por sms, recepción de estudios y de imágenes de forma no presencial, y recordatorios para asistir a turnos. Si bien cada una tiene su especificidad, podemos observar regularidades tanto en las valoraciones positivas como en las negativas.
Con relación a la comunicación con pacientes por diversos medios tecnológicos, existe consenso en una valoración satisfactoria que enfatiza la accesibilidad, la practicidad y la agilidad en la comunicación:
Sí, súper satisfactorio, pero, bueno, poniendo ahí lo de la accesibilidad, por ahí sí aumenta la accesibilidad. (M, 31)[2]
Y… es práctico, sí. No sé si es satisfactorio […]. Por ahí te ahorra una visita. (M, 29)
Desde esta perspectiva, los profesionales valoran positivamente estas prácticas cuando se desarrollan para cuestiones concretas. De las respuestas obtenidas, se desprende que estos intercambios son son valorados de modo satisfactorio cuando permiten “ahorrar” tiempo, resolver cuestiones administrativas, o dar indicaciones específicas. En los discursos se evidencian las ventajas que ofrecerían estas prácticas para una sola de las partes, los profesionales médicos. A diferencia, los usuarios de salud se presentan en el lugar pasivo de la relación vincular:
Es “Te conseguí esto y tenés que ir tal día a tal lugar”, y la respuesta es ”Ok, gracias”, no es que es una relación. Es: le doy información que me pidió y nada más. (M, 31)
Sí, me resulta más que todo para quedar en el horario, para decirle a qué hora tiene que venir, o, si le cambiamos el turno, para decirle que venga tal día. (M, 40)
Es satisfactorio cuando yo lo decido o cuando es importante para el seguimiento. (M, 35)
Ahora bien, incluso en casos donde la práctica es valorada positivamente, se presentan algunas salvedades o resistencias, principalmente en los casos donde resulta compleja la gestión de los límites a la hora del uso y el intercambio. Si el paciente se posiciona desde un lugar activo, o se vincula con el médico desde una matriz sociocultural diferente (Massoni, 2000), es decir, manejando otros códigos en cuanto a lo que “debería” ser el vínculo o encuadre de la relación según los profesionales médicos, surgen valoraciones negativas:
El tema es que siempre te exponés a que la persona tenga el sentido común después de no llamarte a las dos de la mañana para decirte “Mi mamá tal cosa”. También es cierto que las colegas y los colegas se quejan y te dicen “Es un desubicado”, pero vos también decís “Bueno, ponele los puntos”: este es el uso que le vamos a dar a esto. (V, 38)
Te preguntan a cada rato cualquier cosa, vos les tenés que explicar que no lo podés ver así. Te preguntan cualquier cosa y a cualquier hora, y entonces, en vez de venir y consultarte para que los revises, tener una conversación, piensan que […] en el teléfono ya está, y no es la atención así. (V, 32)
Vemos cómo la mediación tecnológica impacta en la relación médico-paciente. Los profesionales valoran positivamente el uso de las tic cuando son ellos quienes pueden poner las “reglas” del intercambio, es decir, cuando pueden delimitar los temas a abordar (cuestiones administrativas, turnos, pautas concretas) y los tiempos.
Sin embargo, desde los discursos se evidencia una no instalación o explicitación de un encuadre de comunicación entre el médico y los pacientes, suponiendo que esto es propio de un sentido común compartido y preexistente al ámbito de la atención médica. Con relación a esto último, también aparece una tensión entre los espacios laboral y no laboral. Emergen, en algunos discursos, sentimientos ligados a la culpa o al remordimiento por no dar respuesta a los mensajes con cierta inmediatez cuando el mensaje es percibido como una necesidad del paciente:
Lo que pasa es que a veces los mensajes de WhatsApp se filtran con tu actividad no laboral y hay una cuestión de urgencia del otro lado que no podés responder en ese momento y se te juega la angustia porque creés que el otro está angustiado preguntándote eso y, por otro lado, se te juega que estás en otra cosa. (M, 38)
Y creo porque por ahí me hace sentir que no puedo cortar con el trabajo y que estoy como en una situación como de alerta o de responsabilidad crónicamente. Como que, por ahí, no es que puedo desconectar y decir “Bueno, el trabajo lo dejé y mañana sigo”. Es como que estoy pendiente de eso y a veces me pasa que me quedé un poco preocupada por unas cosas que me dicen, entonces, eso. (M, 30)
Las prácticas de teleasistencia se presentan como un “aval para que la consulta no termine nunca” (Donatelli y Cuberli, 2020: 103), y se viven como una sobrecarga laboral y una intromisión en el espacio personal. Lo mismo sucede con la recepción de estudios o imágenes de forma no presencial. Vuelve a valorarse, en esos casos, el aspecto más instrumental del contacto con el paciente:
La gente es muy malacostumbrada. La excepción pasa a ser la regla. Vos se lo aceptaste una vez, entonces para el paciente es cómodo, al otro día el paciente dijo “Uy, me da el turno de acá a un mes. ¿Te puedo mandar todo por WhatsApp, ¿lo mirás?”. No. No es porque no se lo quiero mirar, aparte de que no se lo quiero mirar. Además, estoy usando parte de mi tiempo de vida personal para mirar estudios. Pero aparte yo miro el estudio, lo tengo que mirar y te tengo que hacer una devolución. Es muy cómodo, te lo mandan desde la casa mirando Netflix y yo le contesto. ¿Te das cuenta cómo es la gente? (V, 53)
También, en el mismo sentido, la practicidad y la agilidad son características señaladas sobre estas prácticas:
Y a mí [en referencia a la tecnología] me viene bárbaro […] la gente sana que sé que va a venir para decirle que está todo bien, prefiero mandarle un mensaje y usar ese tiempo para la gente que no está del todo bien y tengo que explicarle cosas. Y les ahorro a ellos un viaje, me parece que ahí cierra por todos lados. (M, 40)
Laboratorio es utilísimo porque primero el paciente va al laboratorio, al otro día generalmente tiene los análisis. Y a mí me los mandan y, cuando viene el paciente, cuando vuelve, yo ya los vi. (V, 68)
Los argumentos en los que se basan las valoraciones satisfactorias se sostienen, principalmente, en una conceptualización de las prácticas desde una perspectiva instrumental que entiende la mediación desde una visión tradicional, en cuanto herramienta que permite transmitir información entre un emisor y un receptor.
Los argumentos de las valoraciones negativas aparecen cuando se percibe un “desborde” de la práctica porque el paciente demanda una mayor interacción por consultas o por contactos en diferentes horarios. En esos casos, aparece la necesidad de restringir el uso de la herramienta o “poner límites” al intercambio.
También se les ha consultado sobre recordatorios para asistir a turnos (vía sms, WhatsApp, email, etcétera). Si bien existe consenso para valorarlos positivamente, se señalan algunas salvedades vinculadas a las tensiones entre la autonomía del paciente y el rol del médico, en las cuales los profesionales, aun con interrogantes e inquietudes, construirían una figura paternalista de sí mismos ante los pacientes:
[…] lo hago con personas que tienen, por ahí, es horrible lo que voy a decir, pero que sé que son personas que por ahí o se van a olvidar o van a estar en cualquiera […]. “Acordate que mañana tenés que venir a tal lugar, acordate que mañana tenés tal cosa”. Que en realidad debería dejar que la autonomía de la persona decida y haga lo que quiera con su salud, pero hay ciertas patologías o ciertas situaciones de salud integral en las que me juega la ansiedad en contra y es “Bueno, te voy a acompañar a todos lados”. Después me critico un montón, pero, bueno, se trata de buscar un equilibrio. (M, 34)
La parte de mandar los turnos, me parece que, de nuevo, hay que tener cuidado de no caer en el paternalismo en ciertas cuestiones muy de control social. Hasta dónde uno acompaña al que no quiere ser acompañado. Yo laburé en poblaciones de mucha marginalidad, entonces ahí pareciera que hay como un plus de lo que uno puede llegar a hacer de más, porque entiende que están tan vulnerados todos sus derechos que acompañás desde otro lugar. Está siempre la pregunta “¿Hasta dónde y por qué?”. (M, 33)
De las expresiones se desprende que no se trata de un desconocimiento ni de una falta de aceptación de la autonomía del paciente, sino de la dificultad para encontrar el punto de “equilibrio”, al que alude una entrevistada, ante situaciones concretas en las cuales se produce una tensión entre la autonomía del paciente y la responsabilidad médica.
Aplicaciones (apps)
Se denomina apps a los programas de software que se utilizan en dispositivos móviles y que tienen como propósito brindar información y recursos sobre diferentes temas. Si bien su origen data del año 2008, el término “app” surgió en 2010. Se pueden descargar de forma gratuita o comprar en una tienda de aplicaciones como App Store o Google Play, por citar las más populares. Según datos del Instituto iqvia (2017), especializado en ciencia de datos en salud e eHealth, cerca de 200 aplicaciones vinculadas a la salud se agregan diariamente al mercado.
En cuanto a la variedad de temáticas y de uso, gran parte de ellas considera cuestiones ligadas al bienestar, la dieta y el ejercicio físico. Los usos de las apps por los profesionales sanitarios remiten, también, a un abanico de áreas: acceso a información (literatura científica, aplicaciones de simulación clínica); herramientas de ayuda (calculadoras médicas, guías de práctica clínica); comunicación (redes sociales, chat y videoconferencia); producción de contenidos (creación de notas, edición de videos); y aplicaciones asociadas a dispositivos médicos para determinar pruebas complementarias, por citar solo algunos ejemplos.
Los médicos han sido consultados sobre apps para controles, gestión de turnos y entrega de resultados de estudios, y de obras sociales y prepagas. Entre aquellos que, según se desprende de las respuestas abiertas, recomiendan el uso de aplicaciones a los pacientes, existe consenso en valorar esta práctica de forma positiva. En el caso de aquellas vinculadas a controles, se aprueban sobre todo con relación a diabetes, controles menstruales y embarazos:
Recomendé en casos de diabetes. Está buenísima. (M, 35)
Recomiendo cosas básicas, como calendarios, seguimiento de menstruación, información sobre eso. Aplicaciones de gestación, semanas de gestación. Sí, recomiendo algunas aplicaciones. (V, 32)
Es interesante observar que, respecto al uso de apps, las prácticas más comentadas son aquellas que los médicos les recomiendan a los pacientes o aquellas que sirven para hacerles llegar recordatorios. Es decir, ya sea que sean valoradas positiva o negativamente, las que “implican” al paciente son las más mencionadas por los médicos. Esta implicancia o reconocimiento del paciente también se manifiesta en algunos comentarios vinculados a tomar en cuenta las condiciones socioeconómicas de la población destinataria de sus recomendaciones, en este caso el uso de apps:
Yo trabajo con una población que no suele tener un acceso muy amplio a tener un celular que tenga capacidad para aquellas aplicaciones […]. (M, 34)
Bueno, nosotros acá en el hospital no tenemos eso. […] yo trabajo en otros lugares en privado y sí, hay. Hay cosas que sí son mucho más fáciles como pedir un turno para algo programado, sí está buenísimo. Que la persona no tenga que venir a hacer cola a las 7 de la mañana, obvio. […]. Otra vez vamos a lo mismo. Hay gente que no tiene acceso a estas tecnologías o a estas formas de comunicación. Nosotros tenemos muchos pacientes que no van a manejar un mail y no pueden, ni hablar de los viejitos […]. Los pacientes de pami[3] que atendemos que no tienen ni idea de cómo usar el celular o cómo manejarse con mails. Hay mucha gente que no puede. (M, 32)
Emerge en estos últimos discursos un enfoque de determinantes sociales de la salud, que resalta las diferencias etarias y socioeconómicas y entre los distintos subsistemas de salud. La presencia de ese enfoque atraviesa el vínculo médico-paciente y el acceso (o no) de estos últimos a las prácticas sanitarias.
Redes sociales virtuales
Las redes sociales virtuales surgieron a mitad de los años noventa. Son aplicaciones digitales que operan en diferentes niveles (vínculos sociales, profesionales, educativos) posibilitando el intercambio de información entre personas y organizaciones que tienen intereses en común. Se clasifican en dos tipos: redes de tipo horizontal y vertical. Las primeras no tienen una temática determinada, apuntan a todo tipo de usuario y cuentan con una dinámica propia de medio de comunicación o entretenimiento. Ejemplos difundidos de este tipo son Facebook y Twitter. Las segundas relacionan personas con intereses específicos en común. Un ejemplo es LinkedIn, que pone en contacto a individuos que comparten o buscan compartir el ámbito laboral.
Los médicos han sido consultados acerca de su participación en Instagram y Facebook sobre temas de salud, y también en foros de salud. No se trata de prácticas muy extendidas entre los profesionales entrevistados, pero, en caso de practicarlas, existe consenso en su aprobación.
La red social más comentada por los participantes del estudio ha sido Facebook. Se valora positivamente la posibilidad de compartir contenido e información con un destinatario público general. En este contexto, los médicos se posicionan como fuente de información legítima con características difusionistas. No emergen cuestiones ligadas a la ética médica y al uso de las redes sociales:
Sí, sí. Por lo menos, a los que lo leen les resultó muy útil. Me ponen like o me ponen “Realmente de mucha utilidad”, y, a la vez, ellos lo comparten con su grupo. No es muy frecuente, pero lo suelo hacer, algo que me parece muy interesante a mí y además que sea didáctico. Si no es didáctico, no lo subo. (V, 68)
Sí, está bueno. Páginas de ginecología natural y esas cosas […]. Facebook, me parece que también está bueno porque se circula lo que circula. Está bueno porque vos decís, está circulando esto o se está hablando de esto, poder estar más actualizado. Eso me parece que está bueno. (M, 33)
Alguna vez, yo soy muy […] no es algo que, pero si lo uso generalmente tiene que ver con temas de salud. Sobre todo con temas de salud pública: el aborto, todo ese tipo de cosas […]. (M, 43)
La posibilidad de acceder, socializar datos de utilidad y estar al tanto de la información que circula son los aspectos más valorados. No aparecen problemáticas inmersas en el vínculo con los usuarios o sobre posibles manejos con las redes sociales que podrían ocasionarles cuestionamientos por difundir contenido que podría deslegitimarlos como profesionales –o a la institución donde trabajan– o borrar el límite entre su comportamiento privado y social.
Páginas web
Las páginas web son documentos de tipo electrónico que contienen texto, sonido, video, imágenes y enlaces a los que se pueden acceder por un navegador web. Se programan en los formatos html o xhtml, y se entrelazan mediante hipervínculos que conectan contenidos, de manera que permiten lecturas diversas y complejas (diferentes a las que se pueden obtener en libros y revistas impresas). Según la forma en que se crean, existen dos tipos de páginas web: estáticas (de tipo informativo, no interactivas, donde los elementos siguen un orden preconcebido) y dinámicas (se generan en el momento en que el usuario accede, de manera que se pone en marcha un lenguaje interpretado que recibe solicitudes, las procesa según datos disponibles y ofrece respuestas conforme los requerimientos).
Los médicos entrevistados fueron consultados sobre el uso de cuatro tipos de páginas web. De las más a las menos usadas, fueron las siguientes: del Ministerio de Salud de la Nación, de asociaciones de profesionales, de establecimientos privados de salud y de asociaciones de pacientes. La valoración satisfactoria se basa en la información especializada que se puede encontrar.
Sobre la página web del Ministerio, se señala la importancia de buscar allí temas específicos como, por ejemplo, guías técnicas. Se destaca, además, el grado de confiabilidad que le otorga la entidad de rectoría que tiene el organismo público a esta fuente:
Alguna vez sobre algún tema, sobre vacunas, o si hubo algún brote. Cuando fue el dengue, la gripe, ahí sí entraba. (V, 53)
Cuando aparece algún inciso nuevo, alguna ley nueva, alguna notificación, sí. (V, 68)
Me parece que están buenas, que son claras, la verdad que no chequeo la fuente, pero supongo que es confiable si la publicó el Ministerio. (M, 31)
La confiabilidad de la información sobre salud en sitios virtuales es un tema trabajado en la literatura (Barnes et al., 2003; Roter y Hall, 2006) a partir de los cambios observados en las relaciones entre médicos y pacientes en las últimas décadas en lo que respecta tanto a la construcción de criterios que aseguren la credibilidad, cuanto a las opiniones sobre las experiencias de usuarios (Schwarz, 2017). En el caso de la página web ministerial, los médicos entrevistados manifiestan que la utilidad para la búsqueda de información relacionada con el trabajo profesional está basada en la credibilidad como fuente de contenido informativo. No obstante, en el marco de las reflexiones sobre la autonomía del paciente, cabe hacer notar que los médicos entrevistados no mencionan extender la consulta y lectura de ese sitio web, considerado confiable, a los pacientes, aunque este ofrezca tanto información técnica para públicos especializados, cuanto información de prevención para el público en general.
Sobre las páginas vinculadas a asociaciones de pacientes, las menos empleadas, los entrevistados señalan que les han permitido indagar sobre enfermedades puntuales. Es en esta dimensión en la que el paciente surge, por primera vez, valorado por su autoridad como portavoz de un conocimiento o de una información que el médico no tiene, con lo cual se transforma en una fuente de información valorada y reconocida para el profesional:
Alguna que otra vez alguna enfermedad rara o algo así sirve leer alguna de esas páginas. Una enfermedad poco frecuente que uno no conoce mucho. (M, 36)
He leído algo de alguna enfermedad de interés que estuve investigando, pero muy poco. (M, 32)
Los motivos de la valoración positiva de esta práctica vinculada a diferentes tipos de instituciones anclan en la confiabilidad de las fuentes a partir de las cuales se volcó contenido informativo y en el aporte a la información recurrente y actualizada sobre algunos tópicos puntuales vinculados a su práctica médica.
Desde nuestro interés comunicacional teórico y práctico, consideramos que la figura del médico es clave para realizar recomendaciones a los pacientes sobre sitios que brinden contenido confiable sobre salud, de modo que lo que hoy es considerado un obstáculo pueda transformarse en un encuentro en el cual fluya información complementaria que dialogue con la autoridad del conocimiento médico. En esa dirección, López y Petracci (2018) plantearon como interrogante si, a futuro, la búsqueda de información online sobre salud será realizada en la página web del Ministerio en lugar de en algún otro sitio con información poco confiable.
Videollamadas para interconsulta profesional
Las videollamadas constituyen un tipo de comunicación llevada a cabo mediante un teléfono celular u otro soporte tecnológico que permita a personas (dos o más) interactuar mediante una pantalla. Los médicos entrevistados han sido consultados sobre la realización de videollamadas tanto con pacientes como con colegas médicos. En este apartado se analizarán sus valoraciones vinculadas a esta segunda práctica dado que las videollamadas con pacientes ya fueron abordadas bajo la categoría de teleasistencia.
Las interconsultas mediante videoconferencia son valoradas satisfactoriamente por todos los entrevistados que se comunican de esa manera con sus colegas. Varios motivos justifican esto. En primer lugar, se presume que esta práctica favorece la fluidez comunicativa entre profesionales (y, como contrapartida, la falta de ruidos que podrían conducir a conflictos) porque se manejan códigos, lenguajes, tecnicismos y matrices socioculturales que representan sistemas de percepción-acción comunes. Así lo manifiestan los entrevistados:
Es satisfactorio porque, más que nada, son consultas, y lo estás haciendo de médico a médico, manejás otro tipo de vocabulario, obviamente también teniendo en cuenta que vos confíes en los otros médicos que sabés más o menos cómo trabajan. (V, 32)
Es algo mucho más encorsetado y ambos en su rol. (V, 38)
En segundo lugar, se valora que la práctica permita un intercambio superador de la barrera que impone la distancia geográfica y que posibilite un trabajo de tipo colaborativo, especialmente cuando el profesional médico no comparte el trabajo o no es parte del mismo equipo que el profesional con quien comparte la videollamada.
Tengo un médico amigo mío que […] hace más de 30 años que es psiquiatra, que muchas veces hacemos videollamadas. Él me pregunta a mí sobre mi experiencia en el manejo del Alzheimer en un hogar geriátrico, primero para recabar datos, recabar tratamientos, recabar experiencias, intercambiar experiencias, y es muy útil. (V, 68)
Estaba bueno porque podías encontrarte con gente de distintos centros de salud de todo el país, que obviamente hayan estado de acuerdo con eso, y se podían debatir cosas que a lo mejor acortan las distancias, y estamos todos en el mismo momento y charlamos de lo mismo. (M, 36)
Los motivos de valoración positiva de esta práctica anclan en una concepción instrumental basada más en la comodidad que en una reflexión sobre lo que la práctica significa en el intercambio con otros colegas.
Teleducación para la formación médica
La teleducación es un modo de capacitación a distancia basada en las tic que apunta a desarrollar procesos formativos e informativos. Es considerada un método eficaz ya sea que esté basada en la autogestión del aprendizaje, en el cual cada participante organiza sus tiempos y actividades, o bien en uno de tipo colaborativo, que resulta enriquecedor en el intercambio entre cursantes, tutores y profesores.
Existe consenso entre los entrevistados en valorar esta práctica positivamente, sobre todo porque entienden que favorece la accesibilidad considerando elementos propios de lo geográfico y lo temporal.
Creo que favorece la accesibilidad de la información de manera aggiornada. (M, 50)
No tengo tiempo de irme donde están los mejores cursos, que son en Capital. Al ser yo y trabajar en [municipio del conurbano], es como que Capital me mata y los horarios tampoco son muy compatibles con mi vida; entonces, es más que nada porque me simplifican la vida. (M, 32)
Sí, yo soy sumamente vaga para ir hasta un lugar; entonces, es más práctico. (M, 29)
En contraposición a la teleasistencia, podemos inferir que en este caso los médicos experimentan dos puntos satisfactorios concretos vinculados al tiempo. El primero es la posibilidad de poder contar con autonomía para “regular” el tiempo propio, sin tener que responder a un otro directo, como sucedía en relación con las prácticas de teleasistencia, donde el paciente irrumpía en la gestión del horario de trabajo de los médicos. El segundo punto se vincula a experimentar que el tiempo que esta práctica les demanda es menor gracias a la mediación tecnológica, ese “ahorro de tiempo” (por ejemplo evitar el viaje hasta el lugar donde se imparte la capacitación) propicia el énfasis puesto en la valoración positiva.
Los motivos de la valoración positiva de esta práctica anclan en una concepción instrumental, que permite a los entrevistados experimentar beneficios concretos y directos, materializados en su cotidianeidad.
Reflexiones
Una reflexión comunicacional sobre los argumentos de los profesionales de la salud acerca de las prácticas incluidas en eHealth nos condujo a dialogar con la tradicional distinción analítica (Cuberli, 2008; Diaz y Uranga, 2011) entre las perspectivas instrumental (que entiende la comunicación como un proceso lineal, asociada al uso y manejo de técnicas) y procesual (que la concibe como un proceso de transmisión de sentidos y significaciones). Si bien no desconocemos que la perspectiva puede resultar reduccionista (Cuberli et al., 2020) y que requiere ser revisada a la luz del entramado comunicacional contemporáneo (Lois, 2015; Petracci, 2015; Waisbord, 2015; Petracci y Rodríguez Zoya, 2020), consideramos que resultó ser una puerta de entrada propicia para analizar e interpretar tanto los puntos de contacto y desencuentro –las presencias y las ausencias– en los discursos acerca de los motivos en que se basan los argumentos sobre el carácter satisfactorio (o no) de la puesta en “práctica” de las prácticas de eHealth entre los médicos entrevistados, cuanto la/s concepción/es subyacentes acerca de las relaciones entre médicos y pacientes.
A partir de dicha distinción comunicacional, concluimos que los argumentos analizados se acercan a la perspectiva instrumental porque los motivos de uso y valoración de las prácticas son esbozados, principalmente, como informaciones destinadas a otro (el paciente), que, a su vez, es perfilado en un lugar pasivo y falto de autonomía desde una concepción tradicional de la relación médico-paciente. Si bien es cierto que en los discursos se asoma un reconocimiento de los cambios en los pacientes, como, por ejemplo, la consulta sobre síntomas en sitios web, tal como se puede apreciar en otros capítulos de este libro, consideramos que tanto la definición de los cambios como la visión de las relaciones entre médicos y pacientes mantienen ataduras con el esquema tradicional.
Al conceptualizar las motivaciones de uso y valoración de las prácticas de eHealth desde una posición de cercanía a las perspectivas instrumental de la comunicación y tradicional de las relaciones entre médicos y pacientes, inferimos una falta de reconocimiento de las prácticas como prácticas sociales promotoras de una diversificación de la producción de sentidos y, por otro lado, una ausencia de visualización de la asimetría de los actores intervinientes en los discursos de los médicos entrevistados.
Para Uranga (2007), pensar en procesos comunicacionales es pensar en la comunicación como parte de un campo de interacción donde debe hacerse referencia a los sujetos, y a sus espacios de necesidades y demandas vinculadas con las prácticas que se constatan en la sociedad.
En este sentido, el conflicto que pudiera llegar a darse en la comunicación pareciera ser reconocido por los profesionales de forma negativa y obstaculizadora de una comunicación “ideal”. Pero los pacientes no son destinatarios vacíos. Cuentan sus percepciones, concepciones y evaluaciones de las situaciones comunicacionales y, también, la capacidad de agencia en dicha intervención. Cuando esta dimensión aparece en las respuestas, y cuando el carácter relacional de la comunicación se ubica en primer plano, los médicos entrevistados plantean una evaluación insatisfactoria sobre las prácticas de eHealth y sus posibilidades.
Las tensiones, desde una mirada centrada en las perspectivas instrumental y procesual de la comunicación, se manifiestan, sobre todo, en las prácticas de eHealth vinculadas a la teleasistencia, en las cuales la comunicación se da “directamente” con los pacientes.
Por otro lado, y como una excepción, cuando los médicos son consultados sobre las prácticas de aquellas tecnologías cuya función es el recordatorio, surgen consideraciones de sentidos y significaciones propios de la comunicación procesual, como la del lugar que ocupan los pacientes en la estructura social.
Emerge, nuevamente, la cercanía a la perspectiva instrumental cuando los médicos entrevistados manifiestan experimentar beneficios concretos para su cotidianeidad y para eliminar las “interferencias” o “ruidos” comunicacionales. Así, las prácticas son valoradas satisfactoriamente. Es el caso de las videollamadas entre colegas, donde el marco compartido permitiría una comunicación directa y satisfactoria. Lo mismo sucede con las prácticas vinculadas a la teleducación, en las cuales los profesionales pueden encontrar beneficios concretos para ellos mismos.
La definición de cada práctica como satisfactoria o insatisfactoria por los médicos entrevistados se encuentra atravesada por las concepciones, es decir, por las maneras de entenderlas y juzgarlas a partir de conceptos y estereotipos que provienen de sus creencias, experiencias y formación. En tanto sean ellos quienes puedan regular la comunicación (bajo la premisa de que esta pueda ser regulable) en cuanto a contenidos y tiempos, la práctica será experimentada como satisfactoria. Como hemos señalado, prima en estas concepciones una visión instrumental de la comunicación, es decir, se la considera herramienta y transporte de datos e información de un emisor a un receptor a la manera tradicional. En esa dirección, se valoran positivamente las interacciones concretas vinculadas a gestiones administrativas o burocráticas. La comunicación se entiende como mero intercambio de información. Desde esta perspectiva, la variedad de tic ligadas a la salud se presenta como una herramienta para agilizar estos intercambios, para operativizarlos, para darles practicidad, para colaborar en la difusión.
Si bien el objetivo del proyecto de investigación ubacyt “Relaciones médico-paciente y nuevas tecnologías de comunicación y salud”, del cual se analizaron los datos, indagó en las prácticas de eHealth desde la perspectiva de los médicos, consideramos relevante asimismo la investigación de la mirada de los pacientes dado que las prácticas de eHealth tensionan las categorías de emisor y receptor que nos propone la perspectiva instrumental, y, en ese sentido, se modifican también las relaciones entre médicos y pacientes mediante prácticas que ofrecen a los segundos la posibilidad de preguntar, enviar consultas a los médicos por fuera del espacio-tiempo del consultorio, acceder a información a través de Internet, y agregarla a la consulta. Nos preguntamos si, en el marco de crisis que vive el actual modelo de atención médico hegemónico (Menéndez, 2020) basado en el autoritarismo, el biologicismo y la subordinación de los pacientes entre otros rasgos, estas prácticas brindan autonomía y empoderamiento y modifican las relaciones no solo a nivel vincular, sino también procedimental en cuestiones vinculadas a controles y tratamientos que puedan realizar los usuarios del sistema de salud, básicamente la autogestión de su salud.
En el marco de las transformaciones en las que se inscribe la irrupción de prácticas de eHealth, proponemos, a modo de cierre, iniciar un recorrido de interrogantes de cara a futuras investigaciones: ¿contribuyen las prácticas de eHealth a configurar un nuevo modelo de atención en salud?; ¿pueden las prácticas de eHealth definirse en diferentes momentos desde las perspectivas comunicacionales instrumental y procesual en función de sus propias especificidades y complejidades?; ¿configuran las prácticas de eHealth un nuevo tipo de paciente, un nuevo tipo de médico y una nueva relación, además de un nuevo modelo de atención? Los diálogos, los debates y las respuestas que dichas preguntas susciten serán aportes al conocimiento y a la práctica.
Referencias bibliográficas
Barnes, M., Penrod, C., Neiger, B., Merrill, R., Thakeray, R., Eggett, D. y Thomas, E. (2003). “Measuring the Relevance of Evaluation Criteria Among Health Information Seekers on the Internet”. Journal of Health Psychology, 8(1): 71-82.
Cuberli, M. (2008). “Perspectivas comunicacionales para pensar las prácticas en salud: pasado y presente de un campo en construcción”. Question, 1(18). Disponible en bit.ly/3o447fD (consulta: mayo de 2021).
Cuberli, M., Arrossi, S., Paolino, M. y Sánchez Antelo, V. (2020). “Análisis comunicacional de una intervención basada en las tic para la prevención de cáncer cervicouterino”. xv Congreso Latinoamericano de Ciencias de la Comunicación de la Asociación Latinoamericana de Comunicación (alaic), 2020.
Díaz, H. y Uranga, W. (2011). “Comunicación para la salud en clave cultural y comunitaria”. Revista de Comunicación y Salud, 1(1): 113-124.
Donatelli, L. y Cuberli, M. (2020). “Mediaciones tecnológicas y su impacto en la relación médico-paciente” (pp. 95-114). En Petracci, M., Schwarz, P., Rodríguez Zoya, P. (2020). Comunicación y Salud: Impacto y desafíos de eHealth. Buenos Aires: Teseo.
Iqvia Institute for Human Data Science (2017). “Innovation, Evidence and Adoption of Mobile Health Apps Accelerate”. Disponible en bit.ly/31tQsXp (consulta: mayo de 2021).
Lois, I. (2015). “Notas sobre las perspectivas, límites y desafíos de la comunicación y salud” (pp. 77-100). En Kornblit, A. L., Camarotti, A. C. y Güelman, M. (eds.). x Jornadas Nacionales de Debate Interdisciplinario en Salud y Población. Buenos Aires: Teseo.
López, L. y Petracci, M. (2018). “Sacudir lo que sabemos: salud pública, hipótesis del inconsciente y comunicación” (pp. 23-39). En Petracci, M. y Rodríguez Zoya, P. G. 2018. Comunicación y Salud. La investigación en el proceso de las políticas públicas. Buenos Aires: Teseo.
Martin-Barbero, J. (2002). Oficio de cartógrafo. Travesías latinoamericanas de la comunicación en la cultura. Santiago de Chile: Fondo de Cultura Económica.
Massoni, S. (2000). “Estrategias de comunicación: tiempo de investigarnos vivos”. Comunicación y Sociedad, 1(37): 87-109.
Menéndez, E. (2020). “Modelo médico hegemónico: tendencias posibles y tendencias más o menos imaginarias”. Salud Colectiva, 16: e2615. Disponible en bit.ly/3HaDmPo.
Ops (Organización Panamericana de la Salud) (2020). Hoja informativa. Teleconsulta durante una pandemia. Washington D. C.: ops. Disponible en bit.ly/3CTIOUg (consulta: marzo de 2021).
Petracci, M. (coord.) (2015). La salud en la trama comunicacional contemporánea. Buenos Aires: Prometeo.
Petracci, M. y Rodríguez Zoya, P. (2020). “Comunicación y salud pública: un estudio cualitativo sobre las opiniones de los tomadores de decisión” (pp. 55-63). En Petracci, M. y García González, J. (2020) (coordinadoras). Comunicación y Salud en América Latina: contribuciones al campo. Comunicação e Saúde em America Latina: contribuições ao campo. Barcelona: InCom-UAB Publicacions, 21, Bellaterra: Institut de la Comunicació, Auniversitat Autónoma de Barcelona. Disponible en bit.ly/3qg8qXH.
Roter, D. L. y Hall, J. A. (2006). Doctors Talking with Patients/ Patients Talking with Doctors: Improving Communication in Medical Visits. 2.º ed. West Point, Connecticut: Praeger Publishers.
Schwarz, P. K. N. (2017). “Mediaciones posmodernas: la atención online de la salud” (pp. 69-104). En Petracci, M., Schwarz, P. K. N. y Rodríguez Zoya, P. G. Comunicación y Salud. Las relaciones entre médicos y pacientes en la modernidad tardía. Buenos Aires: Teseo.
Uranga, W. (2007). “Mirar desde la comunicación (una manera de analizar las prácticas sociales)”. Disponible en bit.ly/3GZQHK2 (consulta: marzo de 2021).
Waisbord, S. (2015). “Epílogo: perspectivas críticas en Comunicación y Salud: ideas para investigaciones futuras” (pp. 141-151). En Petracci, M. (coord.). La salud en la trama comunicacional contemporánea. Buenos Aires: Prometeo.
- Short message service.↵
- En cada verbatim se indican sexo (M: mujer; V: varón) y edad entre paréntesis.↵
- Programa de Atención Médica Integral (pami) es una obra social de jubilados y pensionados, de personas mayores de 70 años sin jubilación y de veteranos de Malvinas que opera en la República Argentina bajo el control del Gobierno de la República Argentina.↵







