Saberes expertos y culturas terapéuticas
“Laboratorio de ambivalencias de una sociedad en la cual el hombre masa es su propio soberano, la depresión es instructiva en el sentido en que ella hace visibles este cambio de constricciones que estructuran la individualidad. […] El deprimido, devorado por un tiempo sin futuro, se encuentra sin energía, enredado en un «nada es posible». Fatigados y vacíos, agitados, violentos, nerviosos, medimos en nuestros cuerpos el peso de la soberanía individual”. Ehrenberg, A. (2000). La fatiga de ser uno mismo.
Introducción
En este libro describimos y analizamos las narrativas biográficas de personas que padecen depresión y participan en diferentes espacios terapéuticos. El foco central de atención reside en un nivel microsociológico, en las maneras de contar acerca de sus experiencias vitales. No obstante, aunque centremos el estudio en este plano analítico, enfatizamos que estos relatos biográficos son inteligibles en un telón de fondo de particulares transformaciones sociales y culturales. En las últimas décadas suceden cambios en los modos de comprender, definir y atender a los problemas de salud mental, en general, y de depresión, en particular. Múltiples factores operan para que la depresión deje de ser una enfermedad estadísticamente insignificante a mediado del siglo veinte y pase a conformar, en el transcurso de algunas décadas, el diagnóstico psiquiátrico más frecuente a nivel mundial (Ehrenberg, 2000; Whitaker, 2015).
Como sugiere Charles Wright Mills (1999 [1959]), buscamos establecer conexiones entre individuos y contextos. Los problemas biográficos, así como la manera de entenderlos y ensayar una respuesta, están relacionados con las configuraciones sociales o estructurales de una sociedad. De esta manera, permanecemos sensibles a las articulaciones entre los relatos en situación de entrevista, los entornos sociales de las personas y el contexto social más amplio en el que están inmersas. Por esta razón, antes de analizar la dimensión micro de los relatos de vida, desarrollamos la configuración histórica en donde estas narrativas tienen lugar.
Antes de embarcarnos en esta tarea es preciso una aclaración. Describir las transformaciones estructurales o macrosociológicas de la depresión y la salud mental no implica establecer un orden de jerarquía explicativa respecto de lo que sucede en otro nivel. En otras palabras, el nivel macro y meso sociológico no operan como la realidad objetiva que luego será coloreada a partir de las voces de las personas entrevistas como forma de complemento. Lo que sucede arriba no determina lo que pasa abajo, puesto que las conexiones son, desde luego, más complejas. Estos niveles tienen espesor analítico específicos y un grado relativo de autonomía. Por tanto, múltiples factores de diversas procedencias inciden en los modos de configurar tramas biográficas sobre los padecimientos depresivos.
En este capítulo describimos el escenario sociohistórico en el que se enmarcan los relatos de vida obtenidos. Esta ordenado de la siguiente forma. En el primer apartado analizamos, a través de fuentes secundarias, los cambios históricos que indican un crecimiento de diagnósticos de depresión y venta de antidepresivos. Según diversos actores la depresión constituye un problema serio, digno de atención por parte de las autoridades. Además, señalamos modificaciones en el tratamiento asociado a la salud mental que remiten a procesos de sustitución de lógicas manicomiales y expansión de una biopolítica de las aflicciones leves (Martínez Hernáez, 2006). La dualidad loco/a y sano/a es disuelta en un amplio y difuso abanico posibilidades de distinguir lo normal y lo patológico. También, mencionamos cambios en las subjetividades relativas al desarrollo de una cultura terapéutica. Finalmente, en el segundo apartado, a través del análisis de entrevistas a profesionales, describimos las ofertas terapéuticas del escenario de la salud mental santafesina, las representaciones de terapeutas acerca de la depresión y las características de los diferentes estilos terapéuticos del trabajo de campo.
Transformaciones de la depresión y la salud mental
Describir en profundidad las transformaciones a nivel macro merece otra investigación. Aquí nos limitamos a destacar algunos elementos significativos para nuestros fines, referidos a la depresión como trastorno mental o padecimiento psíquico con mayor prevalencia a nivel mundial. Acompañado al complejo fenómeno de expansión de diagnósticos de depresión señalamos un proceso de desmanicomialización, paulatino desdibujamiento de lógicas duales de clasificación diagnóstica y cambios en las formas de representación de las personas con sufrimiento psíquico. En la primer parte resaltamos la relevancia que comporta este tema para diferentes actores. En la segunda, presentamos cambios en los saberes expertos y legos sobre salud mental y depresión.
La depresión, un problema serio en el mundo y Argentina
En un periodo de tiempo relativamente breve la depresión deja de constituir una patología mental de escasa prevalencia para convertirse en una epidemia (Van Den Bergh, 2013; Horwitz y Wakefield, 2007; Horwitz, 2011; Peters, 2021). Así, en la década del cuarenta del siglo pasado no era más que un síntoma detectable en la mayor parte de las enfermedades mentales y representaba un objeto carente de atención por parte de las instituciones de salud. A partir del setenta las cifras epidemiológicas indican que es el trastorno mental más extendido en el mundo (Ehrenberg, 2000).
En poco tiempo la depresión escala al podio del padecimiento mental más frecuente y por su alta prevalencia es considerada, junto con la ansiedad, un “trastorno mental común” (OPS, 2017a: 5). Estamos ante un problema de salud pública a nivel mundial que se sustenta en datos estadísticos. Según estimaciones, en el 2015 el número total de personas con depresión a escala mundial ya superaba los 300 millones (OPS, 2017a). La OMS ha clasificado la depresión como el principal factor que contribuye a la discapacidad mundial (más del 7,5% de todos los años vividos con discapacidad en el 2015). Además, es considerada el principal factor que contribuye a las defunciones por suicidio. En el 2015 la proporción de la población mundial con depresión fue de 4,4%. El número total estimado de quienes sufren esta aflicción aumentó en 18,4% entre el 2005 y el 2015 (OPS, 2017a).
En el continente de las Américas, en general, y en Argentina, en particular, los datos disponibles acerca de la depresión tampoco son optimistas. Estiman que en el 2017 cerca de 50 millones de personas en la “Región de las Américas” viven con depresión, en términos porcentuales alrededor del 5% de la población (OPS, 2017c) y los trastornos depresivos son la principal causa de discapacidad (OPS, 2018). Esta cifra implica un 17% más que en 2005. En Argentina la prevalencia de trastornos depresivos cuenta con un total de casos de 1.914.354, lo cual representa un 4,7% de la población (OPS, 2017c).
Según la OMS este trastorno afecta a más de 350 millones de personas y representa la principal causa de discapacidad en el mundo (OMS, 2021; 2017)[1]. Este organismo internacional en 2012 realiza una campaña en la que efectúa un llamado para acabar con la estigmatización que provoca esta dolencia. Luego de cinco años, para la conmemoración del Día Mundial de la Salud del 2017, esta institución promueve la campaña: “Depresión: hablemos”. El objetivo general de esta es que un número cada vez mayor de individuos con depresión, en todos los países, pida y obtenga ayuda. Los propósitos que persigue son los siguientes: que el público esté mejor informado sobre la depresión, sus causas, sus posibles consecuencias y sobre la ayuda que disponen para la prevención y el tratamiento. Pretende que las personas con depresión sin tratarse soliciten ayuda y que familiares, amigos y colegas de quienes sufren esta aflicción puedan apoyarlas.
Este organismo internacional promueve una visibilización de la depresión a través de dispositivos para hablar y para escuchar. También, simultáneamente incentiva una manera de definirla y de reconocer determinados sucesos emocionales y subjetivos bajo esta etiqueta. Además señala la contribución que aportan las terapias a la recuperación. Insisten en que lo importante es “hablar”, precisamente porque muchas personas que padecen depresión no lo saben.
Esta construcción de la depresión como problema de salud pública mundial también es difundido y producido por medios audiovisuales, autoridades científicas y funcionarios públicos. Las notas periodísticas en muchas ocasiones la presentan como la epidemia del siglo y sostienen la importancia de hablar del tema[2]. En el 2017 en Argentina el acto central de la celebración del Día Mundial de la Salud reunió autoridades nacionales e internacionales y representantes de la sociedad civil. El objetivo del encuentro fue sensibilizar y concientizar sobre el impacto de la depresión, exponer las diferentes miradas y abordajes sobre prevención y tratamiento y compartir los avances en este tema. Uno de los participantes fue el Ministro de Salud de la Nación de aquel entonces, Jorge Lemus. En sintonía con la relevancia de contar, sostuvo:
El primer paso en el tratamiento es hablar del tema. Hay gente que muere con depresión y gente que muere por depresión. No hay que quedarse con la depresión sin contarle a nadie porque uno de los principales problemas es el silencio. (OPS, 2017b: s/d)
En la misma línea Maureen Birmingham (2017), representante de la Organización Panamericana de la Salud en Argentina y participante del encuentro, escribe un artículo de opinión titulado: “De esto sí se habla…”. Ese mismo año se realiza la edición del Simposio Internacional organizado por Fundación INECO con el título: “Depresión: presente y futuro de una epidemia contemporánea” (Infobae, 2017) que contó con la presencia de especialistas internacionales y nacionales.
La gravedad expresada en cifras que crecen a ritmo acelerado, el ecumenismo (todos pueden llegar a padecer depresión) y la importancia de hablar para la superación aparecen como tópicos comunes de los diversos actores que problematizan la depresión. Estas instituciones evidencian un problema publico pero sin marcos referenciales que politicen el malestar, sino que lo sitúan en un ámbito de resolución o gestión privada.
En cuanto al plano académico, en diferentes artículos publican los resultados del Estudio epidemiológico de salud mental en población general de la República Argentina, la primera encuesta comunitaria representativa en la población Argentina. Este tiene el propósito de estimar la prevalencia y la gravedad de doce meses de los trastornos mentales, los correlatos sociodemográficos y el uso del servicio en una encuesta de población general de adultos de áreas urbanas de Argentina[3]. Según este estudio los trastornos con prevalencia de vida más elevada fueron el Trastorno depresivo mayor (8,7%), el trastorno por abuso de alcohol (8,1%) y la Fobia específica (6,8%) (Stagnaro, et al., 2018a).
En el estudio “Major depression in hospitalized Argentine general medical patients: Prevalence and risk factors” Yanzón de la Torre, et al., (2016) evalúan el riesgo de depresión mayor en tres hospitales generales metropolitanos de Buenos Aires, en personas que presentan una variedad de enfermedades médicas. Identifican que la depresión mayor está presente en más de una cuarta parte de los pacientes en hospitales generales. La investigación releva que el 27% de hospitalizados presentan un Episodio Depresivo Mayor (EDM). En otras palabras, la depresión aparece como un fenómeno de comorbilidad que no suele ser reconocido por quienes la sufren. En otra publicación acerca del estudio epidemiológico citado en el párrafo anterior, también evidencian que aquellos que reportan síntomas no suelen recibir tratamiento. La mayoría de las personas con un trastorno mental en el último año, incluso aquellos con un trastorno grave, no han recibido tratamiento (Stagnaro, et al., 2018b).
Además, otros datos significativos sobre el tema en cuestión están reflejados en: Documento de trabajo malestar subjetivo (2010 – 2018). Asimetrías sociales en los recursos emocionales, afectivos y cognitivos, llevado a cabo por la Universidad Católica Argentina (Rodríguez Espínola y Salvia, 2019). El estudio aborda una serie de rasgos referidos a estados anímicos, comprendidos en un índice de malestar psicológico que considera un conjunto de síntomas vinculados a depresión y ansiedad. En cuanto al malestar psicológico el informe destaca que el 20% aproximadamente de la población adulta en Argentina manifiesta tener alta sintomatología ansiosa y depresiva. “En 2018 el 21% de los entrevistados dicen sentir inquietud, agitación, desesperanza, tristeza, cansancio y nerviosismo” (Rodríguez Espínola y Salvia, 2019:8), síntomas asociados a depresión y ansiedad. Uno de cada diez de los encuestados afirma carecer de proyectos de vida, una tendencia creciente en los dos últimos años de la serie en estudio. La ausencia de proyectos personales en 2018 alcanza a un 14,9% (Rodríguez Espínola y Salvia, 2019).
Por último, presentamos datos relativos a la dispensas de antidepresivos. Como su nombre lo indica, esta clase de psicofármacos constituye una de las estrategias farmacológicas principales para cuadros depresivos[4]. En Argentina según datos del Observatorio de Salud, Medicamentos y Sociedad de la Confederación Farmacéutica Argentina (COFA) la dispensa de antidepresivos registra una tendencia al alza.
Tabla 3: Dispensa de antidepresivos en Argentina, periodo 2010-2018
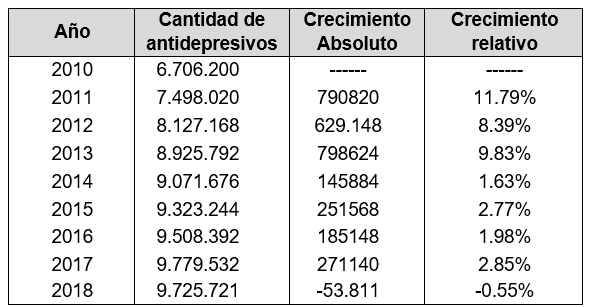
Fuente: elaboración propia, según datos suministrados por el Observatorio SMS – COFA (2019) y La Confederación Farmacéutica Argentina (2016).
La tabla indica que el crecimiento relativo entre 2010 y 2018 es de 45.02 %. Esta tendencia ya venía de años anteriores, si consideramos los años comprendidos entre 2004 y 2015 registra un aumento del 111.30%. A excepción del 2018, la tendencia es siempre alcista, a pesar del incremento en el precio, si bien a partir de 2014 hay una disminución significativa en los porcentajes (Confederación Farmacéutica Argentina, 2016). Este aumento de consumo de antidepresivo manifiesta la relevancia que adquiere la estrategia farmacológica para afrontar los malestares y la mayor demanda de la población para gestionar sufrimientos psíquicos.
En síntesis, diferentes actores del ámbito nacional e internacional problematizan la depresión. La OMS, medios de comunicación, funcionarios públicos, especialistas destacados e investigadores concuerdan en la necesidad de concientizar acerca de un trastorno mental que crece aceleradamente y que las personas la padecen sin ser conscientes. Estos actores destacan la seriedad de este padecimiento psíquico que es el de mayor prevalencia mundial, a todos puede afectar y constituye una de las principales causas de discapacidad.
La depresión como problema serio, de importancia publica, constituye un caso paradigmático de lo que Erik Neveu (2015; 2017) caracteriza como “problemas públicos privados”. De acuerdo con el autor, este término refiere a:
Situaciones respecto de las cuales el carácter doloroso e inaceptable no es puesto en discusión, incluso es resaltado, de manera que se constituyen en problemas, pero en problemas de los cuales la solución requiere una acción de sí mismo, sobre sí mismo, eventualmente acompañada de una asistencia en términos de asesoramiento o de terapia. (Neveau, 2017: 17, traducción propia)
Como observamos, la depresión como problema de salud pública adquiere resonancia en la esfera pública, da origen a demandas y es abordada por instituciones estatales, pero su solución parece restringirse “a la iniciativa de individuos invitados, incitados y hasta a veces obligados a una acción terapéutica sobre sí mismos” (Neveu, 2015: 227, traducción propia). Las instituciones exhortan a la ciudadanía a hablar, escuchar, asistir a terapias, realizar prácticas saludables sin promover cambios en las condiciones de vida que contribuyan a prevenir la significativa presencia de este malestar cultural que se encarna en cuerpos individuales. Asentados en una cultura terapéutica, el Estado toma a su cargo estos problemas, pero en su abordaje delega su resolución a la iniciativa de las personas, al concebir este padecimiento como un fenómeno de gestión individual (Grippaldi y Borotto, 2021).
Transformaciones de las prácticas y saberes expertos en el mundo y en Argentina
En los modos de entender la salud y el sufrimiento psíquico en las últimas décadas ocurren cambios en los saberes expertos y legos que podemos rastrear desde mediados del siglo XX. En este apartado puntualizamos algunas discontinuidades que habilitan a un uso extendido de la categoría de depresión como campo de experiencia y modo de reconocimiento subjetivo.
En el siglo XX, la respuesta institucional hegemónica ante lo que se consideraba enfermedad mental consistía en la reclusión permanente en el hospital psiquiátrico. El manicomio como institución total (Goffman, 2009), con sus muros que separan el adentro y el afuera, el enfermo mental del sano, es progresivamente reemplazado por una gestión de los sufrimientos con racionalizaciones más indefinidas y sutiles. La lógica hospitalocéntrica y el modelo médico-hegemónico pierden protagonismo frente a una modalidad de abordaje que, al menos en el plano discursivo, se presenta como integral, interdisciplinaria e intersectorial.
Este proceso lento de desmanicomialización constituye un cambio significativo en el abordaje de los sufrimientos psíquicos. Las personas entrevistadas viven en carne propia las transformaciones de prácticas (políticas, institucionales, jurídicas) relativas al modo de entender e intervenir en problemas de salud mental. En este sentido, la Ley de Salud Mental (26.657), sancionada por el Congreso en el año 2010, representa un acontecimiento significativo a nivel nacional. No obstante, destacamos que es posible rastrear antecedentes internacionales y locales que evidencian el carácter conflictivo y oscilante de este proceso.
La mencionada Ley Nacional de Salud Mental está enmarcada en un proceso de mayor amplitud. En efecto, las protestas, críticas y ensayos de prácticas alternativas a la internación y reclusión datan de varias décadas precedentes. En el plano internacional, la corriente de la antipsiquiatría ya había criticado los fundamentos centrales de la hospitalización y elaborado propuestas transformadoras. Además, la ley en cuestión se adecua a las recomendaciones generales de la OMS (2001). En el informe que publica en el 2001 este organismo promueve el abandono progresivo de la lógica manicomial e incentiva una modalidad de abordaje, basada en equipos interdisciplinarios, internaciones breves, redes de servicios con base en la comunidad y organizado según los lineamientos de la atención primaria de la salud. La ex directora general de la OMS, Gro Harlem Brundtland sostiene:
El lema del Día Mundial de la Salud de 2001 fue «Salud mental: sí a la atención, no a la exclusión». Con ello queríamos subrayar que no existe justificación alguna para excluir de nuestras comunidades a las personas que padecen enfermedades mentales o trastornos cerebrales: hay sitio para todos. (OMS, 2001: IX)
En el ámbito nacional también es posible localizar antecedentes, a saber: La Ley N° 2440 de la Provincia de Río Negro, la Ley N° 448 de la Ciudad Autónoma de Buenos Aires y la experiencia de transformación institucional de la provincia de San Luis, entre otras. Destacamos especialmente la Ley Provincial de Salud Mental N° 10.772, sancionada en el año 1991 en la provincia de Santa Fe. Si bien no se reglamentó hasta el año 2007 (Decreto reglamentario N° 2155/2007), algunos de sus aportes comenzaron a materializarse en las salas de los hospitales monovalentes. Esta legislación plantea la conformación de Comités de Admisión interdisciplinarios en los establecimientos de salud mental, el trabajo en equipo como núcleo de la transformación, la idea de red asistencial y el privilegio de la estrategia de la Atención Primaria de la Salud como eje transversal de los tres niveles de atención. Además estipula la transformación de los hospitales psiquiátricos mediante la sustitución progresiva de las prácticas manicomiales hacia una clínica ampliada en el ámbito de lo comunitario (Pussetto, 2019; Gobierno de Santa Fe, 1991)[5].
Este proceso de desmanicomialización implica un cambio de representación en relación con las personas con padecimientos psíquicos. La concepción de un sujeto peligroso e incapaz es sustituida por la consideración de un sujeto que tiene derechos. Las categorías de trastornos mentales, enfermo mental comienzan a ser desplazadas por las denominaciones padecimientos mentales y sufrimientos psíquicos (Asburguer, 2002). La implementación de estrategias de desintitucionalización (Cohen, 2009) consisten en el pasaje de políticas concentradas en los hospitales psiquiátricos a una centrada en la comunidad. Así, por un lado, se prohíbe la creación de nuevos manicomios y se restringen las internaciones en cantidad y duración. Por otro, se efectivizan dispositivos educativos, laborales, recreativos y se crean viviendas asistidas. Se conciben los diagnósticos como transitorios, es decir el padecimiento mental deja de considerarse un estado inmodificable o necesariamente crónico.
En este espacio no pretendemos señalar hasta qué punto logran efectivizarse los postulados de la ley o como perviven viejas prácticas que vulneran los derechos de las personas usuarias de los servicios de salud mental. Interesa destacar una tendencia a la desmanicomialización en el plano jurídico que está acompañada de transformaciones en las representaciones de profesionales y legos acerca de quienes tienen padecimientos psíquicos. En simultáneo se suscitan otros cambios importantes en los modos de concebir y abordar los sufrimientos psíquicos, entre los que se destacan la emergencia y consolidación del uso de psicofármacos.
En la década de 1950 se desarrolla la primera generación de antidepresivos y en la década de los 1960 y principios de los 1970 los referentes de la psiquiatría afirman que el trastorno de depresión es inusual (Whitaker, 2015). Pero las estimaciones sobre la frecuencia cambian con la emergencia de Manual diagnóstico y estadístico de los trastornos mentales[6] III (DSM III, 1980), elaborado por la American Psychiatric Association (APA). En el ámbito biomédico comienza a prevalecer una concepción de la depresión como trastorno afectivo.
En la segunda mitad de la década del setenta un grupo de psiquiatras pertenecientes a la Universidad de Washington recupera postulados defendidos por Kraepelin (1856 – 1926). Este grupo conocido como Neokraepelianos influye en la creación del mencionado DSM III (1980) y en sus reformulaciones posteriores, DSM III-R, DSM IV (1994) y DSM V (2014). Estos actores defienden la validez de los estudios estadísticos poblacionales, los hallazgos de la neurología, de la anatomopatología cerebral y los conocimientos del campo disciplinar de la genética (Caponi, 2015). Este grupo de orientación biomédica en psiquiatría centra su interés en los aspectos biológicos de los trastornos mentales para lograr una clasificación fundamentada en datos empíricos que eluda las evaluaciones subjetivas de los profesionales.
El DSM III y las sucesivas ediciones realizan una exhaustiva taxonomía de trastornos. La depresión en este modo de abordaje remite a una realidad psicopatológica de carácter universal. Según esta clasificación, esta tiene un conjunto de síntomas variados de los que se requiere que al menos cinco persistan durante las últimas dos semanas. Entre estos síntomas se destacan la ideación suicida, la pérdida de motivación e interés en actividades que antes importaban, alteraciones del apetito, trastornos de sueños (insomnio o hipersomnia), etc. La persona especialista o psiquiatra agrupa el conjunto indicios que le reporta el paciente y de esta manera transforma los síntomas (narrativas de aflicción del usuario) en signos (evidencia objetiva de una enfermedad perceptible por el profesional) (Martínez Hernáez, 1998).
En esta concepción que predomina en la psiquiatría, las singularidades biográficas y los contextos vitales donde se producen los padecimientos carecen de importancia. En el DSM IV, sin fundamentación teórica –y vigente en el manual actual–, opera una reducción de la persistencias de síntomas de un mes a dos semanas para producir un diagnóstico (Lawlor, 2012). La cláusula del duelo como criterio que imposibilita el diagnostico, existente en las anteriores versiones del manual, es removida en la última edición (Wakefield y Horwitz, 2016). Estos cambios contribuyen a una extensión de la categoría y a un crecimiento de diagnósticos de depresión.
En esta línea de transformación conceptual de la depresión, Horwitz y Wakefield (2007) sostienen que la explosión del número de personas que sufren un trastorno depresivo a nivel mundial no proviene principalmente de un aumento real de esta condición. Argumentan que la psiquiatría contemporánea confunde la tristeza normal con trastorno mental depresivo porque ignora la relación de los síntomas con el contexto en el que surgen. El diagnóstico psiquiátrico de depresión se basa en la suposición de que los síntomas solamente pueden indicar que hay un trastorno. Este supuesto permite considerar las respuestas normales a los factores de estrés como trastorno que expresan los síntomas. La actual epidemia, aunque es el resultado de muchos factores sociales, es posible gracias a una nueva definición psiquiátrica del trastorno depresivo que a menudo permite clasificar la tristeza como enfermedad (Horwitz y Wakefield, 2007: 6).
La práctica estandarizada del DSM contribuye a una producción masiva del diagnóstico. Desde esta perspectiva, la sobreextensión de la categoría diagnóstica de depresión se basa, en gran medida, en la heterogeneidad de síntomas y, por tanto, en la facilidad de su uso. A través de una misma categoría de contornos difusos los profesionales de la salud mental interpretan y catalogan un conjunto diverso de estados anímicos. Este territorio sin límites epistemológicos definidos, ni marcadores biológicos precisos y basada en una definición ambigua posibilita la creciente multiplicación de diagnósticos y, consecuentemente, la creación de la misteriosa y temida epidemia de depresión (Caponi, 2009).
Concatenado al desarrollo de los DSM en sus últimas versiones, al primado de una epistemología biologicista y a las transformaciones conceptuales de la depresión, es importante enfatizar en otro elemento significativo para comprender la expansión de los diagnósticos psiquiátricos, a saber: la psicofarmacología. La introducción de los psicofármacos ofrece nuevas oportunidades de investigación, y los neokraepelianos se dedicaron a ese campo que ya Kraepelin estimaba promisorio. Paradójicamente, con la “revolución psicofarmacológica” (Whitaker, 2015), la llegada del Prozac[7] y otros fármacos de segunda generación en vez de disminuir los trastornos mentales, se aceleran su crecimiento. En este escenario confluyen el marketing de las industrias farmacéuticas y modificaciones en las relaciones de saber en el campo de la psiquiatría. En paralelo adquieren preponderancia las teorías del desequilibrio químico, puntualmente para el caso de la depresión el déficit de la serotonina (Healy, 2015). Estas teorías, que aunque carecen de una validación científica solida han sido exitosamente difundidas en la cultura (Whitaker, 2015), afirman que la desregulación química provoca las enfermedades mentales y la farmacología, mediante el uso de psicofármacos, permite restablecer y equilibrar el desbalance de los neurotransmisores.
Como evento significativo de este proceso en 1987 el laboratorio Ely Lilly lanza al mercado Prozac (Fluoxetina), acompañada de la expansión del marketing farmacéutico. Conocida como la “píldora milagrosa” y de la “felicidad” este antidepresivo obtiene un éxito de ventas inédito. Lo que introduce estas estrategias de venta es que no hace falta ser un depresivo crónico, un enfermo mental, todas las personas pueden mejorar su estado. En otras palabras, el operar de los fármacos antidepresivos no se reduce a sujetos enfermos. Estos contribuyen a tener más energía y a mejorar el rendimiento individual, dos demandas anheladas por los sujetos de la sociedad del rendimiento (Han, 2012). Emerge una biopolítica de las enfermedades leves, basadas en los malestares y las adversidades humanas que están destinadas a la asistencia de amplias capas de la población. “Esta biopolítica toma como base y paradigma los éxitos relativos –pero al fin y al cabo éxitos en términos de consumo– de los nuevos antidepresivos” (Martínez Hernáez, 2006: 45). Estas emergentes practicas toman como objeto de gobierno al “alma humana” (Rose, 2003) con la finalidad de expandir sus capacidades, de optimizar sus fuerzas y recursos.
La introducción de los fármacos de segunda generación y esta biopolítica contribuyen a la ruptura del binarismo de la psiquiatría clásica. Paulatinamente se diluye la división dicotómica y disyuntiva de la mirada medica entre “loco/a” o “sano/a”, razón o sinrazón, que definen el “diagnostico absoluto” (Foucault, 2007a) de la locura. Esta forma comienza a ceder a diagnósticos específicos, en donde es posible establecer gradualidades, basadas en una concepción de la salud como estado ideal inalcanzable. No se requiere estar enfermo para someterse a las nuevas tecnologías de la mejoría. Se trata de mejorar, anticipar, prevenir, optimizarse más que de curarse. Este “yo neuroquímico” basado en las técnicas que impulsan las farmacéuticas promete “corregir y mejorar las clases de personas que somos o queremos ser” (Rose, 2012: 66). La persona farmacológica (Martin, 2006), subjetividad cuya personalidad están mediadas por los fármacos que ingiere, se expanden con la elaboración de estas nuevas clases de psicofármacos. El espesor de este conjunto de transformaciones + se cristaliza en los modos de concebir lo normal y lo patológico. Foucault afirma:
La medicina de hoy ha llegado a ser consciente de la relatividad de lo normal y de las considerables variaciones a las que se ve sometido el umbral de lo patológico: variaciones que radican en su propio saber médico, en sus técnicas de investigación y de intervención […]. En último término la enfermedad es, en una época determinada y en una sociedad concreta, aquello que se encuentra práctica o teóricamente medicalizado. (Foucault, 1996: 21).
En la actualidad, décadas después del trabajo de Foucault, lo medicalizado no se reduce a la enfermedad o al trastorno mental. Los patrones que distinguen lo normal y lo patológico se tornan flexibles y la psicofarmacología permite medicalizar un conjunto de afectos considerados indeseables. Indisociable a estas transformaciones, se desarrolla una “psiquiatría ampliada” (Caponi, 2015) en la cual las prácticas de la psiquiatra se extiende más allá de los confines de los asilos para intervenir, identificar y prevenir un conjunto de sufrimientos psíquicos de los normales. La medicalización se independiza de su ligazón a la enfermedad. Esta psiquiatría contribuye a la disolución de límites precisos que separan lo normal de lo anormal y, por consiguiente, acentúa el pasaje de enfermo/a o sano/a –como criterio nítido de distinción– a un continuum gradual: más sano/a o más enfermo/a, dentro del cual siempre es posible estar mejor.
En síntesis, varios acontecimientos y procesos situados en el campo de los saberes expertos confluyen para la expansión de los diagnósticos psiquiátricos en general y de la depresión en especial. La emergencia de nuevos fenómenos así como la profundización de procesos precedentes permiten comprender por qué la depresión deviene el trastorno más frecuente a nivel mundial. El predomino de la concepción biologicista y ambigua noción de depresión, la reducción de los requisitos para diagnosticar, el desarrollo de manuales que estandarizan los diagnósticos, las explicaciones del desbalance químico, la introducción de los fármacos de segunda generación, una biopolítica de las aflicciones menores contribuyen a esta farmacologización de la tristeza y a la producción masiva del diagnóstico de depresión a una escala sin precedentes.
El complejo conjunto de transformaciones relativas al modo de abordar los problemas de salud mental por parte de los saberes expertos contribuye a comprender aspectos relevantes del trasfondo histórico en el que desarrollan sus tratamientos las personas entrevistadas. Además, indisociable a estos cambios, es importante presentar mutaciones en las subjetividades contemporáneas.
Los emergentes gobiernos del yo y el espíritu de la depresión
Para que circule la noción de depresión como descriptor biográfico y se consuman los antidepresivos como medio de gestión de problemas psíquicos se requiere que instituciones privadas y públicas promuevan y desplieguen esa categoría. También es necesario, en un proceso simultáneo, que las personas involucradas adhieran a esa denominación o demanden ese modo de intervención. Dicho en otros términos, en el apartado anterior aludimos a dis/continuidades y rupturas vinculados al campo de la salud mental –específicamente a las transformaciones en el plano de los saberes y prácticas expertas–, no obstante, este panorama queda incompleto si dejamos de lado otros cambios simultáneos situados en el plano de las formas de subjetividad contemporáneas.
El éxito que en la actualidad le atribuyen diferentes actores a la depresión no proviene exclusivamente de los profesionales en salud mental. Incluso muchos de estos rechazan la pertinencia de la categoría de trastorno depresivo tal como es abordada en el ámbito psiquiátrico. Varias de las personas entrevistadas en carácter de especialistas se manifiestan distantes y críticos con la expansión de un término que parece convertir el malestar contextual en enfermedad privada. Desde el punto de vista de varios terapeutas la depresión deviene un componente más en el que se expresa la sobremedicalización de la vida cotidiana.
Además, la depresión, con sus múltiples significados, forma parte del espacio público contemporáneo. En los medios de comunicación y en las redes sociales circulan opiniones, relatos, testimonios e informes acerca de esta aflicción. Se delinea un extenso espectro de registros: famosos y personas comunes luchan contra ese mal, también médicos, psiquiatras y psicólogos informan sobre las causas y síntomas. Décadas atrás la depresión era una afección que formaba parte del lenguaje técnico de los saberes expertos. Hoy en día esta no es de uso exclusivo de especialistas sino que, a diferencia de otros padecimientos, forma parte del lenguaje ordinario de los individuos en su mundo de la vida cotidiana (SEDRONAR, 2007; Ridge, 2018; Prati, 2020). A partir de la década del ochenta con la proliferación de formatos biográficos y autobiográficos en la escena mediática, se incorporan los paneles de especialista psi, en las que estos operan traduciendo el saber experto al lenguaje lego (Papalini, 2015: 219).
La expansión de la depresión es posible porque, entre otras razones, forma parte de un campo de experiencia. En especial, sostenemos que se trata de dos mutaciones concatenadas entre sí, relacionadas a las modalidades de ejercicios de los saberes y poderes en sociedades contemporáneas. Así, la depresión opera como una figura de experiencia que se difunde porque constituye una doble contracara de dos procesos. Primero, representa el lado opuesto de un ejercicio del gobierno de la conducta de otros/as orientado a convertirse en un “soberano de sí mismo” (Ehrenberg, 2000), basada en la responsabilidad individual de la producción de los destinos biográficos en la sociedad del rendimiento (Han, 2012) (I). Por otro lado, constituye una de las contracara del “gobierno humanitario” (Fassin, 2016) (II).
(I) En lo que respecta a la primera de las contracaras, Foucault en sus últimos cursos nos provee nuevas maneras de entender las subjetividades contemporáneas. En El nacimiento de la biopolítica, curso impartido en el Collège de France en 1978-1979, analiza las transiciones que se producen entre los diversos modelos históricos de gubernamentalidad desde el siglo XVIII. En este el filósofo emplea la expresión “un empresario de sí mismo” (Foucault, 2007b: 264) y advierte que en ese escenario están emergiendo formas de existencias en la que “la vida misma del individuo –incluida la relación, por ejemplo, con su propiedad privada, su familia, su pareja, la relación con sus seguros, su jubilación– lo convierte [al individuo] en una suerte de empresa permanente y múltiple” (Foucault, 2007b: 277). El sujeto se ha convertido en su propio empresario.
Este nuevo modo de gobierno de los sujetos tiene la particularidad de que la conducción de las conductas en las sociedades neoliberales opera a partir de la atribución a las personas de la responsabilidad de su propia biografía y bienestar. Este sujeto emprendedor invierte, arriesga y es su propio capital humano el que busca valorizar. El filósofo señala que se produce un “retroceso masivo con respecto al sistema normativo disciplinario” (Foucault, 2007b: 303). Si bien parece advertir la transformación de las sociedades disciplinarias, falta subrayar la contracara de este proceso. La cuestión es: qué sucede cuando el proyecto de vida, las inversiones y los riesgos se ven frustrados. En otras palabras, cuando el empresario de su propia vida fracasa.
Otros autores permiten comprender el reverso de esta emergente modalidad de gobierno. Ehrenberg (2000) y Byung-Chul Han (2012), plantean el debilitamiento de sociedades normalizadoras, basadas en la disciplinas, para analizar cómo la depresión deviene en el malestar primordial de la época contemporánea. Ehrenberg destaca la transformación en el plano de las normas regulatorias de las conductas. De este modo, el sociólogo afirma:
La depresión inicia su éxito desde el momento en que el modelo disciplinario de gestión de las conductas, las reglas de autoridad y de conformidad respecto de las prohibiciones que asignan a las clases sociales, como a los dos sexos, un destino, ha cedido ante las normas que incitan a cada uno a la iniciativa individual, impulsándolo a convertirse en uno mismo. (Ehrenberg, 2000: 12)
La depresión se presenta como una patología de la responsabilidad, en la que predomina el sentimiento de insuficiencia. La conminación a convertirse en uno mismo, a ser el soberano de sí mismo, señala las transformaciones de la individualidad en las sociedades del capitalismo tardío. Según Ehrenberg, el lugar de la disciplina en los modos de regulación de la relación individuo-sociedad se transforma. En nuestras sociedades se recurre menos a la obediencia disciplinaria que a la decisión y a la iniciativa personal: “La medida del individuo ideal es menos la docilidad que la iniciativa” (Ehrenberg, 2000:16). La depresión nos instruye sobre las experiencias actuales de las subjetividades contemporáneas, ya que es una patología de la sociedad en la que la norma ya no se funda en la culpabilidad y la disciplina, sino en la responsabilidad y en la iniciativa. En estas emergentes normativas las personas deben desarrollar las capacidades para la autoactivación y el autocontrol para ayudarse a sí mismos mediante apoyos cuyo propósito es convertirlos en agentes de sus propios cambios (Ehrenberg, 2000; 2013). De modo similar a Ehrenberg, en La sociedad del cansancio Byung-Chul Han afirma:
La sociedad del siglo XXI ya no es disciplinaria, sino una sociedad del rendimiento. Tampoco sus habitantes se llaman ya «sujetos de obediencia», son «sujetos de rendimiento». Estos sujetos son emprendedores de sí mismos. Aquellos muros de las instituciones disciplinarias, que delimitan el espacio entre lo normal y lo anormal, tienen un efecto arcaico. (Han, 2012:25)
Han (2012; 2021) resalta el pasaje de una sociedad disciplinaria, con sujetos de obediencia, a una sociedad del rendimiento, con sujetos también de rendimiento. En las actuales sociedades se torna tenue la distinciones entre lo normal y lo patológico, característica de sociedades de normalización. Según el filósofo de Corea del Sur, las técnicas de poder contemporánea basadas en la permanente optimización propia, se ocupan de que el individuo actúe reproduciendo por sí mismo su dominación, al mismo tiempo que es interpretado por él mismo como desarrollando su libertad (Han, 2014). En esta dirección, Han sostiene que en la sociedad basada en la autoexplotación: “El explotador es al mismo tiempo el explotado. Víctima y verdugo ya no pueden diferenciarse. […] Las enfermedades psíquicas de la sociedad del rendimiento constituyen precisamente las manifestaciones patológicas de esta libertad paradójica” (Han, 2012:32).
Ahora bien: ¿Cuáles son las razones que permiten sostener que la depresión es el resultado de esta contracara de la responsabilidad de sí mismo? Según las perspectivas de ambos autores se sustenta en que este padecimiento es el nuevo modo de ver al, y verse el, sujeto que no cumple con las expectativas sociales. Un cansancio existencial deviene de la lectura de no estar a la altura de sus metas personales. La depresión es el incumplimiento del imperativo de la felicidad, el reverso de la obligación de ser feliz por mérito propio (Ahmed, 2019). Las frustraciones que ocasionan el fracaso de tomar las riendas de su propia vida, de ser el soberano de sí mismo, incitan a comprendernos como sujetos depresivos[8].
(II) El crecimiento de la depresión se observa en una segunda contracara de las formas de gobierno contemporáneas. Este incremento obedece al reverso de los sentimientos morales de compasión y ayuda que impulsa el “gobierno humanitario” (Fassin, 2016)[9]. Concomitante con estos cambios en las normativas morales, se expande una cultura terapéutica y emergen audiencias y lenguajes para contar el sufrimiento personal.
Fassin (2016) destaca un despliegue de sentimientos morales, de afectos y prácticas destinadas a la ayuda o intervención a otros/as, desprotegidos/as, vulnerables, frágiles, en condiciones de pobreza, enfermos; es decir, un gobierno de las vidas precarias. El autor traza una genealogía del gobierno humanitario en la que retrotrae la emergencia de los sentimientos morales hasta el siglo XVIII. Sin embargo, se interesa por una segunda temporalidad que inscribe estos sentimientos en el espacio público y en la acción política de los últimos decenios del siglo XX. Un conjunto de instituciones y organizaciones que, aunque de diversos perfiles, prestan una atención inédita a los malestares y los sufrimientos ajenos. No pretendemos desarrollar los complejos debates que suscitan estas cuestiones, sino sólo enfatizar como posiblemente contribuya a dar lugar a padecimientos como la depresión en el espacio público.
A partir de una interpretación del libro de Fassin (2016), consideramos que en las sociedades contemporáneas se despliega un doble movimiento. En primer lugar, una tendencia de las instituciones a promover –al menos discursivamente– una ayuda, terapia, apoyo, escucha al que reconoce padecer depresión u otras dolencias afectivas. Así, grupos de autoayuda, de ayuda mutua, equipos de psicólogos y psiquiatras, grupos de investigación, campañas de salud, empresas farmacéuticas tienen por objetivo más o menos declarado identificar, conocer, visibilizar y ayudar al que padece depresión. Este es el modo de justificar el accionar públicamente o de obtener recursos para financiarse. En segundo lugar, parece invocar una mayor facilidad a reconocerse con depresión, basada en la asistencia y la compasión al que sufre. Más personas utilizan esta categoría para dar cuenta de lo que le sucede, al circular la categoría y existir una audiencia dispuesta escuchar. De un lado, una disposición de las organizaciones a escuchar y asistir diversas clases de vulnerabilidades; de otro lado, una disposición de los sujetos a hablar, a compartir sus experiencias de sufrimiento personal.
Al inicio del capítulo señalamos que la OMS realizó en 2017 una campaña en el Día Mundial de la Salud bajo el nombre: “Hablemos de la depresión”. Con el imperativo hablemos se evidencia esta incitación a contar de los padecimientos individuales. La pretensión de visibilización de malestares puede generar como contrapartida el efecto de producción e identificación con determinados tipos de sufrimientos subjetivos como es el caso de la depresión. Esta dolencia afectiva constituye ese mal oculto que es necesario ponerlo en palabras y detectarlo a tiempo. Esta mayor incitación a hacer hablar y a escuchar a quienes se reconocen con esta aflicción forma parte del desarrollo del gobierno humanitario.
Así, una de las múltiples semánticas del sufrimiento que resuena en el escenario público contemporáneo es la depresión. Parece imperar una necesidad de contar la verdad acerca de los sentimientos recónditos en el espacio de la opinión pública, una “publicitación de lo privado” (Sibilia, 2012:28) que favorece Internet y las redes sociales. Esta exigencia o promoción de confesión de la tristeza basa su fundamento en la necesidad de intervenciones médicas, eficaz para la curación o mejoría. En relación con el dispositivo de sexualidad, Foucault refiere a “la medicalización de los efectos de la confesión” (Foucault, 2014: 67) para evidenciar que la antigua práctica religiosa es ahora cifrada en el marco de operaciones terapéuticas. En este sentido, los afectos de tristeza no son evaluados en términos morales, como la falta, debilidad de carácter y pecado, sino promovido a partir del régimen de saber experto como un fenómeno de orden mórbido o patológico. La actividad de contar las minucias de la historia individual es estimulada como practica terapéutica.
De esta doble contracara –de ser empresario de sí mismo y del gobierno humanitario– señalamos que la depresión puede ser pensada como un determinado campo de experiencia, característica de las formas de gobierno contemporánea. Es decir, está asociada al modo en que nos hemos constituido como sujetos de lo que decimos, pensamos y hacemos. Tener depresión puede ser entendido como un modo de subjetivación específica cuya relación con el padecimiento mental carece de vínculo necesario.
Además, para comprender como la depresión conforma un campo de experiencia es relevante destacar otra de las transformaciones en las subjetividades contemporáneas consistente en la expansión de una cultura terapéutica (Papalini, 2014; Furedi, 2004). El discurso terapéutico adquiere cada vez mayor fuerza y alcance a través de la instituciones de la modernidad (Illouz, 2010: 19). El “homo psicológicus”, descripto décadas atrás por Castel (1986), es sintomático de la ampliación de discursos sufrientes y la consolidación de prácticas terapéuticas para la construcción y resolución de los problemas biográficos.
Las personas manejan categorías que, provenientes del amplio mundo psi, son reapropiados en distintos contextos culturales. Sin esfuerzo improvisan y recurren a depresión, angustia, estrés, ansiedad, trauma, inconsciente, para justificar o explicar un amplio abanico de acciones. Un conjunto de términos psicológicos son utilizados por parte del público lego –aunque probablemente no se ajusten al significado original en el marco de una teoría– para pensar en sus biografías e identidades. En esta línea sostiene Gergen:
Términos como «neurosis», «estrés», «alcoholismo» y «depresión» ya no son «propiedad de los profesionales». Han sido «obsequiados» o devueltos por la profesión al público. Términos como «escisión de personalidad», «crisis de identidad», «síndrome premenstrual» y «crisis de la madurez» también disfrutan de un alto grado de popularidad. Y tales términos siguen su curso en el seno de la lengua corriente de la cultura, pasan a ser asequibles para la construcción de la realidad cotidiana. (Gergen, 1996: 202)
En la cultura contemporánea la depresión constituye una noción a disposición para el autorreconocimiento y la descripción de otras personas. Con la expansión del lenguaje psicológico a la cultura popular, muchas de las categorías que emplean se desprofesionalizan. Las formas de identificación no requieren el diagnóstico o la validación experta para reconocerse como tal. Internet es una gran usina de producción de discursos e intercambios de significaciones sobre la depresión. Las personas entrevistadas cuentan que realizan autodiagnósticos, ingresan a los foros de chat para depresivos y grupos de Facebook donde comparten un conjunto de discusiones en los que abordan una infinidad de temas. Además, buscan en Google sobre sus síntomas, como paso previo, muchas veces, a compartir con conocidos o consultar a profesionales. Leen y citan a autores de autoayuda, historias de superación de la depresión y de otras afecciones. Así, las personas son expertas en apropiarse de los discursos de depresión (Epstein et al., 2010).
La cultura terapéutica promueve una “narrativa terapéutica” (Illouz, 2010). Paradójicamente, busca curar o sanar y “debe generar una narrativa en la que el sufrimiento y la condición de víctima definan de hecho al yo” (Illouz, 2010: 222). El sufrimiento, la enfermedad, la deficiencia o la pérdida de control operan como nudo central de la trama. Este estilo de relato requiere un yo deficitario, insuficiente que busque transformarse, repararse, recuperase. La expansión del vocabulario psicológico incita a observar la experiencia individual a través del déficit (Gergen, 1996). La depresión opera como descriptor biográfico en un contexto que estimula a alcanzar la realización personal por mérito propio.
La expansión del lenguaje terapéutico promueve a observarnos –más que a partir de reglas morales– a través de normas de salud y enfermedad –que implícitamente define nuestras orientaciones normativas, lo que debemos o no hacer–. Dentro de este modo de vigilar las acciones, la depresión –palabra de contornos difusos– es ampliamente utilizada para autodiagnosticarnos. En tiempos de propagación de una cultura terapéutica, esta aflicción aparece como una de las figuras primordiales de las contracaras de ser un sujeto responsable y soberano de nuestras vidas.
La paradoja de esta proliferación de discursos reside en que crea y construye aquello que pretende detectar. En cierto sentido, produce lo que declara descubrir. Sostenemos que el crecimiento de la depresión en las últimas décadas es posible porque, entre otras cuestiones, emerge como un campo de experiencia. Las formas de gobiernos contemporáneas y de subjetivación propenden a reconocernos en el amplio rotulo de depresivos/as. En los últimos años hemos sido inducidos, conminados a reconocernos y a constituirnos como sujetos depresivos. Estas mutaciones históricas generales contribuyen a enmarcar el escenario terapéutico santafesino.
Oferentes y usuarios/as de servicios terapéuticos en el campo de la salud mental santafesina
En las primeras décadas de este siglo, el mercado santafesino de prácticas orientadas a la salud psíquica es diverso y comprende variados servicios terapéuticos. Existe una pluralidad de terapias encargadas de abordar los problemas personales de un amplio espectro de demandas y subjetividades. En este libro concebimos en un sentido amplio la noción de terapias y terapeutas para referir a cualquier servicio prestado del ámbito de la salud a los que asisten usuarios/as con fines de atenuar o resolver sufrimientos psíquicos. También empleamos el rotulo de profesional de forma general, para aludir a cualquier persona con expertise por formación, sin restringirlo a quienes poseen un título universitario.
En esta última parte del capítulo describimos el campo terapéutico de la salud mental santafesina. En el siguiente apartado nos abocamos a los oferentes de servicios terapéuticos y destacamos significados compartidos por parte de los profesionales entrevistados acerca de la depresión. Luego, en el último apartado, caracterizamos las particularidades de cada estilo terapéutico.
Culturas psi y representaciones de expertos acerca de la depresión.
En la ciudad de Santa Fe existe un amplio campo de actividades compuestas por un heterogéneo conjunto de prácticas, discursos y oferentes de servicios orientados a la gestión de los sufrimientos psíquicos. El foco de interés de esta descripción reside en el escenario especifico de las “culturas psi” (Plotkin, 2017) santafesina. Se trata de relevar la serie de dispositivos materiales y simbólicos de salud que dan sentido a los procesos de construcción y gestión de la subjetividad. En un primer momento, destacamos algunas características generales del sistema de salud y significados compartidos por los expertos entrevistados del campo de la salud mental. Luego nos detenemos en las premisas y características de las distintas terapias.
La provincia de Santa Fe se basa en el Sistema para la Atención Médica de la Comunidad (conocido también por su sigla SAMCo) que es un sistema creado y promovido por el Ministerio de Salud Pública y Bienestar Social de la provincia en el año 1967, a través de la ley N° 6312/67. La estrategia del sistema de salud está centrada en una red compuesta por efectores de tres niveles de complejidad (Hospitales, SAMCos y Centros de Salud) de gestión provincial y municipal. El primer nivel está conformado por centros de Salud y constituye el lugar de mayor proximidad al vecino. No poseen camas de internación y se encargan de garantizar la salud territorializada. El segundo nivel está compuesto por hospitales y SAMCos de baja y mediana complejidad. Por último, el tercer nivel lo integran hospitales de alta complejidad y representa el más completo nivel de la red (Gobierno de Santa Fe, 2020a). Estos establecimientos que prestan servicios a la comunidad están destinados a la ciudadanía en general, tanto a quienes poseen cobertura médica a través de obras sociales o medicina prepaga como a quienes no.
Los efectores de salud están organizados territorialmente en cinco nodos. Cada región posee una ciudad nodo que centraliza la información, articula y distribuye recursos y capacidades (Gobierno de Santa Fe, 2020a). La ciudad de Santa Fe representa el nodo de la región 3 y este constituye el segundo en cantidad de efectores de salud (216), después de la región 4, situada en la ciudad de Rosario que dispone de 305 efectores. El nodo ubicado en la Ciudad de Santa Fe comprende el sector centro de la provincia. Limita al oeste con la región 2, al sur con la región 4, al este con las provincias de Corrientes y Entre Ríos, y al norte con la Región 1. Los Departamentos que la componen son: La Capital, Las Colonias, San Justo, Garay, sur de San Javier, San Jerónimo (Gobierno de Santa Fe, 2020b).
Los modelos asistenciales en Salud Mental promueven que la Red de servicios se organice con base a la Atención Primaria de la Salud. Uno de los objetivos básicos del Ministerio de Salud es velar por el cumplimiento de la Ley Provincial 10772 y la Ley Nacional 26657 (Gobierno de Santa Fe, 2020c). La ciudad de Santa Fe cuenta con cuatro instituciones privadas de internación y el Hospital General Polivalente Mira y López (que a partir del año 2015 comienza una transición de Hospital Psiquiátrico a Hospital General). De acuerdo con el Censo Provincial de Personas Internadas por motivo de Salud Mental Santa Fe, relevamiento realizado por la Dirección Provincial de Salud Mental del Ministerio de Salud de la Provincia de Santa Fe en conjunto con la Dirección Nacional de Salud Mental y Adicciones de la Nación, en marzo de 2019, se registran 147 personas internadas. De estas 103 se encuentran en instituciones privadas y 44 en el hospital público (Raviolo, 2019). Según los datos a nivel nacional, llevado a cabo por la Dirección Nacional de Salud Mental y Adicciones (2019), en Argentina registraron 12.035 personas internadas en hospitales psiquiátricos y clínicas de internación de gestión privada. Diversas personas entrevistadas transitaron por clínicas de internación y hospitales monovalentes.
Como ya expresamos, en este libro este universo terapéutico está acotado a prácticas desarrolladas por terapeutas que ofrecen servicios en el ámbito privado y a una institución que ofrece un abordaje interdisciplinario del sufrimiento psíquico. En estas instituciones trabajan profesionales de la salud formados en diferentes orientaciones terapéuticas. Las terapias y las instituciones en las que se apoyan las personas constituyen una serie de dispositivos simbólicos, prácticas y discursos que dan sentido a los procesos de construcción y gestión de las subjetividades (Plotkin, 2017) y, por tanto, sostenemos que los estilos terapéuticos que practican proporcionan insumos narrativos para que los/as usuarios/as elaboren relatos sobre sus problemas biográficos y sus modos de resolución. Por estas razones, presentamos los supuestos compartidos en los que descansan los distintos estilos terapéuticos en los que participan las personas entrevistadas.
Todos los estilos terapéuticos están embarcados en propósitos relativamente comunes: buscan objetivar lo subjetivo. Intentan comprender qué les sucede a las personas que consultan para desarrollar una estrategia terapéutica. Requieren una hermenéutica práctica, esto es, criterios para escuchar y resignificar las voces y, de esta manera, contribuir a mejorar la salud del consultante. En este escenario, es posible reconocer un amplio conjunto de discursos y técnicas que tienen por objeto modificar lo que piensan y sienten quienes solicitan sus servicios.
Para iniciar una estrategia terapéutica los especialistas utilizan, explícita o implícitamente, criterios interpretativos. Cada estilo terapéutico dispone de su propia grilla interpretativa, puesto que despliega un conjunto de ideas articuladas en torno a nociones del sujeto, el padecimiento y sus orígenes. Contienen suposiciones acerca de las formas de controlar, curar o sanar las depresiones. Desde las perspectivas de los profesionales indagamos en las características de los estilos terapéuticos. Abordamos lo que los especialistas dicen que hacen en el escenario donde efectuamos el estudio. De este modo, describimos las maneras en que los terapeutas explican sus prácticas e intervenciones.
Cada una de estas modalidades terapéuticas tiene su propio contexto de origen, autores fundacionales, publicaciones, redes institucionales y premisas básicas en la que sustentan sus trabajos. Como la mayor parte de los saberes expertos, estas orientaciones terapéuticas son concebidas por sus adeptos como una teoría y una práctica clínica de alcances universales, independiente de los efectos que pueden producir las especificidades de cada ámbito. A pesar de que sus pretensiones cognoscitivas sean ecuménicas, son prácticas sociales enraizadas en tradiciones culturales y redes de significación (Franklin, 1995; Visacovsky, 2009) situadas en contextos específicos. De este modo, evitamos caer en esencialismos terapéuticos, como si estas fueran prácticas transculturales que se replican de forma invariable en los múltiples escenarios en los que encuentran. Suponemos que las actividades y discursos de las terapias psi surgidas hace varias décadas en otros contextos institucionales no son equivalentes al modo en que se desarrollan en este particular escenario, puesto que son otras las particularidades del campo terapéutico y de las condiciones sociales de recepción y apropiación de los discursos psi. De esta consideración se deriva la relevancia de rastrear los modos de trabajo según las orientaciones de estos enfoques terapéuticos por parte de quienes trabajan actualmente en el escenario santafesino.
A pesar de las disimiles perspectivas y basamentos conceptuales en los que se apoyan los terapeutas del campo de la salud mental en Santa Fe, es posible trazar características comunes en el modo de entender las depresiones. Las personas entrevistadas en carácter de profesionales cuando describen las causas individuales de la depresión acuerdan en lo que denominamos multideterminación. Con este término referimos a la pluricausalidad que puede contribuir a desencadenar o provocar depresión en individuos particulares. Esta característica aparece con insistencia en los discursos. Como dice un entrevistado: “Nadie habla hoy en día de una sola causa como determinante” (Jorge, psiquiatra). Múltiples factores intervienen y dependen de condiciones subjetivas y externas. Las combinaciones de lo constitucional y la historia de vida particulares permiten identificar los móviles acerca de por qué algunas personas llegan a esos estados y otras no.
Los profesionales entrevistados oscilan entre concebir la depresión como un padecimiento de la identidad y una enfermedad orgánica. De este modo, sostienen la presencia de depresiones más biológicas, orgánicas, químicas y otras relacionadas a respuestas subjetivas frente acontecimientos o condiciones adversas. En otras palabras, nadie rechaza a secas ni el factor orgánico, ni el factor social de producción de la depresión. Ahora bien, algunos concentran su trabajo terapéutico en la dimensión orgánica –como los psiquiatras–, otros en el plano psicológico –como psicoanalistas y psicólogos de vertientes cognitivos conductuales y sistémicas–, mientras que los terapeutas holísticas proceden a una integración mente-cuerpo.
Además, en asociación con esta caracterización, reagrupan las depresiones según intensidades: más crónicas e intensas, moderadas y más leves. Pueden tener orígenes más sociales y vinculares o del otro extremo orgánico y fisiológico. Para expresarlo con las nociones de la literatura psiquiátrica, a la cual recurren frecuentemente, estas son: endógenas y exógenas. Las clasificaciones de las depresiones por grado de intensidad-gravedad y por origen-etiología suelen interconectarse. De este modo, las depresiones endógenas las asocian a las más graves, y están vinculadas a los términos de depresión mayor y melancolía. Las menos intensas (leves o moderadas) las conectan a eventos o condiciones exógenas, relacionadas a acontecimientos perturbadores de la identidad y utilizan las denominaciones de episodios depresivos y angustias. En estas últimas, diversos profesionales relativizan su ligazón a la enfermedad y sostienen que constituyen una crisis biográfica, más que una patología.
Por último, la singularidad de la depresión constituye otro de los puntos en común que resaltan los terapeutas de las diferentes orientaciones. Con este término aludimos a la concepción de que esta aflicción se encarna en los sujetos de un modo siempre particular. De este modo, cada caso es particular, único e irrepetible debido a características subjetivas y contextuales. La enfermedad u el padecimiento, que a veces parecen remitir a una entidad u agentes que existen en el mundo social, se encarnan y adoptan facetas especificas según las personas que la experimentan. Las formas de manifestación de los síntomas, el tipo de evolución, la respuesta farmacológica y la eficacia de la terapia depende de cada caso. En palabras de los profesionales entrevistados:
Si tengo cien depresivos, son cien evoluciones diferentes. En todo actúa muchísimo la singularidad y la subjetividad. Entonces, no se puede uno situar desde un tiempo determinado. Porque cada uno tiene su tiempo. Lo que te puede llevar a vos para elaborar una determinada situación, puede ser muy distinto a mí. Y tal vez ante una problemática similar o igual, respondemos totalmente distinto y en tiempo totalmente diferentes. (Daniel, psiquiatra)
En psiquiatría, en salud mental, cada caso tiene sus particularidades por eso uno no puede generalizar nunca. (Enrique, psiquiatra)
Ya empieza a laburar con la particularidad de la situación. Yo puedo hacer algunas generalidades. La depresión la entiendo de dos maneras, como una respuesta humana y como una respuesta más… me sale decirte patológica, que de alguna manera lo es, una respuesta más enfermiza. Entonces dentro de esta división general está sin duda la singularidad de cada situación. Y la singularidad de cada situación está llena de matices, biológicos, psicológicos, comportamentales, sistémicos, sociales, culturales. (Ezequiel, psicólogo)
A pesar de las clasificaciones polares (más orgánica, más social), las depresiones desde las perspectivas de los terapeutas parecen ser únicas e irrepetibles. Justamente porque se encarnan o desarrollan en individuos singulares que viven en condiciones peculiares, las características que asume son particulares. Estos modos de concebir la depresión y la identidad están asociados a las concepciones contemporáneas de subjetividad centradas en la autenticidad y singularidad de las personas.
La singularidad de la depresión, y de otros padecimientos, se sostiene en la cláusula discursiva: “cada caso es particular”, “depende de cada persona”. Desde la perspectiva de los entrevistados, cada individuo es único e irrepetible, pero también son específicas las condiciones o el escenario donde actúa. La singularidad de lo subjetivo y lo contextual provoca que las depresiones también sean únicas. La particularidad de cada caso incita a que quienes reconocen sufrir depresión no se identifiquen entre sí, ni contribuye a una asociación entre iguales (Goffman, 2015). Se distinguen como experiencias diferentes respecto de otros/as que atraviesan una situación análoga, lo cual dificulta lazos de solidaridad.
En síntesis, en términos generales los terapeutas entrevistados concuerdan en destacar la multideterminación factores que provocan depresión. Sostienen que pueden ser más orgánicas o sociales, endógenas o reactivas, exógenas y asociadas a estas dimensiones distinguen entre graves, moderadas y leves. En esta diversidad de aspectos que tiene la depresión se agregan los modos específicos en que se encarna en cada subjetividad situada. En definitiva, dentro de un campo caracterizado por la pluralidad de dispositivos para el abordaje de problemas de salud mental, los especialistas entrevistados concuerdan en destacar la diversidad de formas que puede asumir aquello que se reúne con el referente amplio y ambiguo de depresión.
Estilos terapéuticos en la ciudad
Las formas de contar acerca de las experiencias de depresión están relacionadas a las prácticas terapéuticas que llevan a cabo. Estas les proveen de un vocabulario específico y modos de simbolizar el sufrimiento a partir de categorías y metáforas que circulan en determinados enclaves culturales. De esta manera, cuando las personas hablan de neurotransmisores, gen de la depresión, represión, debilidad en los vínculos primarios, sombra, entre otras palabras, recuperan nociones que no fueron creadas por ellas, sino que fueron aprendidas y adquieren sentido en determinados espacios de interacción. Estas categorías les sirven para hacer inteligibles sus biografías y desarrollar un curso de acción de cara al futuro. Las terapias proveen de diferentes recursos e insumos cognoscitivos para narrarse.
En el trabajo de investigación, partimos del supuesto de que las maneras vigentes de reconocerse afectado por la depresión y los significados que les otorgan a la misma están vinculados a los saberes y prácticas que desarrollan los profesionales y las instituciones de salud mental. Por esta razón, como adelantamos, a continuación rastreamos los modos de trabajo según las orientaciones terapéuticas que practican o son usuarias las personas entrevistadas, a saber: (I) psicoanálisis, (II) terapias holísticas, (III) espacio rehabilitación psicosocial, (IV) psicología (cognitivo conductual y terapia sistémica) y (V) psiquiatría.
(I) El psicoanálisis es una disciplina fundada por Sigmund Freud en la que, de acuerdo con su creador, es posible distinguir tres niveles: un método de investigación, un método psicoterapéutico y un conjunto de teorías psicológicas y psicopatológicas (Laplanche y Pontalis, 2004). El psicoanálisis como práctica terapéutica y técnica de investigación fue fundada por el neurólogo austríaco, alrededor de 1896. En tanto método y técnica de tratamiento psicoterapéutico se basa en la exploración del inconsciente a través de la asociación libre. Esta psicoterapia se asienta en técnicas de descubrimiento o develación que procuran que el paciente logre una comprensión profunda de las circunstancias que escapan a la conciencia y que originan sus afecciones o malestares psíquicos.
El psicoanálisis se ha mostrado como un sistema conceptual flexible para ser traducido y rediseñado en múltiples versiones, a través de las apropiaciones que no sólo se realizan en los mundos expertos, sino también en los legos (Visacovsky, 2009). Dentro del movimiento psicoanalítico existe una innumerable cantidad de orientaciones que se legitiman en su inclusión en una genealogía que remite a Freud y su sistema. Hay tantos psicoanálisis como sistemas de recepción y lectura (Plotkin, 2017). En Argentina la terapia psicoanalítica constituye una oferta terapéutica extendida y es practicada por amplios sectores medios urbanos de ciudades de América latina (Plotkin y Ruperthuz, 2017). Esta disciplina y práctica terapéutica es el principal modelo para la formación profesional de quienes aspiran al titulo de psicólogo en las carreras universitarias de psicología (Visacovsky, 2009). Así, las carreras de psicología de la Universidad Autónoma de Entre Ríos (UADER) y la Universidad Nacional de Rosario (UNR), son dos instituciones que forman un elevado número de profesionales que trabajan en el sistema público y privado de la ciudad y disponen de una orientación psicoanalítica. Los psicoanalistas entrevistados en el marco de esta investigación realizaron sus estudios universitarios en las mencionadas universidades públicas.
En la ciudad de Santa Fe, el psicoanálisis tiene una marcada presencia que se materializa en sus instituciones. Entre estas cabe destacar la Escuela de Orientación Lacaniana (EOL), creada en 1998, a partir de la Biblioteca Freudiana de Santa Fe, institución que difundió y transmitió el Psicoanálisis en la ciudad desde 1991 (Escuela de Orientación Lacaniana, s.f.). De forma regular llevan a cabo un variado conjunto de actividades dentro de las que se destacan jornadas, talleres y eventos de formación y transmisión del psicoanálisis de orientación lacaniana. Además, dispone de una biblioteca con publicaciones de los miembros de la escuela. También la denominada: Litoral, Agrupación Psicoanalítica de Santa Fe, tiene una significativa actividad en el campo psi de la ciudad. Esta Institución tiene como objetivo la transmisión del psicoanálisis, la reflexión sobre la práctica clínica y la formación de los analistas. Dispone de espacio de conversaciones clínicas, lectura, enseñanzas, talleres de clínica psicoanalítica, espacio de cine, entre otras.
De acuerdo con las personas entrevistadas que trabajan a partir de una orientación psicoanalítica, indagan en el discurso del paciente centrado sobre su biografía. Más allá de las diferencias internas, sostienen que el sujeto no es transparente a sí mismo. Los analistas buscan co-construir la trama, ayudar a reelaborar la historia de su vida. Generalmente el trabajo terapéutico consiste en terapias prolongadas, donde se indaga en las causas profundas, vinculadas a los primeros años de vida. El trabajo del analista está basado en la palabra, como dicen los entrevistados: “lo que trae el paciente”, “trabajar con la palabra”. A partir del discurso de las personas buscan que logren darle sentido a aquello que, en principio, para el paciente carece del mismo. Aportan al armado de una historia que tenga a quienes relatan como protagonista de su vida y no como testigo pasivo. Esto consiste en hacerse cargo de su historia, asumir responsabilidad y agencia en el momento del presente: “Hacer consciente lo inconsciente para que lo inconsciente no termine haciendo de él un títere” (Francisco, psicoanalista).
En este estilo terapéutico es posible diferenciar dos modalidades generales, a saber: objetivista y pragmatista. La primera pretende que la persona adquiera una versión más exacta de su vida, mientras que la segunda que alcance una versión de su biografía más soportable. En este último estilo está en juego la construcción de un relato verosímil, una verdad narrativa. A pesar de estas diferencias, el estilo de terapia que ofrecen los analistas consultados, que trabajan en el ámbito privado y público, es individual. Está basado en el intercambio cara a cara en sesiones personales. No suelen trabajar a partir del uso de diagnósticos.
Los psicoanalistas suelen manifestarse distantes de la categoría de depresión. En diversas oportunidades critican el concepto de depresión o trastorno depresivo y sugieren que desde sus marcos conceptuales es apropiado hablar de melancolía (Cfr. De Biasi, 2013). No es una cuestión meramente clasificatoria, lo que consideran que padece una persona conduce a diferentes cursos de acción. En muchos casos, no se trata de un asunto médico, sino de una angustia provocada por condiciones identificables. Responder con angustia frente a la pérdida de un objeto amado no es patológico, sino que la gravedad reside cuando el sujeto “se pierde con la pérdida, queda enganchado a ese objeto” (Javier, psicoanalista). Sigmund Freud en “Duelo y melancolía”, publicado originalmente en 1917, afirma que: “La sombra del objeto cayó sobre el yo” (1992:246), en la melancolía la pérdida del objeto se desplaza a una pérdida del yo.
El título del libro Depresión: ¿enfermedad o crisis?, del psicoanalista Winograd (2007), es ilustrativo del problema conceptual que evidenciamos en las voces de los profesionales sobre esta categoría: ¿es una enfermedad o es una respuesta a situaciones críticas de las biografías? El autor desde una perspectiva psicoanalítica habla de “problemáticas depresivas” (Winograd, 2007: 16) y señala que con este término suelen englobarse fenómenos circunstanciales y un predominio más repetitivo y global del carácter. La depresión aparece como un significante a disposición al que pueden colocarse diversos significados y como un atributo identitario que obstaculiza el pensamiento sobre uno mismo. Las personas entrevistadas que trabajan desde una orientación psicoanalítica se manifiestan, de forma frecuente, críticas respecto a la categoría de depresión, puesto que incluso, en ocasiones, dificulta el trabajo terapéutico.
La distinción entre melancolía y depresión es central. Para algunos psicoanalistas aquellos que utilizan el concepto de depresión a menudo convierten la angustia, tristeza profunda, duelo o afectos displacenteros en depresión que requiere ayuda farmacológica. Transforman la tristeza normal en trastorno depresivo al descontextualizar los síntomas (Horwitz y Wakefield, 2007). Lo que aparece en tensión es la línea demarcatoria entre lo normal y lo patológico, puesto que el abarcativo concepto de depresión incluye dentro de lo patológico respuestas adaptativas frente a circunstancias adversas.
Durante las décadas del sesenta y del setenta, el psicoanálisis tuvo una enorme difusión como práctica terapéutica y como objeto cultural en Argentina. En la actualidad como práctica terapéutica está en declinación frente a otros competidores, pero se mantiene su presencia como artefacto cultural que se manifiesta en el lenguaje popular (Plotkin y Ruperthuz, 2017). Al perder el psicoanálisis centralidad como paradigma explicativo de las dolencias psíquicas, adquieren mayor visibilidad las ofertas terapéuticas holísticas y pierden el estatuto de alternativas respecto de prácticas hegemónicas. Como afirma Castel (1986) la era del psicoanálisis es desplazada por un “post-psicoanálisis”, en el sentido de fin de su hegemonía en el campo de la salud mental. En el escenario contemporáneo de pluralismo terapéutico se revalorizan las culturas milenarias y los saberes médicos ancestrales (Freidin, 2014).
(II) Desde los años setenta se expande significativamente el movimiento holístico. Esta denominación abarca a una variedad de medicinas alternativas y complementarias que tienen una historia por fuera de la medicina occidental moderna (Freidin y Borda, 2015). En oposición al saber biomédico basado en especialización y en la racionalización, estas prácticas terapéuticas promueven una comprensión más integral del proceso de salud, enfermedad, atención y cuidado (Freidin, 2014). En su diversidad, comparten la premisa de que la mente y el cuerpo constituyen una totalidad integrada. Dentro de la denominación terapias holísticas se agrupan un conjunto de prácticas que comparten el enfoque de la salud que considera al ser humano como un todo integrado. Estas terapias tienden a emplear explicaciones vitalistas y espirituales y a utilizar recursos energéticos para influenciar desequilibrios emocionales y orgánicos. Promueven prácticas de autoconocimiento, autotransformación y aspiran a que el individuo se encuentre consigo mismo. Además, resaltan la autonomía del paciente y su protagonismo en la sanación. De este modo, el terapeuta suele ocupar un rol reducido en el proceso de sanación (Borda, 2015).
En la ciudad de Santa Fe, existe una gran cantidad de institutos y espacios que promueven estos dispositivos de subjetivación para alcanzar el ideal de plenitud o encontrarse consigo mismo. De manera significativa se incrementa la oferta de cursos, talleres, ferias, retiros, encuentros y objetos que apuntan a mejorar la calidad de vida de las personas en la ciudad (Sánchez, 2018). Las prácticas, creencias y mercancías de este mercado exhiben una notable heterogeneidad: la apertura de registros akáshicos y el descubrimiento de vidas pasadas, el reiki y la alineación de los chakras, la meditación, el yoga, atención plena o mindfulness para reducir el estrés y experimentar la integridad del ser humano en su faceta física, mental y emocional, las constelaciones familiares, la sanación de los traumas de la niñez con los vínculos hogareños, los chamanes que ofician celebraciones de toma de plantas de poder para depurar el organismo de sufrimientos vividos, la medicina tradicional-alternativa de las terapias florales o la decodificación biológica, la venta de palosanto y piedras para armonizar el ambiente y combatir las malas energías, etc. (Sánchez, 2018).
En el 2019 se realizó 5º Expo Holística “Santa Fe Vive Bien” con el eje “mejorar la calidad de vida”. En estos encuentros se realizan en tres días talleres, charlas y stands que ofrecen mercancías y servicios vinculados al mercado de la estima de sí y el autocuidado. En la misma dirección, otra actividad organizada es el campamento de fin de semana denominado “Segundo Encuentro de Arte y Sanación”, en noviembre de 2018 organizado por personas entrevistadas que están involucradas en temas vinculados al autoconocimiento, la política, las artes y la sanación. En las redes sociales, el grupo Santa Fe Holístico, cuenta con más de seis mil miembros y de forma regular comparten informaciones sobre cursos, charlas, talleres, seminarios, encuentros, etcétera relacionados al universo de estos estilos terapéuticos. La descripción del espacio dice: “facilitando así, el camino del autoconocimiento y mejorar la conexión con nuestro ser y nuestro yo superior”.
Los terapeutas de orientación holística, a diferencia del psicoanálisis, no trabajan exclusivamente con el discurso que elaboran los sujetos. El relato del paciente suele considerarse un elemento más, este consiste en un medio de comunicación y de descripción de la realidad. Las personas entrevistadas que aplican terapias holísticas para atender a sus clientes suelen combinar en su ejercicio diversas prácticas. De esta manera, además de realizar meditaciones guiadas, brindan cursos de masajes, flores medicinales, etc.
Más allá de la pluralidad de técnicas, este abordaje consiste en considerar “al ser humano como un todo. Como un organismo complejo en donde cuerpo y mente conforman una unidad indivisible” (Mariela, terapeuta holista). Propenden a una comprensión integral del proceso de salud/enfermedad y, a menudo, integran la dimensión espiritual al cuidado de la salud. Revalorizan las culturas milenarias y los saberes médicos ancestrales. Aunque provenientes de paradigmas diferentes, de manera semejante a la teoría psiquiátrica del desbalance químico, la depresión es descripta en muchas ocasiones como desequilibrio energético. Mediante diferentes técnicas buscan armonizar energéticamente y lograr un equilibrio general. La duración de las terapias suelen ser breves y, a menudo, concentran la atención en el presente, en el aquí y ahora. Generalmente, no realizan diagnósticos. Las prácticas consisten en sesiones individuales y grupales.
A pesar de la diversidad en sus prácticas y técnicas, las personas entrevistadas en carácter de terapeutas concuerdan en destacar el rol activo de quienes consultan, la transformación del yo a través del trabajo individual, el bienestar como responsabilidad del sujeto, la visión holística del ser humano y la conexión con otros planos no tangibles o fuerzas superiores.
(III) El denominado Espacio de rehabilitación psicosocial es una institución que realiza un trabajo interdisciplinario en la ciudad de Santa Fe. De acuerdo con su sitio web, esta asociación surge en el año 2000 con el objetivo de promover la participación ocupacional de personas que presentan dificultades en su desempeño cotidiano producto del impacto de eventos de la vida y/o diagnósticos médicos tales como: depresión, esquizofrenia, entre otros. De este modo, persigue como metas el acompañamiento progresivo y pautado a los fines de lograr la integración de sus participantes en los diversos ámbitos y la intervención activa y autónoma en sus proyectos de vida. En este trabajo terapéutico el espacio propicia la capacitación laboral de usuarios/as en la comunidad.
En esta institución trabajan terapistas ocupacionales, trabajadoras sociales, psicólogos/as, talleristas y psiquiatras. El discurso del paciente suele considerarse como descripción válida de sus realidades. De este modo, el relato de los/as usuarios/as tiende a permanecer relativamente inalterado, puesto que no importa tanto su dimensión discursiva sino que constituye un medio necesario para la descripción de sus circunstancias vitales. Ante las dificultades y problemas que atraviesan las personas, el equipo propone y elabora determinados cursos de acción. Intenta localizar formas de acción que se basan en colaborar en sus procesos de reaprendizajes de las habilidades, asistencia en la búsqueda de diversas fuentes de ingresos –generan actividades rentadas a sus participantes– y proveen de acompañamiento específico a cada integrante. La institución incentiva prácticas que favorecen la integración de los/as usuarios/as. Promueve, además de una terapia individual, actividades grupales entre pares.
Entre las categorías que resaltan en las publicaciones de sus sitios y que reflejan los fines que promueve la institución se destacan: “comunidad”, “oportunidad”, “intercambio mutuo”, “hogar”, “familia”. Quienes participan suelen generar vínculos que trascienden el marco institucional. Muchos/as usuarios/as de los servicios que brinda la institución provienen de clínicas de internación y hospitales. La población es diversa en cuanto a los tipos de padecimientos y las edades. Sin embargo, la franja etaria de mayor presencia suele concentrarse en personas adultas que oscilan entre los cuarenta y sesenta años.
En la institución realizan actividades para colaborar con otras entidades o grupos en contextos de vulnerabilidad y promueven la integración social a través de prácticas artísticas. Además, para lograr los fines institucionales realizan diversos talleres, a saber: arte (pintura y dibujo), computación, inglés, fotografía y radio. Desarrollan un vínculo de horizontalidad entre terapeutas y usuarios/as. El lugar de la institución, y donde se llevan a cabo las principales actividades, está ubicado en una zona céntrica de la ciudad. Es una casa amplia que dispone de múltiples habitaciones en los que se llevan a cabo, a veces de forma simultánea, los talleres.
(IV) Las psicoterapias cognitivo conductuales y terapia sistémica comparten las características de surgir a mediados de siglo XX y constituir terapias breves que, dependiendo de las características de los pacientes, oscilan aproximadamente entre las cinco y veinte semanas. Además, están centradas en la resolución de problemas en el presente. En la ciudad de Santa Fe, los y las psicólogos/as que trabajan en estas orientaciones realizan sus estudios universitarios, mayormente, en la Universidad Católica de Santa Fe. Entre sus diferencias cabe destacar que las cognitivo conductuales se centran en el pensamiento del paciente, mientras que la sistémica en las relaciones y su red de apoyo social (Hornstein, 2011).
Los pioneros en usar las bases de la ciencia cognitiva de forma sistemática para abordar padecimientos psicológicos fueron los psicólogos Albert Ellis y Aaron Beck. Este último desarrolla una obra significativa en el abordaje de la depresión llamada Teoría cognitiva de la depresión (1979). En el prólogo del libro comenta que busca corroborar las teorías psicoanalíticas, no obstante: “me hice consciente, no sin cierto dolor, de que la promesa del psicoanálisis que yo había vivido a comienzos de la década de los 50, ya no se podía mantener a mediados y finales de la misma” (Beck, 2010:8). Fruto de observaciones clínicas, estudios experimentales y correlacionales, incluidos el desarrollo y comprobación de nuevos instrumentos “validaron la idea de que el paciente depresivo distorsiona sistemáticamente sus experiencias en una dirección negativa” (Beck, 2010:9).
Los inicios de las psicoterapias cognitivo-conductuales en Argentina se remontan a principios de la década del ochenta con la creación de institutos privados, grupos de discusión, congresos y jornadas. No obstante, en la década del noventa y principios de este siglo se observa una mayor institucionalización y difusión de estas terapéuticas (Del Monaco, 2019).
En Santa Fe la Asociación de Terapia Cognitiva y Conductual del Litoral es creada en 2004. Algunos de los objetivos que persigue esta institución son: difundir la utilidad de la Terapia Cognitiva y Conductual entre los profesionales y el público en general; ofrecer orientación al público respecto a quiénes son los y las psicoterapeutas cognitivos cuya formación cuenta con el respaldo de esta institución; capacitar en este tipo de tratamiento psicológico, mediante seminarios y supervisiones, a psicólogos, psiquiatras y estudiantes avanzados de dichas carreras; presentar trabajos teóricos e investigaciones científico-empíricas sobre terapia cognitiva y conductual, psicopatología y evaluación en reuniones y publicaciones científicas del país y del extranjero (Asociación de Terapia Cognitiva y Conductual del Litoral, s.f.). También, en la Universidad Católica de Santa Fe se realizan especializaciones en psicoterapias cognitivas. Además, en la ciudad esta SELF, Centro de psicoterapia Cognitivo – Conductual, que nuclea profesionales que trabajan desde dicha orientación terapéutica.
Por otra parte, la terapia sistémica es influenciada por el enfoque psicoterapéutico de la terapia familiar, pero no considera a la familia como el foco de atención terapéutica. Los inicios de esta corriente se deben al antropólogo Gregory Bateson y su equipo del Hospital de Palo Alto y a la influencia de la teoría de sistema de Von Bertalanffy. La terapia sistémica en Argentina comienza a desarrollarse en 1960 pero no ocupa un lugar destacado dentro de las ofertas psicoterapéuticas de aquel entonces (Macchioli, 2012). La Escuela sistémica Argentina (E.S.A) surge en Buenos Aires en 1996 y brinda asistencia y formación en psicoterapia sistémica (Escuela Sistémica Argentina, s.f.). Desde 2009 opera en la ciudad la filial de Santa Fe. Esta realiza actividades de formación y capacitación en el área de la Salud Mental, destacándose la Diplomatura en Terapia Sistémica, entre otros cursos y congresos de actualización. En 2016 se realizó el Congreso De la Epistemología a la Clínica Sistémica, organizado conjuntamente entre Facultad de Psicología de la Universidad Católica de Santa Fe y la Escuela Sistémica Argentina (UCA, s.f.).
Los psicólogos entrevistados que trabajan desde las vertiente cognitivo conductuales y sistémica se centran en la resolución de problemas psíquicos, comportamentales y comunicacionales en el presente. Ambas psicoterapias suelen tener una duración breve y las que utilizan las personas entrevistadas consisten en sesiones individuales que en algunas ocasiones implica la asistencia de integrantes de la familia. Ambas brindan un conjunto de recursos y herramientas para aplicar después de finalizada la terapia.
Específicamente, la primera que desarrollamos, la terapia cognitivo conductual, aborda a través del uso del lenguaje los pensamientos de sus pacientes para modificar sus hábitos y estados de ánimos. Busca alterar el modo recurrente de interpretar los fenómenos, el esquema cognitivo que emplean para pensarse a sí mismas y ordenar los sucesos del mundo. Según esta psicoterapia las personas deprimidas sostienen conceptos negativamente sesgados de sí mismo y del entorno. Trabajan sobre las distorsiones cognitivas que refuerzan el pensamiento negativo y operan como profecías autocumplidas de fracaso. Entre terapeutas y pacientes diseñan un conjunto de tareas o actividades para modificar los pensamientos distorsionados en el modo de conocer el mundo. También apuntan a la creación de habilidades que prevean y, por tanto, disminuyan el riesgo de recaídas (Hornstein, 2011).
Por su parte, en el enfoque sistémico las conductas de los individuos (incluidas las problemáticas o disfuncionales), adquieren un significado o cumplen una función en su sistema relacional significativo. Desde esta perspectiva los sistemas relacionales mantienen un equilibrio u homeostasis, al establecerse determinados roles y patrones recurrentes de interacción entre sus miembros. En determinados momentos del ciclo vital o debido a cambios no previsibles en el entorno o en alguno de los individuos, esta homeostasis se rompe, y el sistema tiene que encontrar un nuevo equilibrio, a partir de novedosas formas de relación entre quienes forman parte del mismo (Moreno Fernández, 2011). La terapia sistémica se orienta al cambio de los procesos de comunicación e interacción bajo el supuesto de comprender a la persona en su entorno. Otorga relevancia al contexto del sistema del que forma parte el paciente y en los patrones de comunicación alterados o deficientes. Los terapeutas buscan conferir centralidad al consultante, al convertirlo en el protagonista del cambio. El objetivo es empoderarlo y que se sienta capaz de gobernar su vida. Por esto, pretende modificar las formas de relacionarse de modo que logre disminuir el malestar y remover el síntoma.
(V) La psiquiatría es la especialidad médica dedicada al estudio de los trastornos mentales de origen genético o neurológico con el objetivo de prevenir, evaluar, diagnosticar, tratar y rehabilitar a las personas. Busca asegurar la autonomía y la adaptación del individuo a las condiciones de su existencia. Surge como rama científica del cuerpo médico en el siglo XIX, en una época tardía con respecto a otras especialidades. A lo largo de este capítulo desarrollamos algunas transformaciones de los saberes expertos en este ámbito. La psiquiatría se transformó en un saber que es al mismo tiempo intra y extra-asilar (Caponi, 2015). En la actualidad el abordaje terapéutico se basa principalmente en la estabilización del paciente mediante tratamiento farmacológico.
La psiquiatría suele adoptar un modelo médico para afrontar los trastornos mentales, pero considera tanto los factores biológicos como psicológicos, socio/culturales y antropológicos. En la ciudad de Santa Fe, existe un elevado número de psiquiatras que desarrollan sus actividades en instituciones públicas y privadas. Estos profesionales trabajan en centros de salud, hospitales públicos y dentro del ámbito privado se desempeñan en consultorios y clínicas. El Hospital psiquiátrico Dr. Emilio Mira y López, fundado en 1943, en sus inicios fue concebido para la atención a personas con patologías psiquiátricas (Spadaro, 2008) y su fuerza de trabajo se compuso históricamente de un elevado número de psiquiatras. Las residencias y concurrencias para formarse en la especialidad se realizan en el mencionado hospital y en las Clínicas La merced y Crecer. Además, entre las redes institucionales cabe destacar la Asociación de Psiquiatras y el Colegio de Médicos de Santa Fe. Unas vías privilegiadas de transmisión y reproducción del conocimiento en el ámbito local constituyen la realización de jornadas académicas que se llevan a cabo en la ciudad.
Las personas entrevistadas en carácter de psiquiatras recuperan el discurso de los pacientes, estos reportan el conjunto de síntomas subjetivos necesarios para alcanzar el signo, que remite a la dimensión objetiva en el marco de su abordaje. Los diagnósticos o las denominaciones acerca de qué les sucede son elaborados, principalmente, en base al relato del consultante. En algunas ocasiones, además del discurso del cliente, realizan estudios que permiten observar el nivel de la serotonina, evaluar otros neurotransmisores y descartar distintos tipos de patologías asociadas. El tratamiento consiste en psicofármacos para lograr “estabilidad en la parte neuroquímica” (Emilio, psiquiatra). En otras palabras, a partir del uso de psicofármacos intervienen a nivel biológico. El tratamiento farmacológico con antidepresivos constituye la forma primordial de contribuir a la mejoría quienes sufren depresión. El tipo de intervención es individual. Los profesionales entrevistados, al menos discursivamente, alientan un tratamiento integral y, de esta forma, incentivan a que las personas realicen otras prácticas que acompañen el apoyo farmacológico:
Hoy por hoy nadie puede negar la integralidad de los tratamientos. El que se pare de un lugar puramente biológico yo creo que sabe internamente de que hay ciertas cuestiones que le van a estar fallando. O sea, no podés desconocer la existencia de las otras alternativas y el beneficio de las otras alternativas. (Daniel, psiquiatra)
Los y las psiquiatras entrevistados/as comparten el hecho de que los psicofármacos contribuyen a la mejoría pero no curan el trastorno. De acuerdo con las clasificaciones provenientes de la psiquiatría, las personas entrevistadas se pueden subdividir según origen e intensidad de los síntomas. Pueden ser depresiones leves, moderas o graves. Las endógenas suelen revestir mayor gravedad y las exógenas menor intensidad.
Con el fin de sintetizar las características de las ofertas y orientaciones terapéuticas en la ciudad de Santa Fe a las que asisten las personas entrevistadas, a través de las voces de terapeutas y fuentes secundarias, elaboramos la siguiente tabla.
Tabla 4: Características generales de los estilos terapéuticos
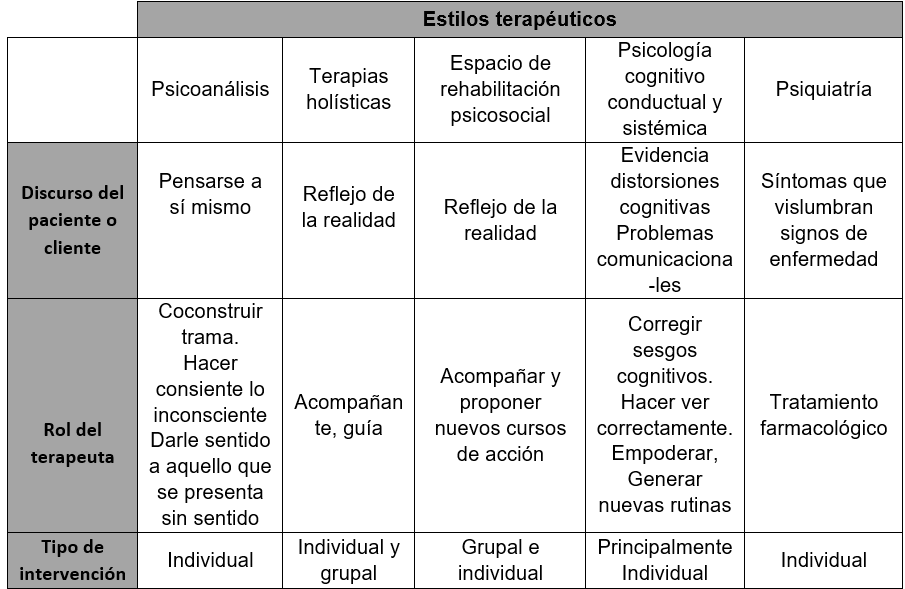
Fuente: elaboración propia.
La tabla sintetiza las características generales de las terapias que practican las personas que participan en la investigación. En sintonía con los imperativos culturales de la responsabilidad biográfica y la soberanía individual (Ehrenberg, 2000; Lupton, 1997; Fee, 2000), a partir del uso de diferentes categorías y a través de distintas técnicas, en las diferentes orientaciones terapéuticas se procura que el consultante logre un mayor autocontrol sobre sus propios comportamientos o emociones.
En síntesis, en este capítulo presentamos el contexto sociohistórico en el cual se enmarcan los relatos de vidas. Aludimos, primero, a las transformaciones generales de los saberes expertos y subjetividades. Segundo, a partir de entrevistas a terapeutas y fuentes secundarias describimos el campo terapéutico de la salud mental santafesina y las características de los estilos terapéuticos. En definitiva, las personas entrevistadas viven un conjunto de cambios y continuidades en los modos de significar y abordar los problemas de salud mental y de depresión.
- La importancia que le otorga la OMS a la depresión no es novedosa. Por ejemplo, ya en 2001, la directora Gro Harlem Brundtland, afirma: “La depresión grave es hoy la causa principal de discapacidad a nivel mundial, y la cuarta de las diez causas principales de la carga de morbilidad a nivel mundial. Si las proyecciones son correctas, en un plazo de 20 años la depresión tendrá el dudoso honor de convertirse en la segunda de esas causas” (OMS, 2001: x).↵
- A modo de ejemplo en Argentina: véase Infobae (2017) y La Capital (2016). Para casos en Santa Fe, véase: UNL (2017) y López (2017).↵
- La Entrevista diagnóstico internacional compuesta (Composite Internacional Diagnostic Interview) (CIDI) se administró a 3927 individuos de 18 años de edad y mayores que participaron en una encuesta de hogares de probabilidad múltiple en áreas agrupadas (Cía et al., 2018).↵
- Cabe aclarar que el uso de los antidepresivos no se reduce a los tratamientos de las depresiones y se utilizan para una amplia gama de malestares subjetivos. Para el tratamiento farmacológico de los padecimientos depresivos se disponen de diversos antidepresivos. Además, para las depresiones los psiquiatras suelen emplear también otra clase de psicofármacos. De este modo, las personas entrevistadas no consumen solamente antidepresivos, también utilizan o utilizaron ansiolíticos, estabilizador del estado de ánimos y, en menor medida, antipsicóticos.↵
- En la primera década de este siglo el informe publicado Vidas arrasadas: la segregación de las personas en los asilos psiquiátricos argentinos (Centro de Estudios Legales y Sociales, 2008), documenta las graves violaciones a los derechos humanos y vejaciones contra las personas detenidas en las instituciones psiquiátricas. Este informe permite ilustrar la distancia que existe entre la regulación jurídica de las prácticas y lo que sucede efectivamente en esos espacios.↵
- En lo sucesivo mencionamos el manual con sus siglas en inglés DSM e indicamos la versión a la que en cada caso se alude. La primera edición del manual fue elaborada en 1952, conocido como DSM I. La segunda se publica en 1968 (DSM II). Con leves modificaciones las primeras ediciones se centraban en los postulados de Adolf Meyer y sus discípulos que defendían las intervenciones en la comunidad y la necesidad de la comprensión del contexto social de los(as) pacientes. La tercera, a la que hacemos referencia, provoca un desbloqueo epistemológico (Bianchi, 2014) centrada en la noción de trastorno mental. Las ediciones siguientes acrecientan el número de trastornos psiquiátricos y amplían los criterios de depresión (Horwitz, 2011).↵
- Marca comercial de fluoxetina, un antidepresivo de la clase Inhibidores Selectivos de la Recaptación de Serotonina (ISRS).↵
- Nikolas Rose sostiene, en semejanza a los autores citados, que en la biopolítica del siglo XXI las “modificaciones de las racionalidades y las tecnologías de gobierno también implicaron un aumento del énfasis otorgado a la responsabilidad de los individuos en lo ateniente a hacerse cargo de sus propios asuntos, a garantizar su propia seguridad con la mirada puesta prudencialmente en el futuro. En ningún campo se han manifestado esos cambios con tanta elocuencia como en el de la salud…” (Rose, 2012:35).↵
- La concepción de gobierno humanitario que desarrolla Fassin, está basada explícitamente en la noción de gobierno desarrollada por Foucault. Refiere con gobierno al conjunto de los dispositivos establecidos y de las acciones realizadas para administrar, regular y favorecer la existencia de los seres humanos (Fassin, 2016). Esta noción amplia de gobierno, basada en la idea de conducir, guiar la conducta, incluye pero sobrepasa la intervención del Estado. A su vez, lo humanitario alude a dos elementos: por un lado, a la especie humana, la humanidad como género y, por otro, a los sentimientos morales sobre otros humanos.↵







