Efectos del patriarcado en el embarazo, el parto y el nacimiento
Lucrecia Petit, Rosario Arando, Valeria Benítez, María Bulfon, Milagros Cabrera, Julieta Belén Canales, Cuevas Mónica Durón, Vanesa Gabriela García, Yanina Geoffroy, Sabrina Ledesma, Rosana Carina Maidana, Sabrina Meza, Inna Romanova, Emilia Melina Romero, Daniela Simoes,
Rocío Stafichuk y Macarena Vila
Introducción
Este texto se inició como un trabajo grupal de la cátedra Promoción y Prevención en Psicopedagogía, a cargo de la profesora Lucrecia Petit, a partir de la semana mundial de Parto respetado del mes de mayo de 2019. Posteriormente fue pensado para el conversatorio “ESI y la naturalización de la violencia obstétrica: efectos del patriarcado en el embarazo, el parto y el nacimiento”, organizado en el marco de las primeras Jornadas del Profesorado de Psicología del IES N°1 Alicia Moreau de Justo (CABA).
Este conversatorio tiene como objetivos:
- Visibilizar la violencia obstétrica y promover el derecho al parto respetado en la formación terciaria.
- Reflexionar sobre los efectos del sistema patriarcal en las etapas del preparto, parto y puerperio.
La violencia obstétrica es una de las violencias más invisibilizadas y más naturalizadas, a pesar de las leyes que en Argentina garantizan el derecho de las mujeres y personas con capacidad de gestar, a embarazos, partos, nacimientos y puerperios libres de violencias, y respetando los procesos fisiológicos y las decisiones de las familias. Esto puede entenderse cuando hay dos sistemas hegemónicos que se imponen: el patriarcado y el sistema bio-médico. Por lo tanto, es sumamente importante y necesario que estos temas se aborden en los espacios de formación vinculados a la salud y a la educación, contando además con el marco de la ESI (Educación Sexual Integral).
¿Qué es la violencia obstétrica?
La violencia obstétrica es una forma de violencia física, psíquica y/o verbal, que se ejerce sobre la mujer o la persona gestante[1], durante su embarazo, trabajo de parto y/o posparto. Este tipo de violencia, ejercida sistemáticamente por el personal de la salud, no solo afecta a la mujer sino también al bebé y al entorno familiar más cercano.
Esta práctica, es una consecuencia casi inevitable de la aplicación del paradigma médico vigente en casi todos los países de la región. Se expresa mayoritariamente -aunque no con exclusividad- en el trato deshumanizado hacia la mujer embarazada, en la tendencia a patologizar los procesos reproductivos naturales y en múltiples manifestaciones que resultan amenazantes en el contexto de la salud sexual, embarazo, parto y posparto. Además resalta la asimetría que existe entre mujeres y hombres en las relaciones saber/poder y que regula el conjunto de las prácticas concretas en los procesos reproductivos de las mujeres, las cuales son desplazadas por la autoridad del saber médico y de este modo se refuerza la idea de legitimización de la intervención y control por parte de los profesionales de la salud por sobre la voluntad de las mismas.
En nuestra sociedad, así como en la mayor parte de los países de Latinoamérica, estos comportamientos se hallan naturalizados, lo cual dificulta tanto el conocimiento como también el reclamo de derechos, por parte de mujeres o personas gestantes. También sucede, que gran parte del personal de salud, a menudo, ni siquiera llega a cuestionarse la legitimidad de sus prácticas (Insgenar, 2003). A consecuencia de esto, en el año 2004, se sanciona en la República Argentina la Ley N° 25.929, reglamentada en el 2015 sobre “Parto Humanizado”. En ella se detallan los distintos derechos que deben garantizarse durante el parto y el nacimiento, también promueve el respeto a las particularidades de cada familia acompañándola a través de la toma de decisiones seguras e informadas. Se apunta a generar un espacio familiar donde la mamá y el recién nacido sean los protagonistas y donde el nacimiento se desarrolle de la manera más natural posible, evitando intervenciones innecesarias. Aun así, en nuestro país, tiene un bajo cumplimiento.
Se hace necesario, entonces, continuar generando prácticas que apunten a una mayor capacitación y sensibilización por parte de los profesionales de la salud desde lo que propone el “Paradigma del respeto” o el “Paradigma fisiológico”, que entiende el embarazo y el parto no como enfermedades que necesitan de controles médicos excesivos, sino como un momento de salud vivido con mucha plenitud.
Informes estadísticos y datos epidemiológicos.
¿Qué ocurre en la realidad con las mujeres, sus embarazos, los partos y nacimientos?
Mientras que la OMS estipula que solo entre un 10 a un 15% de los nacimientos deberían ser por cesárea, en Argentina, en el sector público se realizan un 30%, y entre 60 a 70% en el privado. En un reciente estudio en nuestro país, sólo entre el 6 y el 8% de las mujeres que llegan a término en hospitales públicos y privados, respectivamente, prefieren una cesárea. De las que expresaron su preferencia por un parto vaginal, entre el 34 y el 40% habían tenido cesáreas en hospitales públicos y privados, respectivamente.
En América Latina hay una tasa promedio de entre el 23,7% y el 12 % de estas prácticas que incurren en violencia obstétrica. Según el Primer Índice Nacional de Violencia Machista impulsado por #NiUnaMenos, más del 77% de las mujeres aseguraron haber sufrido al menos una situación de violencia obstétrica, por parte del personal médico. Los índices más altos se registran entre las entrevistadas de Tierra del Fuego, Misiones, Santiago del Estero, y en las edades de 14 a 17 años.
Por citar un ejemplo: mientras la OMS considera que el estándar para la utilización de la oxitocina (droga que produce que las contracciones sean más frecuentes e intensas) es de 1 en cada 10 mujeres, 6,4 de cada 10 mujeres en nuestro país aseguraron en la encuesta de Las Casildas que les administraron la droga para conducir o acelerar el parto.
A su vez, según las conclusiones del Informe del Observatorio español de la Violencia Obstétrica (OVO), de la Asociación “El parto es nuestro”, publicado el 25 de noviembre de 2016, muestran que la violencia se agrava cuando se trata de traslados de partos planificados a domicilio o de abortos, lo que muestra la tendencia disciplinante hacia aquellas personas gestantes que reclaman la soberanía sobre sus propios cuerpos, ya sea decidiendo cómo parir, o bien, interrumpir un embarazo, ambos temas rechazados por el conservadurismo que continúa rigiendo gran parte del sistema médico.
La importancia de este informe también radica en los datos que muestran las secuelas físicas y/o psicológicas sufridas. De acuerdo a las estadísticas, 60.2% de las mujeres sienten que la violencia obstétrica impactó en su cuerpo a través del auto-rechazo (55%), de la sensación de vergüenza por marcas y/o cicatrices (50,4%), y de sentir falta de poder (90%). Además, están quienes reconocen afectado su estado emocional, por pesadillas recurrentes o la sensación de haber fallado y quienes vieron afectada su salud sexual y reproductiva: 4,9 de cada 10 mujeres sufrieron infertilidad, daños en el suelo pélvico y prolapsos. Por otra parte, 4,4 de cada 10 siente que la violencia obstétrica dañó el vínculo con su hijo o hija, por ejemplo, mediante la dificultad en la lactancia o la falta de conexión.
Cabe también destacar que el 28.4% de las mujeres violentadas pagaron honorarios extra para personalizar su atención. El informe destaca, como parte de sus conclusiones que: la violencia obstétrica es independiente del escenario, estando relacionada directamente con los y las profesionales de salud, y que el abuso de medicalización, ocurre incluso en gestaciones/partos calificados de bajo riesgo.
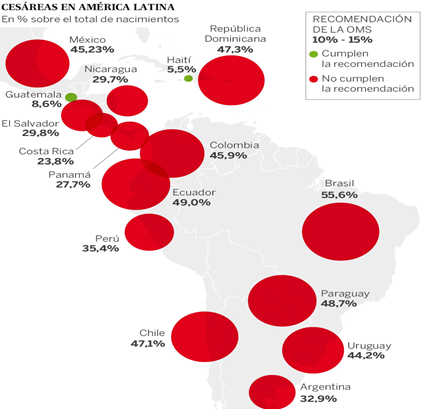
En un informe global, América Latina tiene la tasa más alta del mundo en la práctica de parto por cesárea. La mitad de los partos en México, República Dominicana, Brasil, Chile o Colombia son por esta técnica. En Colombia (45,93%), el Ministro de Salud consideró la normalización de las cesáreas como un fenómeno de “contagio social”, al igual que lo había hecho antes la OMS, cuando advirtió que se están convirtiendo en una “epidemia”. El siguiente gráfico muestra los porcentajes de la región:
Conceptualizaciones y paradigmas en el tema
La Organización Mundial de la Salud, define a la salud como “un estado de perfecto bienestar físico, mental y social, y no solamente la ausencia de afecciones y enfermedades”, la cual es tomada por el paradigma biomédico hegemónico, que habilita y facilita las prácticas señaladas anteriormente, distinto a lo que propone la epidemiología crítica, la cual toma en cuenta las dimensiones política y ética (Montero, 2001), reconociendo la diversidad cultural, y definiendo la salud como un proceso (Breilh, 2010).
El parto respetado o parto humanizado, que se enmarca dentro de este paradigma, hace referencia a una modalidad de atención del parto caracterizada por el respeto a los derechos de los padres y los niños/niñas en el momento del nacimiento y promueve el respeto a las particularidades de cada mujer y cada familia en relación a su etnia, religión, nacionalidad, etcétera, acompañándola a través de la toma de decisiones seguras e informadas.
La Ley Nacional N°26.485 (2009) “Ley de protección integral para prevenir y erradicar la violencia contra las mujeres en los ámbitos en que se desarrollen su ámbito interpersonal”, en el artículo 6 define que la violencia obstétrica es una modalidad dentro de esta, aquella que realiza el personal de la salud sobre el cuerpo y procesos reproductivos de las mujeres expresada en un trato deshumanizado, un abuso de medicalización y patologización de los procesos naturales.
Núria Calafell Sala, investigadora asistente del CONICET, estudia las prácticas culturales y discursivas que conducen a la violencia obstétrica. Para la científica, hay discursos que determinan o priorizan modos de actuar en instituciones de Salud. El más importante, porque su efecto suele ser inmediato, es el del “riesgo”, el cual homogeneiza experiencias, sentires, individualidades, bajo un único propósito: evitar que nada malo pase. Y negando, entonces, la posibilidad a que todo lo bueno suceda. También porque el mandato del “dolor” es casi tan importante como el del “riesgo”. Si del parto solo se espera un dolor insoportable, es más fácil depositar la confianza en el afuera, en “quienes saben”, enajenándose, de su propia y exclusiva vivencia.
En estos tiempos, la concepción de la medicina es mucho menos mecanicista y unilateral que en décadas pasadas, sin embargo, los procesos de medicalización del parto siguen vigentes, ya que no se ha logrado tener en cuenta las particularidades de los sujetos y grupos sobre los cuales actúa esta ciencia (Menéndez, 2003). El paradigma predominante de tecnificación y medicalización en la atención institucionalizada del parto ve a la mujer como un objeto de intervención y no como un sujeto de derecho.
La patologización del parto de bajo riesgo constituye de por sí un proceso en el que se ejerce la violencia simbólica y epistémica y se ocultan pluralidad de voces, especialmente aquellas que desafían esta mirada cientificista. Este tipo de atención obstétrica reduce la posibilidad de las mujeres de valerse por sí mismas, dependiendo de una intervención técnico médica para afrontar su vida sexual y reproductiva (Camacaro Cuevas, 2009) y les resta protagonismo a durante la vivencia de sus embarazos, partos y puerperios.
Sin embargo, existen casos latinoamericanos en los que se trabaja a partir de modelos de gestión intercultural de partos, como Ecuador que posee una “Guía técnica para la atención del parto culturalmente adecuado” (2008) que se elabora a partir del reconocimiento de la necesidad de mantener un enfoque intercultural en las decisiones sanitarias relacionadas con la salud sexual y reproductiva de las mujeres y la población adaptando los servicios a las necesidades individuales, costumbres y tradiciones culturales de la población.
Aspectos históricos del parto
Desde los albores de la humanidad, el parto se ha realizado en distintas variantes de posición vertical como lo muestran evidencias arqueológicas, en grabados o esculturas, evidenciando que las mujeres durante siglos eligieron sentarse o ponerse en cuclillas para pujar desde una postura fisiológica. Fue en el siglo XVII que el famoso obstetra Mauriceau “acostó” a las mujeres para parir, en un principio, para poder aplicar el instrumento de moda por esos tiempos, el fórceps. En la década del 70 con el uso de la anestesia epidural, como un intento de solucionar el dolor del parto se favoreció aún más el uso de la posición horizontal, privilegiándose el accionar médico y no la fisiología de las mujeres.
Quienes históricamente han acompañado nacimientos fueron las matronas, las comadres y las mujeres en general, un saber empírico transmitido de madres a hijas, o de mujeres a otras mujeres. Etimológicamente, la palabra ‘matrona’ surge de ‘mater’ (derivación de ‘matrix’ = de la madre), la voz ‘matrix-i-cis’ (matriz). Hay referencias de parteras en todas las culturas, en todas las civilizaciones, desde tiempos inmemoriales y con diferentes nombres. En muchos países de Latinoamérica en la actualidad muchas mujeres indígenas ejercen su sabiduría y conocimientos ancestrales desde rol de “parteras tradicionales”, sin intervenciones ni medicalización química. Al igual que el rol actual de “doulas” que acompañan respetuosamente a otras mujeres a parir, con resultados más positivos y satisfactorios a cuando el parto es atendido por obstetras que intervienen innecesariamente.
Para garantizar el parto respetado existen alternativas al parto institucionalizado, intentando que el mismo se desarrolle en un ambiente tranquilo, íntimo, en donde prime la libertad y en donde haya respeto hacia la mujer como verdadera protagonista del parto (como por ejemplo: las “Casas de partos”; las maternidades diagramadas íntegramente para el parto respetado; y los partos planificados en domicilio -PPD).
Líneas de acción y campañas de visibilización y concientización
Existe una Guía de Parto Normal avalada por el Ministerio de Salud de Argentina y equipos médicos especializados que busca transformar el nacimiento en un hecho natural con la participación de la familia y resaltar que no se trata de un evento médico en sí mismo. La “Guía para la atención del parto normal en maternidades centradas en la familia” (2010) sostiene el respeto a la privacidad, dignidad y confidencialidad de las mujeres y la familia.
Por ejemplo, en el Hospital Alvarez de la CABA se lleva adelante una experiencia que respeta la modalidad de parto vertical, sentadas, paradas o en cuclillas, demanda de las mujeres bolivianas organizadas. En este aspecto, respetar lo cultural también forma parte del parto respetado (Zaldúa, 2010). La Maternidad Estela de Carlotto es una institución pública de salud en el municipio de Moreno, diseñada íntegramente desde un paradigma de respeto y centrada en mujeres embarazadas y bebés recién nacidos.
Desde mayo del 2004, gracias a la AFAR (Asociación Francesa por el Parto Respetado), promovida por UNICEF, la Organización Panamericana de la Salud y la Red Latinoamericana del Caribe para la Humanización del Parto y del Nacimiento, se toma la iniciativa de difundir la toma de conciencia sobre el parto respetado, para que esta práctica se desarrolle de la manera más natural posible, a través de la llamada “Semana Mundial del Parto Respetado”. En Argentina, como modo de exigir el cumplimiento de derechos vinculados al embarazo, parto, postparto y al nacimiento, en el 2006 surge la campaña informativa “La voz es nuestra”, desde la asociación “El parto es nuestro”.
A su vez, organizaciones y activistas feministas trabajan para detectar y denunciar situaciones de violencia obstétrica indicando aspectos a contemplar. A nivel físico: episiotomía a madres primerizas; oxitocina para inducir el parto; rotura artificial de bolsa sin consentimiento; cesáreas innecesarias; imposibilidad de moverse libremente en el trabajo de parto; tener monitoreo fetal continuo; no recibir asesoramiento sobre la lactancia. A nivel verbal: no llamar a la mujer por su nombre, sino “mami” o “mamita”; maltrato verbal.

Imágenes extraídas de: www.lascasildas.com.ar.
Para ver otras imágenes de las folletería y campañas: https://www.unicef.org/argentina/parto-respetado.
Conclusión
A partir de la realización de este trabajo, entendemos que el quehacer desde la especificidad que nuestro marco epistemológico y conceptual nos habilita, como futuras posibilitadoras de promoción y prevención de salud integral y colectiva, es poder propiciar aprendizajes que den lugar a concientizar tanto a mujeres como a personas gestantes -y profesionales de la salud- acerca de sus derechos, para que puedan decidir libremente cómo vivir su embarazo, parto y posparto, y en consonancia, el nacimiento de sus hijxs, y sus maternidades/paternidades. Es primordial que conozcan todas las alternativas que existen actualmente y las leyes que las amparan, accediendo a información, datos, estadísticas y relatos de experiencias que permitan un proceso de concientización, fortalecimiento y autonomía. Otro modo de medicina es posible… otro modo de entender y ejercer la salud es posible y debemos comprometernos a exigirlo entre todxs. Para ello, es fundamental que las mujeres, personas gestantes y familias posean acceso a la información clara y precisa, y a sus derechos independientemente de su condición cultural, económica o social, en las distintas instituciones públicas o privadas tanto pertenecientes al ámbito de salud como también del sistema educativo.
Bibliografía
Atención al parto normal. Guía dirigida a mujeres embarazadas, futuros padres, acompañantes y familiares (2010). Recuperado de http://www.guiasalud.es/GPC/GPC_472_Parto_Normal_Osteba_embarazadas.pdf
Breilh, J. (2010). La epidemiología crítica: una nueva forma de mirar la salud en el espacio urbano. Salud Colectiva; 6(1):83-101.
Camacaro Cuevas, (2009). Patologizando lo natural, naturalizando lo patológico. Revista venezolana de estudios de la mujer.
Guía para la atención del parto normal en maternidades centradas en la familia (2010). Ministerio de Salud de la Nación Argentina.
Ley Nacional de la República Argentina N° 25.929 (2004).
Ley Nacional de la República Argentina N° 26.485 (2009).
Menéndez, E. (2003). Modelos de atención de los padecimientos: de exclusiones teóricas y articulaciones prácticas. Ciencia & Saúde Colectiva, 8(1), 185-207.
Manual de adecuación cultural del parto natural/vertical (2011). Ministerio de salud pública y asistencia social. Guatemala. Recuperado de https://www.mspas.gob.gt
Montero, M. (2001) Ética y política en Psicología. Las dimensiones no reconocidas. Athenea Digital – num. 0: 1-10 (abril 2001).
Rodríguez, M. (2016). Parto domiciliario planificado. s/r.
Zaldúa, G., Pawlowicz, Longo, R., Moschella, (2010). Derechos sexuales y reproductivos de las mujeres de la CABA. Obstáculos y resistencias. Facultad de Psicología – UBA – Secretaría de investigaciones, vol XVII.
- En lo que sigue del trabajo se hablará de mujeres, por una cuestión práctica y siguiendo lo que dicen las leyes e informes citados, pero cabe aclarar, que se hace referencia a toda persona con capacidad de gestar.↵






