Janet García González, Lilia Maricela Mendoza Longoria y Norma Leticia Serna Saucedo
Introducción
La obesidad es una enfermedad de etiología multifactorial de curso crónico, en la que se involucran aspectos genéticos, ambientales y de estilo de vida. Su carga mundial y la amenaza que supone constituyen un importante problema de salud pública que socava el desarrollo social y económico en todo el mundo, y es uno de los mayores desafíos del siglo xxi para la salud y el desarrollo, tanto por el sufrimiento humano que provoca, como por los perjuicios que ocasiona en el entramado socioeconómico de los países, sobre todo en los de ingresos bajos y medianos (oms, 2014).
La Organización Mundial de la Salud (oms) presenta estimaciones recientes en el nivel internacional: en 2016 más de 1.900 millones de adultos de 18 años y más tenían sobrepeso, de los que más de 650 millones eran obesos. Es decir, que 39 % de las personas de 18 años o más (39 % de los hombres y 40 % de las mujeres) tenían sobrepeso, y alrededor de 13 % de la población adulta mundial (11 % de los hombres y 15 % de las mujeres) eran obesos (oms, 2016), lo que evidencia que, entre 1975 y 2016, la prevalencia mundial de la obesidad se ha triplicado.
México y Estados Unidos son los dos países donde más personas de edad adulta presentan esta enfermedad, con 30 %, que es diez veces mayor que los valores observados en países como Japón y Corea, 4 % (Márquez-Sandoval, 2011). México ocupa el cuarto lugar de prevalencia mundial de obesidad infantil, con aproximadamente 28.1 % en niños y 29 % en niñas, de los cuales 19.8 % y 14.6 %, respectivamente, son escolares de 5 a 11 años (Saldívar-Cerón, 2015).
En nuestro país, el sobrepeso y la obesidad afectan a siete de cada diez adultos de las distintas regiones, lo que implica que los esfuerzos para prevenir este problema deben tener prioridad nacional y que es obligatorio planear e implementar estrategias y líneas de acción dirigidas a la prevención y el control de la obesidad infantil, adolescente y adulta.
Uno de los riesgos que actualmente muchos países afrontan es una doble carga de morbilidad. Mientras continúan encarando los problemas de las enfermedades infecciosas y la desnutrición, también experimentan un rápido aumento en los factores de riesgo de las enfermedades no transmisibles, como la obesidad y el sobrepeso, sobre todo en los entornos urbanos.
No es raro encontrar que la desnutrición y la obesidad coexistan en el mismo país, la misma comunidad y el mismo hogar. Para evitar las crecientes desigualdades entre diferentes países y poblaciones, urgentemente se necesitan medidas en los niveles mundial, regional y nacional que mitiguen esta amenaza (oms, 2016).
La experiencia global indica que la atención correcta de la obesidad y el sobrepeso requiere formular y coordinar estrategias multisectoriales integrales y eficientes, con participación social para su control, que permitan potenciar los factores de protección hacia la salud, particularmente para modificar el comportamiento individual, familiar y comunitario.
El uso de indicadores como el índice de masa corporal (imc) y la medición de la circunferencia de cintura representa estrategias de detección clínica que nos habilitan una clasificación adecuada de la gravedad de la enfermedad y del riesgo asociado a esta, para establecer medidas de prevención o de manejo tanto de la obesidad como de sus enfermedades asociadas, especialmente en las poblaciones genéticamente susceptibles.
Por otra parte, la promoción de actividad física moderada o vigorosa y la disminución de estilos de vida sedentarios, junto con la promoción de una dieta saludable, son acciones indispensables para prevenir y controlar el sobrepeso y la obesidad en la infancia y la adolescencia y, por consiguiente, también el riesgo de enfermedades crónicas en la juventud y la edad adulta (Dávila-Torres, 2015).
Actualmente, se dispone de tratamientos nutricionales, farmacológicos y quirúrgicos que pueden llegar a producir una pérdida de peso controlada que reporte beneficios a la salud del individuo. Sin embargo, la práctica clínica y la investigación han hecho evidentes las importantes limitaciones de los tratamientos tradicionales en relación con su accesibilidad, costo, adherencia y eficacia en el largo plazo (Ng et al., 2014).
Esta actualización de obesidad se centra en las políticas de comunicación diseñadas para potenciar en las personas la toma de decisiones más saludables. Los nuevos desarrollos en estas iniciativas incluyen conceptos fáciles de entender, esquemas de etiquetado de alimentos, campañas en medios masivos para aumentar conciencia pública, el uso de las redes sociales y las nuevas tecnologías para la salud, campañas de promoción, así como una regulación reforzada de la comercialización de productos no saludables, especialmente cuando se dirigen hacia los niños.
Paquetes de políticas integrales, que incluyen no solo comunicación, sino también intervenciones escolares, en entornos de atención primaria y políticas reguladoras y fiscales más amplias, proporcionan un costo asequible y una solución rentable para combatir la obesidad.
Por ello se pone de manifiesto la necesidad de buscar nuevos enfoques efectivos en el largo plazo, que sean económicamente viables y puedan alcanzar a una población amplia de individuos, para comprometerlos e involucrarlos durante un periodo prolongado.
En este sentido, las tecnologías de la información y comunicación (tic) podrían constituir un método prometedor y plantearse como alternativa a los tratamientos tradicionales para reducir costos económicos, disminuir el tiempo entre visitas y mejorar la adherencia. En el desarrollo de tecnologías, las aplicaciones para teléfonos inteligentes (apps) son las que están adquiriendo mayor relevancia (Aguilar, 2015).
La obesidad es un tema de actualidad, al igual que las nuevas tecnologías, que ya son parte de diversos ámbitos, como las comunicaciones, la vida laboral, personal, el ocio, etcétera. La utilidad de este tipo de herramientas ha hecho que la sociedad en general las haya asimilado muy rápidamente, y ello a su vez ha facilitado que se desarrollasen de manera exponencial.
En el ámbito científico, también se han reflejado los avances tecnológicos en diferentes campos, tanto en el nivel teórico como en el aplicado, y un ejemplo de ello es en relación con la obesidad. En este contexto, la presente investigación estudia la vinculación de esta enfermedad con las nuevas tecnologías, ya que estas han modificado de manera alarmante los estilos de vida de las personas, principalmente por su facilidad de uso y el entretenimiento que proveen. Se ha observado una importante conexión de su uso excesivo con el sedentarismo, la obesidad, el estrés y otras enfermedades evitables.
Por lo tanto, se propone como objetivo principal conocer el efecto de las nuevas tecnologías en salud, caso específico aplicaciones (apps) en la obesidad para el cambio de comportamientos saludables como la nutrición y la orientación de la información en el mejoramiento de la alimentación.
El contexto de las tic en la salud
En el contexto internacional, se mantiene un debate abierto en torno a la relación de las tic y de su impacto con el desarrollo de la salud y el bienestar social. No obstante, existe consenso en que las experiencias presentadas en el nivel mundial son positivas para el mejoramiento de la salud individual y colectiva.
Algunos estudios (Chandrasekhar y Ghosh, 2002; Ask, Ekstrand y Hult et al., 2012) advierten de manera proyectiva que un mundo interconectado es ventajoso no solo en términos de productividad económica, sino también en la calidad de vida. Al respecto, la oms ha señalado que la utilización de las tecnologías en el sector salud representa un instrumento para el logro de los objetivos del sistema. Mientras que Bukachi y Pakenham-Walsh (2007) refieren que las tic en salud son herramientas que favorecen la comunicación y transmisión de información por medios electrónicos, con la finalidad de aumentar el bienestar de los individuos.
En este sentido, en el campo de la salud, la Internet es quizá una de las tecnologías más empleadas en los últimos años como fuente de información y conocimiento. Si se observa su uso actual, puede apreciarse claramente que cada vez más una cantidad importante de aplicaciones tradicionales y otras altamente innovadoras están revolucionando los procesos diagnósticos, terapéuticos, de vigilancia y de gestión en salud.
La teleconsulta, por ejemplo, así como la educación en línea, la televigilancia y las bibliotecas virtuales, entre otras, son algunas de las aplicaciones innovadoras que provee la tecnología web en la red (Jardines Méndez, 2005).
Pese a lo anterior, hoy en día las tecnologías de la información y comunicación (tic) se encuentran en una posición por demás ventajosa, en relación con las capacidades de aplicación, utilización y servicios que pueden ofrecerse en materia de salud. Se ha señalado que en la actualidad cerca de 30 % de la información y los servicios que brinda Internet están vinculados directa o indirectamente a la medicina.
Sin embargo, durante los últimos diez años, se ha podido constatar que los cambios de paradigmas tradicionales en la salud son inevitables, debido al impacto de las tic. Existen, por lo menos, cinco aspectos notables que se observan respecto a la salud en la sociedad de la información: la medicina preventiva tendrá más énfasis que la curativa; los servicios enfatizarán la promoción de la salud y no la curación de la enfermedad; los centros de salud serán la preferencia frente a los hospitales; las acciones diagnósticas y terapéuticas a distancia ocuparán un lugar cada vez más importante; y finalmente, el uso de las tic dominará a la atención médica tradicional (Jardines Méndez, 2005). Cabe señalar que uno de los cambios más importantes que se espera y que se ha estado dando de manera paulatina es la utilización directa por las personas de las tecnologías médicas, que años atrás solo estaban disponibles en las instituciones de salud, lo que, a su vez, implica nuevos esquemas en la responsabilidad y la ética de la sociedad en la salud. Un ejemplo puntual de ello es el uso de las apps, diseñadas originalmente como herramientas de trabajo, y cuya utilidad desde hace bastante tiempo ha estado presente en la práctica clínica debido a la oferta de tabletas y teléfonos móviles inteligentes (Ramsberger y Messamer, 2014).
eSalud y las aplicaciones (apps) para la salud
La eSalud contempla el uso de computadoras, teléfonos móviles y las comunicaciones por satélite para los servicios tanto de salud como de información, tecnologías costoeficientes y seguras prestadas a la salud para la atención, vigilancia, registros y educación (Ortiz-Chacha, 2017).
Las tic son recursos tecnológicos que son incorporados para cubrir las diferentes funciones, procesos y servicios que configuran la eSalud, tales como: la m-salud, que se basa en el uso de teléfonos móviles, dispositivos de monitoreo de pacientes y otros dispositivos inalámbricos; telemedicina, para proveer servicios de salud en lugares con limitaciones geográficas que no pueden recibir atención directa; e-Learning, para la formación o aprendizaje a distancia; y la estandarización e interoperabilidad para el uso de diferentes tecnologías y aplicaciones de software para el intercambio y uso de datos (oms/ops, 2011).
La tecnología moderna ha revolucionado la capacidad de tener una gran cantidad de fuentes de información con solo un movimiento de dedo y permite combinar información y comunicación en un móvil.
Las tic han tenido un notable avance con el paso de los años, y ahora son parte de nuestra vida. Como herramienta, en algunos de los casos, han sido utilizadas para tratar diferentes factores que influyen en la obesidad, como, por ejemplo, el uso de apps para llevar un control de alimentación, peso y ejercicio, entre otros.
Una aplicación móvil o app es un software o programa informático diseñado para funcionar en teléfonos inteligentes o smartphones, tabletas y otros dispositivos móviles (San Mauro Martín et al., 2014). Originalmente se crearon como herramientas que brindaban información general y para el trabajo; sin embargo, no hace mucho se introdujeron en el campo de la medicina.
El uso de aplicaciones de salud por la población en general y los consumidores de salud desarrolla habilidades y destrezas, pues les otorgan la posibilidad de monitorear su propia frecuencia cardíaca, presión arterial, ingesta de calorías, cantidad de horas de sueño, peso y otros datos de sí mismos y de su estilo de vida. Tener dicha información puede mejorar la capacidad del individuo para poner las recomendaciones de salud en un contexto personal (Ho, 2013). Los teléfonos inteligentes tienen una gran cantidad de sensores capaces de medir y rastrear parámetros vitales, así como otros datos relacionados con la salud. Las aplicaciones de salud analizan y procesan estos datos y, por lo tanto, en el futuro podrían proporcionar un soporte integral a los servicios de atención médica.
El valor terapéutico que se da a este tipo de tecnología es por su empleo como parte del tratamiento que sirve para exponer a los sujetos al objeto o situación temida, simulando al máximo la realidad. De esta manera, los estímulos que generan miedo o ansiedad son presentados a través de la realidad virtual.
La realidad virtual e Internet han sufrido una progresión importante durante los últimos años, y por su eficiencia la realidad virtual reúne todas las condiciones para lograr la mejoría clínica en la mayoría de los casos. Pero su futuro es algo más incierto, pues, aun cuando ha demostrado eficacia, su costo actual continúa siendo demasiado elevado para implantar su uso generalizado en clínicas.
En la actualidad se encuentran técnicas emergentes mínimamente invasivas en el tratamiento de la obesidad. Existen más opciones que el uso de Internet para terapias virtuales a fin de tratar los trastornos alimenticios, opciones cuyo costo es más bajo que una terapia virtual, y con el beneficio de que pueden llevarse en un móvil y son capaces de lograr un cambio en el largo plazo.
Conceptualmente, una app puede definirse como un software o programa informático diseñado para funcionar en teléfonos inteligentes o smartphones, tabletas y otros dispositivos móviles, y pueden ser pagas o gratuitas (Aitken y Gauntlett, 2013).
San Mauro, González y Collado (2014) sostienen que el uso de las app de salud (health apps) por los profesionales sanitarios ha brindado beneficios importantes, y así estos combinan sus recursos de información y comunicación en un solo dispositivo portátil. Se estima que, en el Reino Unido, por ejemplo, 79 % de los estudiantes de medicina cuentan con un smartphone que ayuda en los procesos de diagnóstico y tratamiento de enfermedades a través de apps con referencias específicas que permiten apoyar las decisiones con un margen de error bajo (Velsen, Beaujean y Gemert-Pijnen, 2013; Sherwin-Smith y Pritchard-Jones, 2012). Por otro lado, el uso de apps por parte de los pacientes les otorga la capacidad de mejorar su nivel de educación y de manejar las enfermedades crónicas, y además se convierten en un mecanismo de monitoreo a distancia (Velsen, Beaujean y Gemert-Pijnen, 2013).
No obstante, pese a sus ventajas, el uso de las health apps también presenta limitantes, entre ellos los problemas de actualización del software, que cambia muy rápidamente, y otra desventaja significativa es que muchas veces el contenido y la información que manejan no son fiables, pues normalmente los desarrolladores no son expertos en salud.
En este contexto, de todas las health apps, una gran cantidad se destina al ámbito de la nutrición: dietas, balance energético, consejos, rutinas de ejercicios, etcétera. Las más solicitadas son las dirigidas hacia el control de peso y las que brindan sugerencias sobre una nutrición adecuada.
Es relevante mencionar que en la plataforma iTunes, en todo el mundo, están disponibles cientos de apps bajo la categoría de salud. Esta sobrecarga plantea dos desafíos: la dificultad para encontrar la app adecuada a cada necesidad específica, y la fragmentación de la información, pues se requiere el uso de varias aplicaciones para adquirir un mayor grado de confiabilidad de la información (San Mauro, González y Collado, 2014; Velsen, Beaujean y Gemert-Pijnen, 2013).
Bernhardt et al. (2013) señalan que las apps y las nuevas tecnologías son elementos con gran potencial para mejorar la situación de las personas. Sin embargo, coinciden en que no todas las apps son útiles, y, aunque así lo fueran, el usuario necesita saber manejarlas correctamente, además de contar con estrategias para darles continuidad temporal.
De acuerdo con estudios realizados por Karduck (2018), las aplicaciones más populares utilizadas y recomendadas por los médicos son MyFitnessPal, CalorieKing, Fitbit, Weight Watchers (Weight Watchers International, Inc., Nueva York, NY), SparkPeople (SparkPeople, Inc., Cincinnati, OH) y Lose It! (FitNow, Inc., Boston, MA).
Muchas aplicaciones de promoción están disponibles. Dos estudios previos examinaron su contenido en relación con la pérdida de peso en personas adultas y con el abandono del consumo de tabaco. Ambas revisiones encontraron que las aplicaciones no recomendaban prácticas basadas en teoría o evidencia (Breton, 2011; Abroms, 2011).
Marco metodológico
La investigación es de tipo exploratorio descriptivo, pretende dar una visión general aproximativa respecto del efecto de las nuevas tecnologías en la obesidad con influencia de aplicaciones relacionadas con la nutrición, enfocadas en proveer información sobre el mejoramiento de la alimentación.
El tema de las nuevas tecnologías, en especial el de las aplicaciones (apps) en el campo de la salud, particularmente en el contexto de la obesidad, ha sido poco explorado, y resulta difícil formular hipótesis precisas toda vez que la novedad en el surgimiento de esta innovación tecnológica no admite una descripción sistemática que fomente el uso amigable de las apps especializadas en salud.
Con base en el método cuantitativo, se utilizó la encuesta elaborada para conocer el efecto del uso de las apps entre la población de entre 20 y 39 años, y se realizó un muestreo aleatorio simple, con 207 personas que tuvieran alguna experiencia con aplicaciones relacionadas con la nutrición.
Resultados
De los encuestados, 55.6 % fueron mujeres y 44.4 %, hombres. En relación con su conocimiento de las health apps, 14.2 % dijo ignorar su existencia, y 85.8 %, conocerlas. De ellos, 79 % ha usado las health apps, y 21 %, no. Por otra parte, se observó que 46.9 % se enteró de la app porque la buscó específicamente, 37.3 %, porque le fue recomendada, y 15.8 % la conoció por Internet.
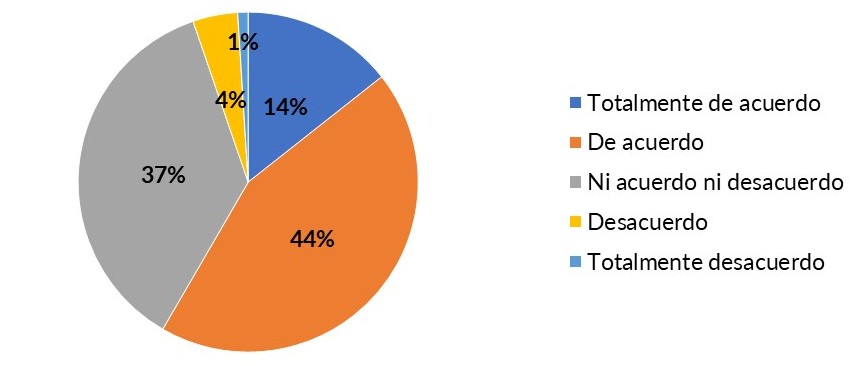
Para preguntar sobre su funcionalidad, se aplicó la escala de Likert: 36.7 % no está de acuerdo ni en desacuerdo con que la health app que utilizan cumple sus requisitos; el 14.5 % está totalmente de acuerdo; y 4.3 % expresa su descontento con la aplicación.
Gráfica 1: funcionalidad de las apps en salud
Fuente: elaboración propia.
La gráfica n.º 2 muestra que el 53.4 % está de acuerdo en que la app que utiliza cumple con sus necesidades de uso para mejorar su salud; el 26.2 % indicó que no está de acuerdo ni en desacuerdo; el 17.5 % señaló estar totalmente de acuerdo en que cumple con sus necesidades; y el 2.4 % dijo estar en desacuerdo.
Gráfica 2: cumplimiento de necesidades de las apps en salud
Fuente: elaboración propia.
Uno de los elementos indispensables de las apps en salud es su adaptación a la vida cotidiana de los usuarios. El 26.6 % de los encuestados se mantienen de manera neutral (ni de acuerdo ni en desacuerdo) frente a la pregunta de si la app se adecua a su rutina diaria, mientras que el 21.3 % está totalmente de acuerdo en que sí se adapta a su vida cotidiana, y 4.8 % está en desacuerdo.
En cuanto a los datos que las apps brindan, 46.9 % está de acuerdo en que conoce las bases de información de la aplicación; 33.8 %, ni de acuerdo ni en desacuerdo; 10.1 % está totalmente de acuerdo; y 7.2 %, en desacuerdo. De los niveles de confiabilidad que otorgan a la apps en una escala de 1 a 5, un 44 % le otorga un nivel de 3; el 25.5 % le da un nivel de 4; el 14.5 %, de 2; el 11 %, de 5; y 5%, de 1.
Gráfica 3: nivel de confiabilidad de las apps en salud
Fuente: elaboración propia.
En el mismo tenor, el requisito de confiabilidad de la apps en salud dio como resultado que 47.3 % está de acuerdo con su cumplimiento, 29.5 %, ni de acuerdo ni en desacuerdo, y 17.9 %, totalmente de acuerdo en que cumple requisitos de confiabilidad.
Gráfica 4: requisitos de confiabilidad de las apps en salud
Fuente: elaboración propia.
Por cuanto al efecto de las apps en salud para el cambio hacia conductas saludables, específicamente en relación con la obesidad y el sobrepeso, 48.3 % de los encuestados aseguran que estas influyen para la mejora de sus hábitos alimenticios, el 26.6 %, que alientan a bajar de peso, el 15.5 %, que influyen en su salud, y el 9.7 %, que tienen por influencia la moda.
Gráfica 5: tipo de influencia en el uso de las apps en salud
Fuente: elaboración propia.
Del total, 61.2 % “sí” exige un tiempo determinado para empezar a observar efectos positivos, y 38.8 %, “no”, lo que refiere su libertad de uso. En relación con la temporalidad de uso de las apps en salud, 49.5 % de los encuestados las utilizó de una a cuatro semanas, 44.1%, de uno a seis meses, y 6.4 %, durante seis meses o más.
En cuanto al efecto del empleo de la aplicación, 62.3 % afirma que mejoró su salud, 35.3 % no percibió cambios, y 2.4 % consideró que el uso de la app perjudicó su salud. La encuesta arrojó que, del 100 %, un 52.7 % sí obtuvo buenos resultados, 34.8 % no percibió cambio alguno, y 12.6 % no obtuvo buenos resultados.
Gráfica 6: efecto del uso de las apps en salud
Fuente: elaboración propia.
Conclusiones
Se puede concluir que existe un alto empleo de las aplicaciones de salud (health apps). Se encontró como factores de uso principales el mejoramiento en la alimentación, la pérdida de peso y la salud, en tercer lugar de prioridad.
Por otro lado, al comparar los resultados de la utilización de las aplicaciones de salud, se encontró que tienden a ser usadas entre una y cuatro semanas, en su mayoría con efectos positivos a la salud de la persona. Los usuarios buscan específicamente las apps cuyo uso se adapte a su rutina y sus necesidades, y tienen un nivel medio de confiabilidad hacia las aplicaciones.
Estas pueden ser prometedoras para ayudar a las personas a mejorar su salud. Sin embargo, la investigación sobre apps para estos y otros fines sanitarios no ha seguido el ritmo de las innovaciones tecnológicas y su eficacia aún no se ha determinado. Aunque se sabe poco sobre la eficiencia de las aplicaciones, una revisión sistemática de la literatura sobre enfoques basados en Internet concluyó que son eficaces para mejorar los resultados conductuales, incluso en el ámbito de la pérdida de peso.
Los efectos del tratamiento de los enfoques con base en las apps no son grandes, pero su potencial para llegar a una gran audiencia podría tener un impacto significativo en la salud pública. Algunas de las razones por las que son eficaces pueden deberse a la capacidad de proporcionar una experiencia adaptada, junto con la facilidad de autocontrol.
Las aplicaciones móviles tienen el atractivo adicional de ser portátiles y estar disponibles para una persona independientemente de su ubicación o entorno. La retroalimentación personalizada y el automonitoreo son relevantes en las intervenciones de cambio de comportamiento.
Las apps tienen el potencial de aumentar aún más la capacidad de recibir comentarios personalizados y autocontrol, ya que se ejecutan en dispositivos móviles de acceso y uso fácil. Desafortunadamente, se sabe poco sobre los tipos de aplicaciones disponibles, sus características y el grado en que incorporan prácticas basadas en la evidencia para el control del peso o la pérdida de peso saludable.
Referencias
Abroms, L. C., Padmanabhan, N., Thaweethai, L. & Phillips, T. (2011). iPhone apps for smoking cessation. American Journal of Preventive Medicine, 40(3), 279-285.
Aguilar-Martínez, A., Tort, E., Medina, F. X. & Saigí-Rubió, F. (2015). Posibilidades de las aplicaciones móviles para el abordaje de la obesidad según los profesionales. Gaceta Sanitaria, 29(6), 419-424, en bit.ly/3bfdNOc.
Aitken, M., & Gauntlett, C. (2013). Patient apps for improved healthcare: from novelty to mainstream. Parsippany, Nueva Jersey: ims Institute for Healthcare Informatics.
Ask, P., Ekstrand, K., Hult, P., Lindén, M. & Pettersson, N. E. (2012). NovaMedTech-a regional program for supporting new medical technologies in personalized health care. Studies in Health Technology and Informatics, 177, 71-75.
Barrera-Cruz, A., Rodríguez-González, A. & Molina-Ayala, M. A. (2013). Escenario actual de la obesidad en México. Revista Médica del Instituto Mexicano del Seguro Social, 51(3), 292-299.
Bernhardt, J. M, Chaney, J. D., Chaney, B. H., Hall, A. K. (2013). New media for health education: a revolution in progress. Health Education & Behavior, 40(2), 129-132.
Breton, E. R., Fuemmeler, B. F. & Abroms, L. C. (2011). Weight loss there is an app for that! But does it adhere to evidence-informed practices? Translational Behavioral Medicine, 1(4), 523-529.
Bukachi, F. & Pakenham-Walsh, N. (2007). Information technology for health in developing countries. Chest, 132(5), 1624-1630.
Chandrasekhar, C. P. & Ghosh, J. (2001). Information and communication technologies and health in low income countries: the potential and the constraints. Bulletin of the World Health Organization, 79(9), 850-855.
Dávila-Torres, J., González-Izquierdo, J. & Barrera-Cruz, A. (2015). Panorama de la obesidad en México. Revista Médica del Instituto Mexicano del Seguro Social, 53(2), 241-249.
Ho, K. (2013). Health-e-Apps: a project to encourage effective use of mobile health applications. BC Medical Journal, 55(10), 458-460.
Jardines Méndez, J. B. (2005). Tele-educación y teleSalud en Cuba: mucho más que desarrollo tecnológico. Acimed, 13(4), 1. Recuperado el 20 de febrero de 2018, de bit.ly/3mmtWI2.
Karduck, J. & Chapman-Novakofski, K. (2018). Results of the Clinician Apps Survey, how clinicians working with patients with diabetes and obesity use mobile health apps. Journal of Nutrition Education and Behavior, 50(1), 62-69.
Márquez-Sandoval, F., Macedo-Ojeda, G., Viramontes-Hörner, D., Fernández-Ballart, J. D., Salas Salvadó, J. & Vizmanos, B. (2011). The prevalence of metabolic syndrome in Latin America: a systematic review. Public Health Nutrition, (14), 1702-1713.
Oms (2017). Nota descriptiva de prensa: Obesidad y sobrepeso, datos y cifras. En bit.ly/3boon5r. Fecha de consulta: 14 de febrero de 2018.
Oms (2014). Informe sobre la situación mundial de las enfermedades no transmisibles 2014. En bit.ly/3nEexlV. Fecha de consulta: 14 de febrero de 2018.
Oms/ops, Organización Mundial de la Salud/Organización Panamericana de la Salud (2011). Paho 63a. Sesión del Comité Regional, en Estrategia y Plan de acción sobre eSalud (2012-2017). Disponible en bit.ly/3vRvc94. Fecha de consulta: 2 de enero de 2017.
Ortiz-Chacha, C. S., Blázquez-Morales, M. S. L., García-González, J., Duarte-Gómez, M. B., Del Carmen De-San-Jorge-Cárdenas, X. M. & Méndez-Main, S. M. (2018). Tecnologías de la información y comunicación para el cuidado y atención del embarazo en el primer nivel de atención. CienciaUAT, 12(2), 40-53.
Ng, M., Fleming, T., Robinson, M., Thomson, B., Graetz, N., Margono, C. & Gakidou, E. (2014). Global, regional, and national prevalence of overweight and obesity in children and adults during 1980–2013: a systematic analysis for the Global Burden of Disease Study 2013. The lancet, 384(9945), 766-781.
Ramsberger, G. & Messamer, P. (2014). Best practices for incorporating non-aphasia-specific apps into therapy. Seminars in Speech and Language, 35(1), 17-24. Thieme Medical Publishers.
Saldívar-Cerón, H. I., Ramírez, A. G., Rocha Acevedo, M. A. & Pérez-Rodríguez, P. (2015). Obesidad infantil: factor de riesgo para desarrollar pie plano. Boletín Médico del Hospital Infantil de México, 72(1), 55-60.
San Mauro Martín, I., González Fernández, M. & Collado Yurrita, L. (2014). Aplicaciones móviles en nutrición, dietética y hábitos saludables: análisis y consecuencia de una tendencia a la alza. Nutrición Hospitalaria, 30(1), 15-24. En bit.ly/3Cmc9X5.
Sherwin-Smith, J. & Pritchard-Jones, R. (2012). Medical applications: the future of regulation. The Bulletin of the Royal College of Surgeons of England, 94(1), 12-13.
Velsen, L., Beaujean, D. J. & Gemert-Pijnen, J. E. (2013). Why mobile health app overload drives us crazy, and how to restore the sanity. Bmc Medical Informatics and Decision Making, 13(1), 23.