María José Ortiz Bergia
El bienestar ha sido definido como la capacidad de los individuos para reducir colectivamente los riesgos asociados a situaciones como el desempleo, la pobreza, la orfandad y/o la enfermedad. En procura de disminuir la incertidumbre asociada a esos riesgos, los grupos humanos han realizado arreglos destinados a prevenir, amortiguar y reparar su impacto a través de prácticas de asignación de recursos de tipo estatales, mercantiles o civiles. Pero el ser víctima de esos riesgos depende de probabilidades dependientes de condiciones socioeconómicas, localización geográfica, género y edad; mientras que los arreglos destinados a gestionarlo también varían espacial, social y temporalmente en su composición, densidad e institucionalización. En otros términos, el bienestar constituye un producto histórico que no se distribuye de manera homogénea a lo largo de la sociedad, sino que se materializa de manera variable producto de condicionamientos ambientales, económicas, políticos, institucionales, culturales y sociales (Martínez Franzoni, 2008).
Durante el siglo xx en la Argentina, las condiciones sanitarias consideradas adecuadas han sido aquellas en las que se han reducido los riesgos de enfermar producto de causas evitables asociadas a factores socioeconómicos y ambientales. Para alcanzar ese objetivo fueron creados diferentes esquemas de preservación de la salud y curación de las enfermedades mediante prácticas de asignación de servicios de tipo solidarios, como las obras sociales y las mutualidades; intervenciones de tipo caritativo, servicios mercantilizados, como clínicas, sanatorios y consultorios particulares, y esquemas públicos de provisión de servicios de salud dependientes de distintas jurisdicciones.
Tomando como dato inicial la heterogeneidad existente en las capacidades de los grupos humanos para definir y gestionar su bienestar, en este capítulo nos interesa interrogarnos sobre cómo se ha modificado la estructura de riesgos asociada a la salud de los pobladores rurales en el territorio cordobés entre los años sesenta del siglo xx y comienzos del xxi y qué arreglos se han llevado a cabo para prevenir las enfermedades y reparar sus consecuencias en ese grupo humano. Nuestro supuesto principal es que, si bien los riesgos y los arreglos para asegurar el bienestar no han sido uniformes, la salud de los cordobeses ha variado según su inserción urbano/rural, pero fundamentalmente de acuerdo a su situación socioeconómica. Esto último ha determinado variadas posibilidades de enfermar, así como diferentes capacidades para curarse.
Si bien esta investigación se centra en las condiciones sanitarias de la población rural, la rigidez de las categorías estadísticas no nos puede hacer olvidar a aquellas personas que, sin ser rurales en términos estrictos, también han vivido bajo las lógicas, relaciones y ritmos del mundo rural, por lo que son afectadas por sus riesgos. Esto cabe para los pueblos que se desarrollan a la vera de los sembradíos, quienes habitan en las zonas periurbanas o quienes se organizan alrededor de las demandas de servicios de los productores agropecuarios. Debemos adoptar entonces una definición más amplia para integrar a todas aquellas personas cuyas vidas transcurren estrechamente ligadas al mundo rural.
Es necesario advertir, por último, que en el desarrollo de este trabajo, hemos debido sortear la escasa sensibilidad de la burocracia estadística y de los expertos por las expresiones del mundo rural durante la segunda mitad del siglo xx. Por consiguiente, para aprehender sus condiciones de vida y de salud hemos decidido llevar a cabo un estudio comparativo entre dos departamentos con muy baja densidad poblacional. Esto nos impide generalizar los supuestos elaborados al mundo rural en su extensión, pero sí nos permite inferir algunas proposiciones sobre el bienestar y las prácticas de sus pobladores. Las fuentes con las que trabajamos son estadísticas producidas por las agencias oficiales nacionales y provinciales con datos relativos a población, desempeño socioeconómico, índices vitales y servicios sanitarios. También relevamos memorias, noticias, planes e informes producidos por distintos actores científicos, activistas y agentes estatales involucrados en temáticas relativas a la salud pública entre los años sesenta y comienzos del siglo xxi.
El mundo rural cordobés
A lo largo de la segunda mitad del siglo xx, la población rural cordobesa ha constituido un grupo humano en constante reducción en términos absolutos y relativos, siendo del 47% en 1947, 32% en 1960 a 14% en 1991, 11% en 2001 y 10% en 2010 de la población provincial de acuerdo a los censos nacionales. En la región pampeana, durante ese período, ha sido perceptible la migración de los productores agropecuarios desde las unidades de explotación hacia los espacios urbanos y también la reducción de la mano de obra agrícola a instancias de los procesos de tecnificación (Álvarez y Bertone, 2008). En lo que hace a la región extrapampeana cordobesa, el noroeste históricamente ha expulsado población hacia los polos urbanos. En ambas regiones, sin embargo, los procesos migratorios se han intensificado en las dos últimas décadas como resultado de las transformaciones introducidas por la agriculturización como la concentración de la producción, el uso intensivo de tecnología y la explotación de grandes unidades productivas (Britos y Barchuk, 2008: 98).
Pero si la población rural cordobesa ha disminuido en forma constante, todavía a comienzos del siglo xxi algunos departamentos siguen sin contar con población urbana –Minas y Pocho– y la densidad poblacional es reducida en muchos de los departamentos del norte y el oeste provincial, con una a dos personas por km². Lo mismo sucede en los departamentos más sureños de la región pampeana, la llamada “pampa seca”, como General Roca y Presidente Roque Sáenz Peña, en donde la densidad poblacional es muy baja, de 2,8 y 4,4 personas por km² respectivamente (Censo 2010). Los datos relativos a cantidad de población rural e incremento de la urbanización, de todos modos, no son ociosos, en la medida en que estos procesos tienen como consecuencia una reducción de la incidencia de las enfermedades tradicionalmente asociadas a ese modo de vida y la pérdida de gravitación de la salud de ese grupo humano en la agenda pública.
Con la finalidad de explorar la variabilidad espacial existente en el territorio cordobés realizamos una comparación entre dos departamentos con importante población rural en el último censo. Elegimos para ello los departamentos de Pocho, en el oeste, y General Roca, el más septentrional de la provincia, el primero sin población urbana y el segundo con muy baja densidad poblacional, 2,8 personas por km².
Mapa 1. Departamentos y regiones socio-agrarias de Córdoba
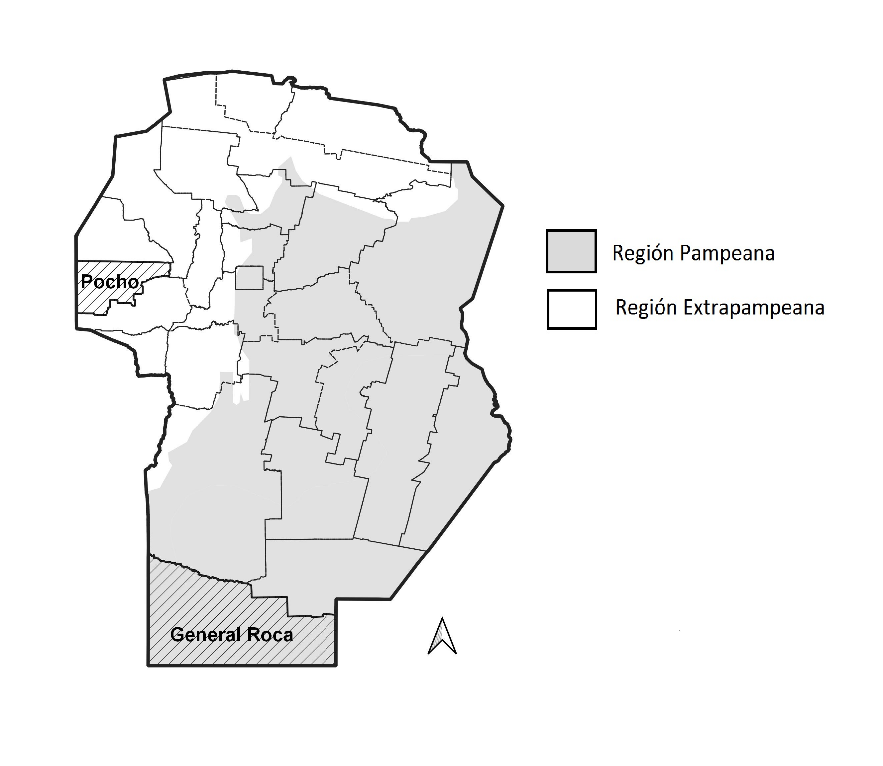
Fuente: elaboración propia. Datos IGN y Parques Nacionales.
El departamento Pocho se localiza en el llamado Valle de Traslasierra en el límite occidental de las Sierras Grandes. En el transcurso de cincuenta años, el departamento ha perdido un cuarto de su población, no cuenta con población urbana y su población rural se distribuye en forma dispersa y aglomerada de manera uniforme (Censos 1960 y 2010). A mediados del siglo xx, el 89% de su superficie estaba ocupada por campos naturales de pastoreo o bosques que sustentaban actividades ganaderas, bovinas y caprinas de baja intensidad (Censo Nacional Agropecuario, 1960). Esa estructura económica generaba un escaso producto bruto regional que en los años cincuenta[1] se reducía al 0,1% del total provincial (Consejo Federal de Inversiones, 1965, t. V: 233). Los bajos niveles de producción se condecían con el cuadro socioeconómico que se atribuía al noroeste cordobés. En los años sesenta los pobladores de la región tenían niveles de ingresos per cápita que solo alcanzaban al 50% del promedio nacional y, según una encuesta realizada entre médicos que trabajaban en la zona, entre un 20 y un 50% de la población tenía algún grado de desnutrición (Centro Universitario de Política Social, 1972: 300, 449).
A comienzos del siglo xxi, el 85% (Censo Agropecuario Nacional, 2008) de la superficie del departamento Pocho seguía poblada de bosque nativo y pastizales y su participación en el producto bruto regional se mantenía estacionario en un 0,1% (DGEC, 2015). Ese contexto productivo generaba situaciones de vulnerabilidad social con un 49,44% de los hogares del departamento con algún tipo de privación, en un 83% de tipo habitacional (DGEC, 2008), y solo un 39% de las personas con cobertura de salud, cuando el promedio provincial alcanzaba el 67,10% (Censo, 2010).
El departamento General Roca, por su parte, se localiza en la llamada “pampa seca”, un territorio históricamente identificado con la gran propiedad ganadera y su baja densidad poblacional. De todos modos, los procesos de urbanización del último medio siglo produjeron una triplicación de su población urbana y la disminución en más de un cuarenta por ciento de su población rural (Censos 1960 y 2010). Solo entre 1991 y 2010 su población rural dispersa se redujo a la mitad (Censos, 1991 y 2010).
De acuerdo a su perfil ganadero, este departamento en los años sesenta tenía un 74% de su superficie con pasturas (Censo Nacional Agropecuario, 1960) y generaba el 2,5% del producto bruto provincial, lo que hacía un producto per cápita cinco veces mayor al del departamento Pocho (Consejo Federal de Inversiones, 1965, t. V: 233). Para 2008 el proceso de agriculturización había reducido a la mitad las explotaciones ganaderas de General Roca y la superficie con forrajeras alcanzaba solamente al 41% de la superficie del departamento. En ese nuevo escenario, el 43% de la superficie implantada tenía cultivos cerealeros y oleaginosos, con predominio de soja (55%) (Censo Agropecuario Nacional, 2008). Las estadísticas socioeconómicas departamentales seguían siendo mejores a las del departamento Pocho, con un 1,9% del producto bruto provincial, lo que hacía que su promedio per cápita fuera tres veces superior (DGEC, 2015). Estos indicadores se trasladaban a las condiciones sociales, con un porcentaje de hogares con privación que se reducía al 19,53%, en un 75% de tipo habitacional (DGEC, 2008) y un 65% de la población con cobertura de salud (Censo, 2010).
El relevamiento de esos guarismos permite, en definitiva, identificar a Pocho y General Roca como departamentos expresivos de la heterogeneidad de las condiciones socioeconómicas del mundo rural cordobés en la segunda mitad del siglo xx. Esto nos habilita entonces a compararlos para elaborar una imagen aproximada de la variabilidad temporal y espacial de la salud rural cordobesa en los cincuenta años bajo estudio.
De los sesenta a los ochenta
La población cordobesa ha experimentado a lo largo del siglo xx un mejoramiento de sus condiciones físicas, lo que se ha traducido en un incremento en diez años en su esperanza de vida y una reducción importante de las tasas de mortalidad bruta y, en especial, de mortalidad infantil.
Tabla 1. Indicadores vitales de la población de la provincia de Córdoba, 1941-2010
| Año | Tasa bruta de mortalidad (‰) | Tasa de mortalidad infantil (‰) | Esperanza de vida al nacer |
| 1941 | 10,6 | ||
| 1951 | 9,1 | 61,9 (1947) | |
| 1961 | 8,2 | 57 (1960) | 65,4 (1960) |
| 1970 | 8,6 | 51 | s/d |
| 1980 | 7,9 | 26 | 70,9 |
| 1991 | 7,8 | 22 | 72,8 |
| 2000 | 7,4 | 15 | 74,9 |
| 2010 | 8,2 | 11 | 75,9 |
Fuente: DGEC, 2014.
Sin embargo, si comparamos las diez primeras causas de mortalidad de los departamentos bajo estudio, llegamos a la conclusión de que esos procesos se vivieron a velocidades distintas. En los años setenta, en General Roca las principales causas de mortalidad estaban ligadas a enfermedades del sistema circulatorio y a tumores malignos, lo que lo asimilaba a un estadio avanzado de transición epidemiológica en el que la población era afectada por enfermedades crónicas no transmisibles. En cambio, entre las diez primeras causas de mortalidad en Pocho, junto a los tumores malignos y las cardiopatías, se incluía el chagas, la enteritis y las diarreas y los estados morbosos no identificados. En un informe de comienzos de los años ochenta, se constataba que las patologías prevalentes en el departamento Pocho eran el chagas, las enfermedades diarreicas en menores de un año, la varicela y la brucelosis (Provincia de Córdoba, 1984a: 193). Esto significaba que la población rural del noroeste provincial todavía era afectada por enfermedades evitables producto de las deficientes condiciones de infraestructura como viviendas, agua potable, sistemas de desechos óptimos y acceso a los servicios de salud.
Para los años setenta se estimaba que el 70% de la población adulta de la región noroeste de la provincia estaba infectada de chagas (Provincia de Córdoba, 1977: 71). Esta endemia era acuciante:
… en una de las áreas más infectadas por la enfermedad de Chagas –Serrezuela– el 15% de los entrevistados afirma que no existe allí tal enfermedad, y el 6% afirma no saber si existe. Estando allí infectado cerca del 100% de la población, podríamos preguntarnos si no será una defensa psicológica para reducir la ansiedad, o si es mera falla en los servicios de educación para la salud, orientación y difusión. (Centro Universitario de Política Social, 1972: 175).[2]
La proliferación de esta enfermedad parasitaria era el producto de las condiciones del hábitat rural, el predominio de los ranchos, los altos índices de pobreza y la falta de educación para la salud. Según el censo de 1980, los ranchos alcanzaban una proporción del 45% de las viviendas en Pocho. En contraposición, en General Roca el porcentaje de los ranchos disminuía al 1,42% (Censo, 1980).
Durante la segunda mitad del siglo xx, la zona sureste no fue ajena a la incidencia de las enfermedades endémicas propiamente rurales, pero su suerte fue diferente producto principalmente del contexto socioeconómico de desenvolvimiento. A mediados del siglo xx, la fiebre hemorrágica argentina se extendió por una importante zona de la región pampeana y los principales afectados fueron los trabajadores migrantes que vivían en precarias condiciones durante el tiempo que duraba su colocación.[3] De todos modos, la excepcionalidad de su lugar de radicación, el centro del área pampeana, y su impacto sobre el ciclo productivo generaron una veloz atracción sobre esa enfermedad nueva y la inversión de recursos humanos y materiales, tanto privados como públicos, que permitieron en un par de décadas conocer su etiología, crear un tratamiento y una vacuna eficaces (Agnese, 2011). En este éxito no fue menor la capacidad de articulación desde abajo de demandas populares que impulsaron la acción estatal (Gárgano y Piaz, 2017).
Los departamentos del noroeste también tenían porcentajes de mortalidad por “síntomas y estados morbosos mal definidos” que alcanzaban al 10% cuando el promedio provincial era del 3,2%.[4] Esas cifras delataban mayores dificultades para acceder a la medicina diplomada en el momento de la muerte. Esto estaba estrechamente vinculado con las asimetrías en la distribución de los recursos médicos y la manera en que la pobreza de la región se traducía en dificultades para asegurar servicios de salud básicos. En los departamentos del noroeste había solo seis médicos cada 10.000 habitantes, cuando el promedio provincial era superior a doce (Centro Universitario de Política Social, 1972: 453). Para 1977 se afirmaba que la distribución de los profesionales implicaba “un médico para menos de 200 habitantes en la ciudad Capital y uno para 3.500 habitantes en el departamento Tulumba” (Provincia de Córdoba, 1977: 18-28). En 1969 en el departamento General Roca había 1,41 médicos cada mil habitantes, lo que, si bien era una relación médicos-población inadecuada, superaba ampliamente los 0,61‰ médicos que existían en Pocho (Provincia de Córdoba, 1977: 32).
Ese reducido equipamiento sanitario generaba dificultades en el acceso de la población a la medicina en la región extrapampeana, con bajos niveles de vacunación y de educación para la salud. Una muestra de ello era la existencia de un porcentaje alto de partos sin hospitalización. El 39% de los partos en San Alberto se realizaba en los domicilios, 40% en Pocho, 44% en Cruz del Eje, 55% en Tulumba y 81% en Minas, cuando el promedio provincial era de 5,5% (Provincia de Córdoba, 1977: 71). Los problemas en el acceso a la salud se complejizaban dada la geografía de la región y la infraestructura existente. La red vial era insuficiente y deficiente para una fluida comunicación e intransitable en momentos de lluvia.
Los pobladores rurales de la provincia no solo enfrentaban riesgos distintos de enfermar, sino que también tenían maneras diferentes de cuidar su salud. Si analizamos esta cuestión a través de los oferentes existentes a mediados de los años setenta, sabemos que en la zona sanitaria 8, integrada por los departamentos General Roca y Roque Sáenz Peña, el 55,3% de los establecimientos de salud eran estatales, el 5,3% dependía de obras sociales y mutuales mientras que el 39,4% eran privados. En las localidades pampeanas el activismo civil posibilitaba crear una estructura de servicios a través del mutualismo, el cooperativismo agrario y las empresas privadas. En cambio, los establecimientos de salud correspondientes a la zona sanitaria 2 (Pocho, Minas, San Alberto, San Javier y Cruz del Eje) eran en un 90,1% estatales, 2,5% dependientes de obras sociales y solamente en un 7,4% privados (Provincia de Córdoba, 1977). En esta última región predominaban por consiguiente los arreglos familiares y estatales en la atención de la salud.
Es necesario señalar, no obstante, que es difícil cuantificar la acción estatal sobre la salud rural dado que esta superó la contratación de personal sanitario y la administración de establecimientos hospitalarios. La etapa abierta en los años sesenta puede ser identificada a nivel internacional por la centralidad de las problemáticas sanitarias rurales, con la difusión de las campañas de saneamiento, prevención, promoción comunitaria de la salud y la generación de una agenda técnica fuertemente orientada a conocer, diagnosticar, intervenir y transformar los espacios rurales (Cueto y Palmer, 2014: 204). En ese contexto, las endemias como el chagas y en especial su dispersión producto de las migraciones campo-ciudad, hicieron que las condiciones de vida de la población rural, en particular de la población empobrecida del noroeste cordobés, fuera un núcleo de la retórica política del período. Para finales de los años setenta, se aseveraba que entre los programas sanitarios provinciales se priorizaba la atención de la madre y el niño, la lucha contra la enfermedad de Chagas y la atención de la salud en las zonas sanitarias 1 y 2 (norte y oeste provincial) (Provincia de Córdoba 1977: 4). A tono con esas metas de políticas públicas, fueron instrumentados programas destinados a la prevención y control del chagas y se creó la figura de los promotores sanitarios rurales que ejecutaban políticas de prevención de las endemias rurales y propendían a la protección madre e hijo. Sin embargo, es necesario matizar el alcance de esas intervenciones producto del contexto institucional en el que se desplegaron. Durante las décadas del sesenta y setenta, a nivel subnacional la inversión en salud pareció estancarse y el desenvolvimiento de las agencias sanitarias se vio afectado por los permanentes recambios institucionales producidos por la inestabilidad política argentina de la etapa. Como consecuencia, el promedio de antigüedad de los establecimientos médicos era de treinta años, y muchos de los programas de salud en curso, como el materno infantil, la atención de la lepra y venéreas, se reducían a la capital provincial (Provincia de Córdoba, 1977: 3-4).
Los contrastes en los riegos sanitarios y en los arreglos sociales a nivel departamental durante las décadas en estudio estuvieron estrechamente vinculados con las condiciones en que la población producía, consumía y se curaba. La región pampeana durante el siglo xx constituyó un espacio productivo generador de riquezas, cuya población mostró indicadores semejantes o superiores al promedio provincial en términos de consumo, vivienda, educación y trabajo. Esas condiciones socioeconómicas favorecieron la creación de infraestructura de servicios públicos como la electricidad, los caminos y el agua, el acceso a una alimentación adecuada, a servicios educativos, la edificación de viviendas de material que eliminaban vectores de enfermedades endémicas y el financiamiento de un subsistema privado de salud. Esas variables contrastaban con la situación de la región extrapampeana en la que subsistía una alta proporción de hábitats precarios, una limitada infraestructura de saneamiento, dificultades alimentarias y escasez de servicios asistenciales.
A comienzos del siglo XXI
Durante la década pasada, los riesgos sanitarios a nivel departamental eran distintos a los de los años setenta. Tanto en Pocho como en General Roca las principales causas de mortalidad en 2010 eran los tumores malignos, las enfermedades del sistema circulatorio y las lesiones vasculares sobre el sistema nervioso central, enfermedades crónicas no transmisibles vinculadas a una población envejecida (DCE-MS, 2010). La creciente urbanización, el fortalecimiento de los servicios de salud públicos y el mejoramiento de la infraestructura habitacional habrían reducido las enfermedades tradicionalmente evitables causadas por la inserción territorial y las desigualdades socioeconómicas. Una excepción, sin embargo, ha sido la enfermedad de Chagas.[5] Para finales de los años noventa, según las autoridades de salud provincial, en la zona endémica el 11% de las personas estaban infectadas, un total de 25.000 personas (LVI, 7/9/98). En la localidad de Chancaní en el departamento Pocho, ocho de cada diez de sus pobladores adultos estaban enfermos de chagas (LVI, 15/9/98), y uno de cada cuatro, de brucelosis (LVI 26/11/98). Durante la década siguiente, el chagas siguió siendo una de las diez primeras causas de mortalidad en el departamento Pocho.
Es necesario advertir que en lo que hace a los riesgos sanitarios, un nuevo fenómeno se comenzó a dibujar a partir de los años noventa en el cuadro de morbimortalidad de la población rural producto de las transformaciones asociadas a los agrotóxicos. La superficie cordobesa cultivada pasó en menos de diez años de dos a cuatro millones y medio de hectáreas (1997 y 2007) (Álvarez, 2009: 59), esto convirtió a la provincia en la primera productora nacional de soja. Desde entonces se volcaron sobre el ambiente millones de litros de agrotóxicos que producen efectos visibles sobre la naturaleza y las personas. Los casos de cáncer, alergias, problemas respiratorios, abortos espontáneos y malformaciones congénitas se multiplican entre los pobladores de las zonas aledañas a las unidades productivas, los trabajadores que manipulan los insumos y quienes viven cerca de instalaciones de acopio. Los departamentos dedicados a la explotación sojera, Marcos Juárez, Roque Sáenz Peña, Unión y San Justo en el período 2004-2009, tenían una tasa de mortalidad por cáncer de entre 216 y 229 muertes anuales por cada 100 mil habitantes, cuando el promedio provincial era de 160,8 muertes (LVI, 16/11/14). Esas altas tasas se replicaban en la zona vecina de Santa Fe. En Monte Maíz los estudios encargados por las autoridades municipales calculaban una duplicación de la tasa bruta provincial de incidencia del cáncer (Gómez Lende, 2017: 10; Reduas, 2014). En Canals un relevamiento local advertía que el cáncer era el responsable del 55% de las muertes, cuando el promedio provincial era menor al 20%. La Asamblea de Vecinos Autoconvocados afirmaba:
El descontrol de las fumigaciones, la circulación de máquinas por el pueblo, la presencia de depósitos donde lavan las fumigadoras al lado de las casas nos pusieron en alerta, mientras que en paralelo observamos cómo proliferan casos de cáncer, afecciones en la piel, malformaciones que los propios médicos que nos atienden nos hicieron relacionar con este cuadro ambiental. (Página 12, 3/9/18).
Si pasamos de la descripción de los riesgos sanitarios a los arreglos que la población realizó para atender a su salud, en los espacios rurales estas tareas fueron constreñidas por la carencia de incentivos para atraer y retener a los profesionales de la salud. Según informes oficiales y gremiales en las áreas rurales de la provincia de Córdoba había 19,05 profesionales de la salud (médicos, enfermeras y obstétricas) cada 10.000 habitantes, cuando en las áreas urbanas esa proporción ascendía a 81,41 cada 10.000 habitantes (Provincia de Córdoba, 2012). Según la Federación médica local las poblaciones de menos de 10.000 habitantes tenían una proporción de un médico cada 500 habitantes, mientras que aquellas de más de 30.000 habitantes tenían un médico cada 150 habitantes (Federación Médico Gremial, 2018).
En el norte cordobés este problema era histórico y los escasos médicos que allí se instalaban lamentaban la falta de capacitación, los costos del transporte, las dificultades para regular sus honorarios y el uso del pluriempleo (LVI, 18/12/2018). Pero esa dificultad también se presentaba en la región pampeana,
En La Palestina, a 33 kilómetros al sudoeste de Villa María, la población llega a las 600 personas con la zona rural. Cuentan con un médico durante la semana al que se le garantiza vivienda y la posibilidad de atender por la tarde en su consultorio particular. Es parte de los incentivos para que el profesional se quede. (LVI, 21/9/08).
De acuerdo a estadísticas del Colegio de Médicos local, en los dos departamentos bajo análisis, Pocho y General Roca, el promedio de médicos cada mil habitantes era inferior a los 2,5‰ propuestos por la OPS y estaban muy alejados de los 8,63‰ de Córdoba capital, la que concentraba la mayor parte de los graduados (LVI, 17/5/19).
Pero aun con dificultades semejantes en la capacidad para asegurar infraestructura médica, entre ambos departamentos subsistían las asimetrías. Hace diez años, los indicadores hospitalarios mostraban que el departamento Pocho tenía un promedio de 0,67 consultas médicas por habitante por año mientras en General Roca la cifra casi se duplicaba, con un promedio de 1,30 consultas médicas por habitante (DCE-MS, 2010). Asimismo, el departamento Pocho tiene una cifra de 0,74‰ médicos por habitante mientras General Roca casi duplica esa proporción, con 1,35‰ (LVI, 17/5/19).
Resta interrogarse respecto a quiénes eran los efectores en ese sistema de salud. De acuerdo a la información suministrada por el registro federal de establecimientos de salud para 2019 (Secretaría de Gobierno de Salud, 2019) el departamento Pocho tuvo cinco centros de salud y un hospital de dependencia municipal. En el caso de General Roca disponía de cinco hospitales municipales y uno provincializado en 2008. Además, contaba con diez dispensarios, centros de salud, puestos o postas sanitarias de dependencia municipal. De carácter privado solamente disponía de un servicio de emergencias, dos servicios de traslados y un centro de rehabilitación. Esos datos muestran que la prestación de servicios de salud entre los pobladores rurales se ha convertido en un problema eminentemente estatal y principalmente municipal.
Uno de los procesos subyacentes a ese esquema ha sido una estatización forzada de los servicios de atención de la salud producto de la reducción del subsistema privado. Entre 2000 y 2015 se calculaba que había desaparecido más del 60% de las instituciones privadas de salud en toda la provincia (de 425 a 163) (Federación Médico Gremial, 2018) y para 2019 solo 52 localidades sobre un total de 427 contaban con clínicas privadas con capacidad de internación (LVI, 17/5/19). Más precisamente, solo en la mitad de los departamentos de la región extrapampeana quedaban establecimientos de salud privados. Según referentes en el área, “cerraron clínicas y centros de atención, se achicó la cantidad de camas disponibles, desaparecieron especialistas y, en muchos lugares, es imposible acceder a medicamentos bastante comunes en otros distritos de la misma provincia” (LVI, 18/12/2018). Pero la novedad fue la generalización de ese fenómeno también en la región pampeana. La crisis económica de finales de los años noventa redujo la oferta médica privada al producir el quiebre de obras sociales, clínicas privadas y cooperativas de servicios públicos. Según un intendente de una localidad de esa región: “El dispensario pasó de ser el lugar en que se atendían los más carecientes al que se atiende toda la población” (LVI, 21/9/08).
Pero la salud no solo se ha estatizado, también ha sido municipalizada. La aplicación de los programas de reforma del Estado en Córdoba implicó la descentralización sobre los municipios de las prestaciones de atención primaria que administraba el Estado cordobés –puestos sanitarios, dispensarios, centros materno-infantiles y hospitales vecinales–. Este proceso se inició en 1989 de forma consensuada para luego forzarse en el contexto de la intensa crisis fiscal de mediados de los años noventa. Cuando en esa coyuntura fueron municipalizados el 91% de los efectores de primera complejidad (526) (Cingolani, 2000), algunos municipios cerraron los servicios por falta de recursos (LVI, 15/9/98; 21/7/01; 13/5/02) y otros resolvieron reducir las prestaciones ofrecidas (LVI, 31/7/00). En el momento económico más crítico de los años iniciales del siglo xxi, un exlegislador afirmaba: “En el norte no existe vacunación a los chicos ni a las mujeres. Las parturientas dan a luz en pleno campo. Hay un abandono total de la salud” (LVI; 18/6/00). En El Brete, localidad del norte cordobés con 1.400 habitantes, el presidente comunal afirmaba: “¿A quién se le puede cobrar impuestos aquí, si la prioridad es comer?” (LVI, 2/1/01). En paralelo a este proceso de municipalización de las responsabilidades sanitarias del interior de la provincia, en los años noventa también fueron desmantelados programas específicos en salud rural, como aquel que financiaba a los promotores sanitarios (LVI, 7/9/98) y fueron debilitados los programas de control y prevención del chagas (LVI, 27/5/04).
Avanzada la primera década del siglo xxi, las políticas nacionales y provinciales han comenzado a fortalecer las estrategias de atención primaria de la salud mediante la distribución de medicamentos, la compra de instrumental, la asistencia de médicos y la asignación de presupuesto. A su vez, se pusieron en marcha programas de salud rural e incentivos para la radicación de médicos en el interior de la provincia (LVI, 11/9/00; 6/3/08). Esto permitió mejorar los servicios de salud públicos municipales y algunos indicadores comenzaron a mostrar resultados positivos como el incremento de la atención médica en el parto, que alcanzó cerca de la totalidad de los nacimientos (Provincia de Córdoba, 2006: 56). A instancias de estos procesos, en localidades de Pocho la población tenía la percepción de que la atención médica había mejorado con una mayor concurrencia de médicos y especialistas (LVI, 17/5/19). En lo que hace a las endemias regionales tras varios años de desatención, el ministerio provincial comenzó a implementar programas dirigidos a impedir la transmisión vectorial de la enfermedad de Chagas con la erradicación de vivienda-rancho.[6] Para 2019 se contabilizaban 2.393 casas edificadas a través de programas habitacionales focalizados en los pobladores rurales del noroeste cordobés (Prensa Gov. 12/8/19).
Conclusión
Los riesgos para la salud y las prácticas destinadas a preservarla y repararla constituyen productos históricos que han variado en el tiempo y en el espacio. En este capítulo propusimos un recorte de la temática centrándonos en las transformaciones operadas en las condiciones sanitarias de los pobladores rurales cordobeses entre aproximadamente 1960 y 2010. Esto nos ha permitido constatar que el rasgo más notorio ha sido la heterogeneidad de los riesgos de enfermar y las posibilidades de curar existentes en los contextos rurales cordobeses.
En lo que hace a las últimas décadas, los procesos de urbanización y el mejoramiento de las condiciones habitacionales y los servicios de salud públicos habrían reducido las brechas en el cuadro de mortalidad de la población rural de la provincia. No obstante, los habitantes del mundo rural siguieron teniendo un desigual acceso a los servicios sanitarios producto de las asimetrías existentes en las condiciones socioeconómicas, que constreñían los presupuestos municipales y modelaban la dispersión de profesionales. Esas diferencias se plasmaban también en los riesgos de enfermar haciendo que el chagas, sinónimo de pobreza, pudiera pervivir en las regiones extrapampeanas, mientras el cáncer se incrementaba al ritmo de la riqueza producida por las nuevas condiciones de explotación económica pampeana.
Fuentes
La Voz del Interior (LVI)
Página 12
Portal de prensa de la provincia de Córdoba
Censos Nacionales de Población, 1947, 1960, 1970, 1980, 1991, 2001, 2010.
Centro Universitario de Política Social, Universidad Nacional de Córdoba (1972). Diagnóstico Social del Noroeste de la Provincia de Córdoba. Tomo 1. Córdoba: Mecanografiado.
Consejo Federal de Inversiones – Instituto Torcuato Di Tella (1965). Relevamiento de la estructura regional de la economía Argentina. Buenos Aires: Ediciones CFI.
Departamento Central de Estadísticas, Ministerio de Salud, Provincia de Córdoba (DCE-MS). Indicadores básicos de Salud de la Provincia de Córdoba. (Descarga jul. 18) https://datosestadistica.cba.gov.ar/dataset/indicadores-basicos-de-salud
Dirección General de Estadística y Censos (DGEC), Provincia de Córdoba. (2008). Censo de Población de la Provincia de Córdoba. (Descarga mar. 19) http://web2.cba.gov.ar/actual_web/estadisticas/censo2008/index.html
DGEC (2014). Volumen, estructura y dinámica poblacional de la Provincia de Córdoba. (Descarga feb. 19) https://bit.ly/2nRtdmv
DGEC (2015). Producto Bruto Geográfico. (Descarga jul. 19)
https://estadistica.cba.gov.ar/conoce-cordoba/
Dirección Nacional de Estadística y Censos (1964). Censo Nacional Agropecuario 1960. Buenos Aires.
Federación Médico Gremial de la Provincia de Córdoba (2018). Análisis de Situación de la Salud en el Interior de la Provincia de Córdoba. Diagnóstico-Propuestas-Conclusiones. Córdoba. (Descarga sep. 19) https://bit.ly/2Qhpzgf.
INDEC. Censo Agropecuario Nacional 2008. (Descarga sep. 19) https://bit.ly/2ELQ34f.
Ministerio de Bienestar Social, Provincia de Córdoba (1971). Doctrinas y políticas de salud pública. Córdoba.
Provincia de Córdoba (2012). Primer taller de medición y monitoreo de indicadores de las metas de recursos humanos para la salud en la provincia de Córdoba. Córdoba (Descarga jul. 19) https://bit.ly/2MoLC3h.
Provincia de Córdoba (1977). Diagnóstico Proyectivo, sector salud. Córdoba: Mecanografiado.
Provincia de Córdoba (1984a). El noroeste cordobés. Caracterización general. Córdoba: Mecanografiado.
Provincia de Córdoba (2006). Objetivos del milenio. Informe provincia de Córdoba, año 2006. (Descarga sep. 19) https://bit.ly/2Sj6rAX.
Red universitaria de ambiente y salud. (2014). Evaluación de la salud colectiva socio-ambiental de Monte Maíz. (descarga mar. 19) https://bit.ly/2Zl199v.
Secretaría de Gobierno de Salud, Estado Nacional. Listado Establecimientos de Salud Asentados en el Registro Federal (REFES) de Agosto 2019 (descarga ago. 19) http://datos.salud.gob.ar/dataset/336cf4d9-447a-44c4-8e34-0ba1fc293d55/archivo/93f90ef0-dd2d-4b19-b0f0-1bc2b921490a
Bibliografía
Agnese, G. (2011). Historia de la fiebre hemorrágica argentina. Imaginario y espacio rural (1963-1990). Rosario: Prohistoria.
Álvarez, M. F. S. y Bertone, C. L. (2008). La agriculturización en Argentina y sus efectos en la dinámica demográfica. Estudio de caso de la provincia de Córdoba, por departamentos, 1980-2005. III Congreso de la Asociación Latinoamericana de Población, ALAP, Córdoba, 2008. (Descarga septiembre 18) https://bit.ly/2rqHNU8.
Álvarez, M. F. S. (2009). Pocos ganan, muchos pierden: soja, agroquímicos y salud: Departamento Río Segundo, provincia de Córdoba, Argentina. Villa María: Eduvim.
Britos, A. H. y Barchuk, A. H. (2008). Desarrollo agrario, estructura parcelaria y economía familiar en la Provincia de Córdoba. Agriscientia, Vol. XXV (2), pp. 97-110.
Cincolani, M. (2000). La cooperación intermunicipal después de la descentralización en la provincia de Córdoba: oportunidades y restricciones. Quilmes: UNQ. (Descarga septiembre 18) https://bit.ly/2PRIQpF.
Gárgano, C. y Piaz, A. (2017). Fiebre hemorrágica Argentina. Conflictos y desafíos para la ciencia en el ámbito rural. Asclepio, 69 (1), p. 178.
Cueto, M. y Palmer, S. (2014). Medicine and Public Health in Latin America A History. Cambridge University Press: Cambridge.
Martínez Franzoni, J. (2008). ¿Arañando bienestar? Trabajo remunerado, protección social y familias en América Central. Buenos Aires: CLACSO, Consejo Latinoamericano de Ciencias Sociales.
Pinto Dias J. C. (2012). Tendencias sociales de la enfermedad de Chagas para las próximas décadas. Salud Colectiva, 8 (Supl. 1), S39-S48.
Tumas, N. (2016). Determinantes sociales y ambientales del cáncer de mama. Estudio socioecológico y de caso-control en la provincia de Córdoba (Argentina), últimas décadas. Doctorado en Demografía, Córdoba. (Descarga septiembre 18) https://bit.ly/2tGRT3P.
Zabala, J. P. (2012). La enfermedad en su laberinto: avances, desafíos y paradojas de cien años del Chagas en Argentina. Salud Colectiva, 8 (Supl. 1), S9-S21.
Zabala, J. P. (2010). La enfermedad de Chagas en la Argentina. Investigación científica, problemas sociales y políticas sanitarias. Bernal: UNQ.
- Promedio de los datos elaborados para los años 1953, 1958 y 1959.↵
- La cronicidad de la enfermedad, la falta de síntomas visibles y la posibilidad de convivir con la misma es lo que hace que “las comunidades afectadas, en general, no consideren al chagas como un tema de salud notorio o no lo sientan como una problemática para manifestar de manera espontánea” (Sanmartino, 2006. Citado por Zabala, 2010: 14).↵
- La misma constituye una “virosis aguda, endemiepidémica que afecta predominante a la población rural de una extensa región de la pampa húmeda. Fue reconocida y descripta en 1955. Desde entonces se extendido progresivamente sobre 150.000 km² de la región pampeana, abarcando el noroeste de la provincia de Buenos Aires, sur de Córdoba, sur de Santa Fe y noreste de La Pampa” (Agnese, 2011: 11).↵
- En 1970 en Pocho el 40% de las muertes fueron atribuidas a “síntomas y estados morbosos mal definidos” y si bien este porcentaje fue variando año a año, los porcentajes durante el quinquenio 1970-1976 fueron altos (Provincia de Córdoba, 1977).↵
- De todos modos, en la Argentina los guarismos muestran un descenso continuo de la incidencia del chagas. Si en los sesenta se calculaba que la enfermedad infectaba al 10% de la población de 18 años, la cifra se redujo a 5,8% a comienzos de los ochenta y a 1,9% en los noventa, y se mantuvo en esa cifra. Para 2008 se calculaba que en la Argentina había dos millones y medio de personas enfermas de chagas, por lo que seguía siendo la enfermedad endémica más importante del país (Zabala, 2012: 15). Al respecto, no son menores los efectos de los cambios productivos en este resultado al generar transformaciones en la población –reducción unidades campesinas, despoblamiento, urbanización– y en el ambiente –monocultivo, plaguicidas y desforestación– que afectan a los vectores y sus reservorios (Pinto Dias, 2012: 43).↵
- Si a comienzos del siglo XXI el panorama se había modificado respecto a los guarismos de los años ochenta, todavía subsistía un 14% de vivienda ranchos en el departamento Pocho, 6% en Minas y Río Seco, 4% en Tulumba y Cruz del Eje. Todos los porcentajes superiores a 1% corresponden a la zona noroeste de la provincia. Lo mismo sucede si calculamos los porcentajes de viviendas de piso de tierra y ladrillo suelto mayores al 2% (Provincia de Córdoba, 2008).↵







