María Malena Lenta, Ana Tisera[2] y José Lohigorry[3]
Para Basaglia (2018) la locura es el resultado de un orden social que la crea, que la define como una perturbación o anormalidad y configura los mecanismos que la aíslan y la perpetúan a partir de instituciones como el manicomio. Ulloa (2013) define a la institución manicomial como al paradigma de la cultura de la mortificación. Se trata de un orden social donde el sujeto queda coartado en su vida política (biós) y reducido a la mera supervivencia (zoé) (Agamben, 2008).
La institución manicomial resulta un dispositivo de alienación que excede al propio edificio del hospicio. En el capitalismo y sus formas actuales de poder, los modos de captura de los dispositivos producen procesos de desubjetivación a través de los modos serializados e individualizantes del control social. Como contrapartida, su profanación supone la reapropiación singular y colectiva de la salud como un derecho que se puede demandar, exigir y ejercer. Desde este enfoque, este capítulo presenta el análisis de las estrategias de externación propuestas desde el Programa Residencial en Salud Mental (PRSM) del Hospital Borda[4]. Se trata de un trabajo que recupera una experiencia de monitoreo participativo del programa desarrollado desde el marco del proyecto de investigación UBACyT “Salud mental comunitaria: contextos de precarización y políticas del cuidado”, el proyecto de investigación de Salud Investiga “Trayectorias de externación y prácticas socio-habitacionales inclusivas” y el equipo interdisciplinario del programa junto con sus usuarios[5].
Persistencias de la internación como recurso privilegiado
A pesar de que en Argentina la Ley Nacional de Salud Mental y Adicciones 26.657/2010 plantea que la internación de personas por problemas de salud mental debe darse solo en casos excepcionales y por un corto plazo (3 meses como máximo), en el país había 12.035 personas internadas en instituciones monovalentes de salud mental en 2019 (DNSMA, 2019). Si bien la mayoría de las instituciones manicomiales de salud mental eran del sector privado (75%), la distribución de las personas internadas muestra que la mayoría se encontraba en instituciones públicas (52%), especialmente en los grandes hospitales del Área Metropolitana de Buenos Aires (AMBA). Asimismo, solo el 37% presentaba menos de un año de internación, mientras que la mayoría tenía entre 1 año y hasta 40 años de internación.
El análisis de las redes sociales y los recursos subjetivos de las personas institucionalizadas en los hospitales monovalentes deben ser considerados para implementar estrategias de externación eficaces que favorezcan el desarrollo de las potencialidades de los sujetos en su autonomía progresiva para la vida en la comunidad. La externación, considerada como un proceso configurado a modo de una trayectoria singular apuntalada por dispositivos intermedios de apoyo, interroga en torno a los obstáculos y facilitadores de dicho proceso, incluyendo los planos singulares, grupales y sociales, en relación con los aspectos subjetivos, materiales y simbólicos que se inscriben en las trayectorias. En este marco buscaremos trabajar las siguientes preguntas: ¿cuáles son las estrategias de externación posibles para las personas con largo tiempo de internación? ¿Cuáles son los obstáculos y facilitadores de la inclusión socio-habitacional de las personas externadas?
Algunas coordenadas del PRSM
El PRSM es un dispositivo integrado por recursos residenciales con respaldo psicoterapeútico grupal y comunitario, cuyo proyecto se inició en enero de 2017. Tiene dos componentes habitacionales: Hospital de Noche (HN), que se encuentra en el mismo predio del hospital, y Casa de medio Camino (CMC), en el barrio de Flores. El objetivo del programa es promover la inclusión socio-habitacional de personas con trastornos mentales graves que se encuentren en situación de alta interdisciplinaria, muchas de las cuales presentan largo tiempo de internación.
El PRSM cuenta con una coordinadora, tres psicólogos de planta, una trabajadora social de planta y una médica psiquiatra con horas de guardia. En cada cuatrimestre rotan por el dispositivo cinco estudiantes de licenciatura en psicología y tecnicatura de acompañamiento terapéutico y residentes de psicología y psiquiatría.
La capacidad de alojamiento de cada uno de los componentes es de ocho personas en simultáneo, lo que permitió trabajar con 20 usuarios durante el tiempo que duró el proceso de monitoreo (1 año). Los usuarios tienen un plazo de tres meses para desarrollar los objetivos vinculados a la externación. En el caso de no cumplirse, los objetivos vuelven a reevaluarse y puede renovarse el plazo de estadía hasta máximo tres veces (1 año).
Las trayectorias de externación de los usuarios del PRSM: hacer de la urdimbre un tejido
Entre los usuarios que participaron en el monitoreo, la situación en el PRSM fue variando. Al comienzo del relevamiento, algunos (n=5) se encontraban viviendo en comunidad con seguimiento del PRSM, mientras que la mayoría (75%, n=15) se encontraba alojada en CMC o en HN. Al momento de la finalización del trabajo de campo (enero 2019) se pudo observar que el tiempo promedio de estadía en los dispositivos del programa (HN o CMC) para las personas que lograron instalarse en la comunidad fue de 8,83 meses (rango entre 3 y 13 meses), mientras que el tiempo de seguimiento de la persona en la comunidad era en promedio de 3 meses (rango entre 1 y 13 meses). Del total de personas que estaban viviendo en la comunidad al finalizar el trabajo de campo (n=12), la mayoría lo hacía en un hotel familiar (50%), el 30% lo hacía en una vivienda colectiva asistida de usuarios del programa (Proyecto “Santa María”) y el 20% habitaba en su casa familiar.
Del resto de las personas participantes del estudio (n=8), 6 personas seguían en el dispositivo con una media de 7,73 meses de alojamiento en HN o CMC, mientras que dos personas fueron reinternadas por diferentes situaciones (consumo problemático de sustancias y descompensación aguda).
Estos datos permiten afirmar que las trayectorias de externación de las personas usuarias del PRSM son sinuosas y complejas, aunque en los casos que se logró la inclusión en la comunidad, la media de tiempo fue inferior al plazo máximo de estadía en los dispositivos, según la propuesta del PRSM (1 año). Asimismo, las personas que aún estaban alojadas en HN o CMC también se encontraban dentro del plazo establecido en el PRSM. Y solo el 10% de los usuarios volvieron a ser internados[6].
Si bien cada una de las trayectorias de externación presenta características singulares en función de la historia personal y los recursos económicos, vinculares y subjetivos que se van desenvolviendo, es posible dar cuenta de una relación dialéctica entre la instancia en la que la persona solicita ingresar al programa y los momentos que este propone en la transición a la vida en la comunidad.
En función de las narrativas de los/as profesionales del equipo interdisciplinario, de los relatos de vida y de las observaciones participantes se pudieron identificar tres momentos claves en la organización del PRSM que intervienen en las trayectorias de externación de los usuarios produciendo en ellas puntos de viraje: 1) el momento de la admisión: establecimiento del proyecto residencial; 2) el momento de la estadía en el dispositivo (CMC y HN): fomento de las habilidades prácticas de la vida cotidiana; y 3) el momento del establecimiento en la comunidad: desarrollo de la vida autónoma.
Gráfico 1: Trayectoria de externación y momentos del PRSM
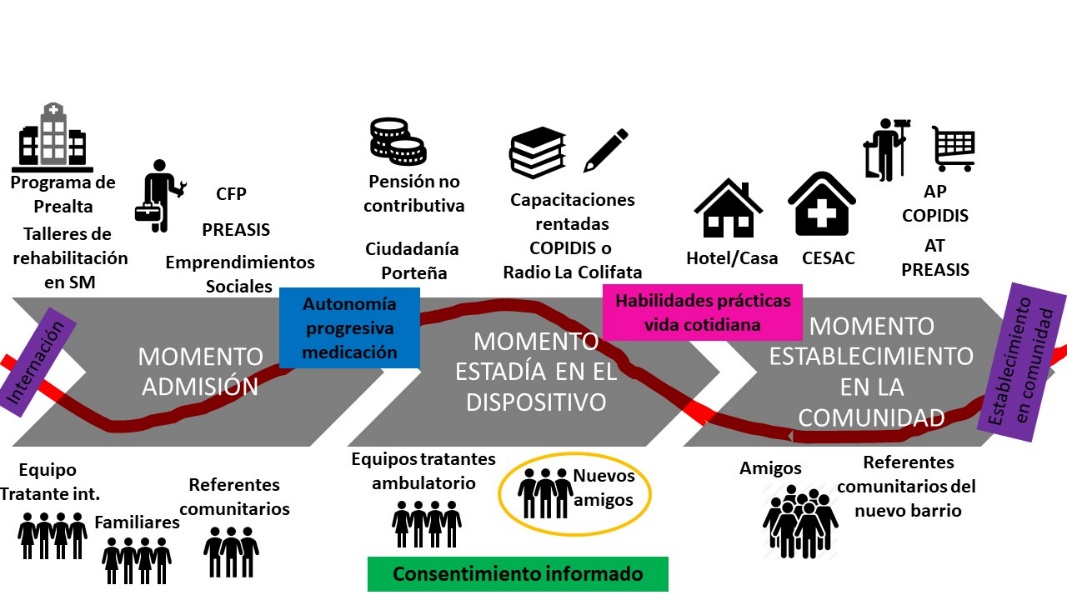
Fuente: elaboración propia.
Tal como se muestra en el gráfico 1, en las trayectorias de externación se observan diferentes estrategias del PRSM tendientes a organizar recursos y crear diferentes tipos de lazos sociales y hábitos para armar una red que sostenga a los sujetos en la comunidad. Las principales estrategias visibilizadas son las siguientes:
Estrategias para la implicación en el proceso de externación: la participación activa del propio usuario y de sus referentes en el proceso de externación se vehiculiza centralmente a través del consentimiento informado, que al ser un documento escrito, permite retomarlo como referencia del compromiso asumido por el usuario al ingresar al PRSM. Al contener los objetivos y actividades propuestos, posibilita el trabajo progresivo en cuanto a la implicación de los sujetos en relación con la propuesta de atención. Además, interpela a otros actores, ya que la firma debe ser acompañada por una persona significativa del entorno del sujeto, que se compromete en el acompañamiento del proceso.
Al considerar plazos de tres meses para evaluar los logros y decidir sobre una renovación o no de los plazos, se favorece la noción de una temporalidad distinta a la de la internación, que perfila un tiempo determinado en el cual transitar hacia la vida en comunidad. Moviliza acciones por parte de los usuarios, como las gestiones de recursos de la seguridad social, la búsqueda de habitaciones de hotel y las conversaciones con referentes familiares o barriales, que dan cuenta de la apertura a otras trayectorias posibles para el logro de la inclusión socio-habitacional:
en reunión de convivencia, Juan, quien había renovado el consentimiento por otros tres meses, se muestra con mayor iniciativa a la hora de reacomodar los muebles que utilizará en su casa y vender los que no usará. También plantea la propuesta que le realizó su amigo respecto de poder convivir con él y compartir los gastos. Se abordan estos aspectos en una entrevista conjunta con la finalidad de poder darle un encuadre al proyecto de egreso y acompañarlo (OP, reunión de convivencia).
Muchas veces, el plazo de renovación suscita angustias frente a la incertidumbre de la vida sin el soporte de este u otro programa residencial. Por ello se torna central el apuntalamiento de otros sostenes por fuera del PRSM que faciliten los procesos de autonomía progresivos.
Estrategias intersectoriales de recursos y acceso a programas: la intersectorialidad se refiere al trabajo realizado con otros equipos del campo de las políticas de salud mental, de la salud en general y de otras áreas como la seguridad social, la educación y la cultura. Para el equipo interdisciplinario, lograr el trabajo conjunto y sinérgico con dichos equipos resulta clave:
(…) la posibilidad de la inclusión socio habitacional se logró a partir de la intervención de muchos equipos, de muchas personas, de varias estrategias, de mucha dedicación (…) (Juan, PS).
Ese trabajo intersectorial se puede observar en el acceso a recursos en la comparación entre el momento de ingreso y la situación en enero de 2019:
Gráfico 2: Acceso a recursos. Comparación ingreso y enero de 2019 (n=20)
Fuente: elaboración propia.
En el gráfico 2 se observa que a medida que avanza el tiempo en el programa, los usuarios pudieron acceder a más recursos económicos para poder solventar el proyecto habitacional y la vida en la comunidad. También pueden observarse los efectos de las estrategias de trabajo intersectorial en relación con la cantidad de programas de rehabilitación de las personas que lograron incluirse en la comunidad (n=12):
Gráfico 3: Cantidad de programas de rehabilitación en los que participa. Comparación ingreso y enero 2019
Fuente: elaboración propia.
El gráfico 3 señala que mientras que al ingreso al programa la mayoría (83,3%) participaba solo en un programa de rehabilitación, al habitar en la comunidad, la mayoría (75%) lo hacía en dos programas e, incluso, el 25% lo hacía en tres programas de rehabilitación como Preasis, Copidis, Talleres de Rehabilitación en Salud Mental, Colifata, Frente de Artistas del Borda o Programa de PreAlta, entre otros.
Estrategias de armado de grupalidad: los grupos suelen conformarse para garantizar una acción común o ciertos intereses compartidos que no podrían lograrse de modo aislado. Se torna necesario allí institucionalizar el proyecto y regular la convivencia de sus distintos componentes mediante la construcción de un marco simbólico que regule las relaciones sociales. Esta estrategia es nodal para el equipo interdisciplinario tanto en la convivencia en los dispositivos como en la organización de los proyectos habitacionales singulares:
No es fácil vivir con otros y eso es algo que se trabaja acá porque no es como en la internación en donde se vive de a muchos, pero cada uno hace lo que quiere, puede. Es una masa y a la vez, todo es individualista (Milena, PS).
El proyecto [Santa María] es como una casa asistida. Es la casa de Omar que se logró recuperar y les alquila a otros compañeros. No fue fácil armar el grupo, se buscó que quisieran vivir allí. Que se sintieran bien entre ellos. Que se pudieran organizar medianamente (OP, Reunión de equipo).
Participar de un proyecto colectivo resulta un requisito para la organización de la cotidianeidad. En este sentido el PRSM impulsa actividades para la conformación del grupo de convivencia a través de reuniones y diferentes actividades culturales y sociales, así como la solidaridad y asociatividad para lograr fines comunes, como el ya mencionado Proyecto “Santa María” o las experiencias de usuarios que se fueron a vivir al mismo hotel en habitaciones separadas pero en donde comparten comidas y actividades recreativas. En este marco, la amistad resultó un afecto clave para los usuarios que suele ser desarrollado en el proceso de inclusión en la comunidad al compartir experiencias similares que logran comunicarse en los espacios colectivos más formales del programa y en otros más íntimos de la convivencia.
Estrategias singulares de cuidado de sí y autonomía: las estrategias para el desarrollo de una vida más autónoma y con posibilidades de establecimiento en la comunidad son valoradas por el equipo interdisciplinario y por los propios usuarios desde el ingreso al programa. Entre las más referidas, se destaca la estrategia del consumo autónomo de la medicación, cuestión nodal para la vida fuera de las instituciones de salud mental y que hace parte de las posibilidades de continuidad de los cuidados:
Cuando entré, ya tomaba solo la medicación casi enseguida. Me la dieron, fue un gran logro para mí. Después me pidieron que la organizara con dos pastilleros y me guardaron el sobrante. Me enojé. Lo vi como un paso atrás. Ya lo hago solo de nuevo (Armando, U, CMC).
Además de la medicación otras cuestiones que se fomentan para el desarrollo de la autonomía se vinculan con la autoadministración del dinero, uso del cajero automático, uso de celular y redes sociales, manejo de redes de transporte público, gestión de trámites personales y participación en eventos culturales.
Estrategias singulares para la habitabilidad: construir la habitabilidad de un espacio no solo implica el desarrollo de acciones para su recuperación efectiva, su funcionalidad material y su sostenimiento económico a largo plazo, sino especialmente la elaboración de estrategias singulares de apropiación subjetiva del espacio:
Yo tengo una casa, pero no quiero vivir ahí. Ahora la recuperé, pero hay que tirar abajo esa casa y hacer otra. Ahí no se puede vivir (Arturo, U, HN).
Que él pueda ir armando un espacio por fuera del padre porque por lo general se apoya mucho en su padre, pero a veces eso terminaba como aplastándolo (…) él contaba con posibilidades de ir trabajando esa distancia, lo pudo hacer (Cecilia, PS).
Las acciones para construir la habitabilidad desde el PRSM han sido variadas, desde acciones judiciales para recuperar el uso de la vivienda apropiada por familiares hasta el acuerdo con inquilinos para lograr una renta justa o reparación de la vivienda. Pero centralmente, se trabajó en la apropiación simbólica de los espacios, no solo los propios sino también los espacios rentados como habitaciones en hoteles familiares, acompañando en las acciones de búsqueda de los usuarios, en el análisis de viabilidad de la vivienda y en el proceso progresivo del habitar el nuevo hogar.
Obstáculos y facilitadores de los procesos de inclusión socio-habitacional
En función del análisis de las trayectorias de externación y de las estrategias implementadas por el equipo interdisciplinario, se pudo identificar un conjunto de aspectos connotados en los grupos focales de discusión de los resultados preliminares como obstáculos y/o facilitadores de los procesos de inclusión socio-habitacional en la comunidad.
Obstáculos: los principales obstáculos identificados en los procesos de externación fueron comprendidos como aspectos macrosociales, tanto referidos al orden de la crisis socio-económica (recortes de subsidios, aumento de plazos, inflación, crisis laboral) como al imaginario social vigente sobre la locura. Mientras que el primero remitía principalmente al sostén económico y conjugaba afectos como “miedo”, “angustia” o “incertidumbre”; el segundo resaltaba los límites de la inclusión vinculados a los procesos de estigmatización social o a la construcción del padecimiento mental como un déficit por parte de otros equipos tratantes.
Facilitadores: el principal facilitador de los procesos de externación desde el punto de vista de los diversos actores involucrados en la investigación fue el equipo interdisciplinario y su enfoque epistémico, que integraba la perspectiva de derechos humanos, la mirada comunitaria, el registro de la singularidad de cada sujeto y la inclusión de la estrategia farmacológica en el proyecto integral de continuidad de los cuidados.
Obstáculos-facilitadores: un conjunto de componentes de los procesos de externación fueron considerados tanto como obstáculo o facilitadores, dependiendo del caso: el trabajo intersectorial (en tanto el enfoque epistémico de los equipos sea desde una perspectiva tutelar o desde una perspectiva de derechos), los lazos sociales (de acuerdo con el tipo de vínculo de los usuarios con los familiares, las amistades o los referentes) y los aspectos de la subjetividad de cada usuario (contemplando deterioros cognitivos, de la salud general y/o efectos desubjetivantes productos de la internación, o bien, prácticas de cuidado de sí y la implicación en los propios proyectos).
Discusiones y conclusiones
El PRSM presenta una visión estratégica que integra el enfoque de derechos humanos, la mirada comunitaria y de continuidad de cuidados situados en el abordaje de la singularidad de los usuarios que les permite combinar estrategias de trabajo generales (intersectoriales de recursos y acceso a programas y de grupalidad) y específicas para cada caso (de implicación en el proyecto habitacional, de cuidado de sí y autonomía y de habitabilidad) en el andamiaje de las personas con larga data de internación hacia la vida en la comunidad. De allí que pueda comprenderse el PRSM como un espacio transicional.
El entendimiento de la salud mental desde el PRSM vinculada a la capacidad de desarrollo de una autonomía progresiva coincide con las propuestas de Gaona (2001), Fernández Liria (2001), Mebarak et al. (2009) y Faraone (2013), entre otros, quienes cuestionan las miradas restringidas a la psicopatología y hacen énfasis en la importancia de las experiencias del mundo de la vida y las expresiones de las formas de padecer. De este modo interpelan y desafían las lógicas manicomializantes y suponen la garantía de los derechos sociales y políticos de los sujetos usuarios de los servicios de salud mental. La media de 8,83 meses para la inclusión de las personas usuarias del PRSM en un domicilio propio en la comunidad resulta un dato significativo al evaluar su eficacia ya que los objetivos del programa se planteaban un plazo máximo de 12 meses. Más aún al considerar las situaciones de vulnerabilidad en las que se encontraban los usuarios al ingresar al PRSM.
Frente a ello surge el interrogante en cuanto a la existencia efectiva de los denominados pacientes crónicos en el campo de la salud mental. Amendolaro (2013) resalta que más que una característica intrínseca de los sujetos con padecimiento mental, la cuestión de la cronicidad debería pensarse en referencia a la incapacidad social y operativa del sistema de salud y la sociedad en relación con ciertos tipos de padecimientos cuyas respuestas requieren abordajes más complejos. Asimismo, afirma que esta noción podría ser un pretexto de las instituciones para persistir en prácticas y modalidades de atención serializantes, frente al requerimiento de intervenciones singularizadas para fortalecer la participación social de las personas con sufrimiento mental.
Diversos estudios señalan límites en la implementación de la Ley Nacional de Salud Mental y Adicciones 26.657/2010. En MPT (2019) y Zaldúa et al. (2016) se da cuenta de obstáculos económicos, epistémicos y políticos en la implementación de la ley registrados en los dispositivos y desde la perspectiva de los/as trabajadores/as de la salud de los CESAC, hospitales generales y monovalentes. Mientras que el Consejo Consultivo Honorario de Salud Mental y Adicciones, órgano creado en 2014 en el marco de la normativa, señala en sus informes de 2016 y 2018 que en el campo de las políticas de salud mental resultan alarmantes la reducción de programas estratégicos. Estos puntos coinciden con los principales obstáculos identificados en el PRSM para garantizar la inclusión de las personas en la comunidad que ubican a la crisis socio-económica vinculada a la falta de recursos en el sector. Así como también coinciden con López Mosteiro (2018), Tisera y Lohigorry (2018) y Bottinelli (2018), quienes señalan que la revisión de los estigmas sociales, el trabajo en la conformación de vínculos de confianza y respeto, el fortalecimiento de las habilidades necesarias para que las personas puedan retomar y conducir sus propias vidas, y la vida integrada en la comunidad son requisitos centrales que se incluyen en las transformaciones paradigmáticas enunciadas en los marcos normativos vigentes, y que son una tarea abierta aun a desarmar entre los obstáculos.
El compromiso ético-político del equipo interdisciplinario del PRSM con la garantía de los derechos de los usuarios a vivir en la comunidad resulta un puntal central para el desarrollo de los procesos de externación, junto con el fomento de la creación de nuevos vínculos de amistades y la invención de dispositivos innovadores para la inclusión en la comunidad, en contextos de incertidumbre, tal como es la residencia colectiva (experiencia “Santa María”) acompañada por el equipo. Al mismo tiempo, la exigibilidad de políticas complementarias en el campo de la salud mental conforma un nudo a abordar para garantizar la viabilidad del PRSM y la propia inclusión socio-habitacional de las personas en la comunidad a largo plazo.
Bibliografía de referencia
Agamben, G. (2008). Estado de excepción. Buenos Aires: Adriana Hidalgo.
Amendolaro, R. (2013). Entre el diagnóstico de cronicidad y el fenómeno de la discapacidad desde una perspectiva de Derechos Humanos. En Salud Mental y Comunidad, 3 (3), pp. 19-28.
Basaglia, F. (2018). El drama de ser pobre y loco. Buenos Aires: Topia.
Bottinelli, M. (2018). El derecho a la salud, la salud como derecho. En A. Tisera, J. Lohigorry, M. Bottinelli y R. Longo. Dispositivos instituyentes en el campo de la salud mental (pp. 13-32). Buenos Aires: Teseo.
Consejo Consultivo Honorario de Salud Mental y Adicciones. Informe 2016. Disponible en https://bit.ly/3lqL3Fn.
Consejo Consultivo Honorario de Salud Mental y Adicciones. Síntesis de gestión 2014- 2018. Disponible en https://bit.ly/30Hp3xR.
DNSMA (2019). Primer Censo Nacional de Personas Internadas por Motivos de Salud Mental. Buenos Aires: Dirección Nacional de Salud Mental y Adicciones.
Faraone, S. (2013). Reformas en Salud Mental. Dilemas en torno a las nociones, conceptos y tipificaciones. En Salud Mental y Comunidad, 3 (3), pp. 29-40.
Fernández Liria, A. (2001). De las psicopatologías críticas a la crítica de la psicopatología. En Revista de la Asociación de Especialistas de Neuropsiquiatría, 21 (80), pp. 57-69.
Gaona, C. (2001). Los procesos comunicativos de la salud: La construcción de la experiencia de salud en el análisis concreto del desarrollo local del municipio Campo de Níjar (Almería). En Intersticios: Revista Sociológica de Pensamiento Crítico, 1 (2), pp. 61-81.
López Mosteiro, V. (2018). El trabajo vivo en acto. Buenos Aires: Topía.
Meberak, M.; De Castro, A.; Salamanca M. P. y Quintero, M. F. (2009). Salud mental: un abordaje desde la perspectiva actual de la psicología de la salud. En Psicología desde el Caribe, 23, pp. 83-112.
Ministerio Público Tutelar (MPT). Documento de trabajo N° 21: Salud Mental. Disponible en https://bit.ly/3luKudL.
Tisera, A. y Lohigorry, J. (2018). La voz de los usuarios de dispositivos de salud mental. En A. Tisera, J. Lohigorry, M. Bottinelli y R. Longo. Dispositivos instituyentes en el campo de la salud mental (pp. 61-73). Buenos Aires: Teseo.
Ulloa, F. (2013). Salud ele-Mental. Con toda la mar detrás. Buenos Aires: Libros del Zorzal.
Zaldúa, G.; Pawlowicz, M. P.; Tisera, A.; Lenta, M. M.; Lohigorry, J. y Moschella, R. (2016). Obstáculos y posibilidades de la implementación de la ley nacional de salud mental: un estudio comparativo entre 2011 y 2013. En Zaldúa, G. (comp.). Intervenciones en Psicología Social Comunitaria. Territorios, actores y políticas sociales (pp. 273-290). Buenos Aires: Teseo.
- Agradecemos a la psicóloga Carla Paolín, a la trabajadora social María Inés Larumbe, a la médica Liliana Hepner y a la psicóloga Marina Bruno, miembras del Equipo Interdisciplinario del Programa Residencial en Salud Mental, así como también a los señores usuarios del programa que participaron del proceso.↵
- Directora del Programa Residencial en Salud Mental, miembra del proyecto UBACyT “Salud mental comunitaria: contextos de precarización y políticas del cuidado” y directora de Salud Investiga.↵
- Psicólogo del Equipo Interdisciplinario del Programa Residencial en Salud Mental. Miembro del proyecto UBACyT “Salud mental comunitaria: contextos de precarización y políticas del cuidado”.↵
- El hospital se encuentra ubicado en la zona sur de la CABA, en el barrio de Barracas, y recibe usuarios tanto del AMBA como del interior del país, especialmente en los dispositivos de internación. En 2017 el promedio diario de personas internadas en el hospital fue de 599,4, con un total de 849 egresos. Asimismo, se informó que en 2015 el hospital realizó 10.360 admisiones y 183.809 prestaciones ulteriores. En 2016 se realizaron 31.710 consultas en consultorios externos. La población que asiste en su mayoría solo cuenta con cobertura pública de salud y pertenecen al sector socio económico medio-bajo y bajo (DGDI, 2018). El Hospital está dividido en un Área de Internación, un Área de Atención Ambulatoria, una Guardia de Urgencias durante las 24 horas del día y un Área Programática, que cuenta con Acción Social y Prevención Primaria, Difusión Radio Colifata, Servicio de Rehabilitación y el PRSM. En este último espacio es en donde se situó este estudio.↵
- Del proceso de monitoreo participativo fueron parte 20 usuarios del programa y 8 miembros del equipo interdisciplinario. Se desarrollaron grupos de discusión, reuniones de equipo, entrevistas en profundidad, relatos de vida y análisis de historias clínicas.↵
- Por cuestiones de límites de extensión, los casos de las reinternaciones no serán desarrollados en este informe en profundidad.↵









